جلد 22، شماره 4 - ( زمستان 1404 )
جلد 22 شماره 4 صفحات 315-305 |
برگشت به فهرست نسخه ها
Ethics code: IR.IAU.KHUISF.REC.1398.108
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Chahardah Cherik Y, Javadzadeh Shahshahani H, Mortazavizadeh S. Audit of Red Blood Cell Transfusion Appropriateness at two Teaching Hospitals in Yazd: A Retrospective Study of Guideline Compliance. bloodj 2025; 22 (4) :305-315
URL: http://bloodjournal.ir/article-1-1599-fa.html
URL: http://bloodjournal.ir/article-1-1599-fa.html
چهارده چریک یاسمن، جوادزاده شهشهانی هایده، مرتضویزاده سیدمحمدرضا. ارزیابی میزان انطباق تزریق گلبول قرمز با راهنماهای علمی در دو بیمارستان آموزشی یزد: یک مطالعه گذشتهنگر. فصلنامه پژوهشی خون. 1404; 22 (4) :305-315
دانشیار مرکز تحقیقات انتقال خون ـ مؤسسه عالی آموزشی و پژوهشی طب انتقال خون و اداره کل انتقال خون یزد
متن کامل [PDF 747 kb]
(172 دریافت)
| چکیده (HTML) (360 مشاهده)
مقدمه
انتقال خون یکی از مداخلات درمانی حیاتی در پزشکی است که نقش مهمی در نجات جان بیماران و بهبود پیامدهای بالینی ایفا میکند. با این حال، استفاده نامناسب و بیـش از حد فرآوردههای خونی، بـه ویژه گلبول قرمز (RBC)، همچنان در بسیاری از مراکز درمانی شایع است و میتواند با افزایش خطر عوارض، طولانیتر شدن مدت بستری و افزایش هزینههای نظام سلامت همراه باشد (2، 1).
راهنماهای بـالینی معتبر تأکید دارند که تصمیمگیری در زمینه تزریق گلبول قرمز باید مبتنی بر شواهد علمی و با در نظر گرفتن وضعیت بالینی، شرایط فردی و بیماریهای همراه هر بیمار انجام شود. در این چارچوب، قضاوت بالینی و ارزیابی دقیق علائم، محور اصلی انتخاب درمان محسوب میشود (7-3). این رویکرد بـا هدف کاهش مواجهه غیر ضروری با فرآوردههای خونی و پیشگیری از عوارضی مانند واکنشهای همولیتیک و آﻟﻮاﻳﻤﻮﻧﻴﺰاﺳﻴﻮن ﻛﻪ ﻣﻨﺠﺮ ﺑﻪ ﺗﻮﻟﻴﺪ آﻧﺘﻲﺑـﺎدی ﻋﻠﻴـﻪ آﻧﺘـﻲژنﻫﺎی ﮔﻠﺒـﻮل ﻗﺮﻣـﺰ و ﺳـﻔﻴﺪ ﻣﻲﺷـﻮد، انتقال عوامل عفونی، تعدیل ایمنی و اضافه بار در گردش طراحی شده است (10-8).
با وجود این توصیهها، درصد قابل توجهی از تزریقهای RBC خارج از این معیارها انجام میشود و تخمین زده میشود که 5% تا 58% از تزریق خون هایی که انجام میشود غیر ضروری هستند (2). ﻣﻄﺎﻟﻌﻪای ﻛﻪ در ﻫﻨﺪ ﺑﺮ روی ﺑﻴﻤﺎران ﺳﻮﺧﺘﮕﻲ اﻧﺠﺎم شد، نشان داد 36% از ﺗﺰرﻳﻖﻫﺎی RBC ﻧﺎﻣﻨﺎﺳﺐ ﺑﻮده است (11). تفاوت در قضاوت بالینی پزشکان، فشارهای محیطی (مانند نیاز به آمادهسازی سریع بیمار برای جراحی)، آگاهـی ناکافی از آخرین دستورالعملها و نبود نظارت مؤثر بر مصرف خون، میتوانند از عوامل تزریق خون نامناسب باشند (12).
در سالهای اخیر، مفهوم مدیریـت خون بیمار (PBM) با سه محور اصلی درمان کم خونی، بهینهسازی هموستاز و استفاده منطقی و مبتنی بر شواهد از فرآوردههای خونی برای بهینهسازی مصرف فرآوردههای خونی مطرح شده است (15-13). اجرای موفق این برنـامهها در مراکز درمانی مختلف، منجر به کاهش چشمگیر مصرف خون و بهبود پیامدهای بیماران شده است (20-16).
بـا وجـود شـواهد بیــنالمللی در زمینه تزریق نـابهجای
گلبول قرمز، دادههای بومی در خصوص الگوهای مصــرف و
میزان انطباق آن با راهنماهای علمی در مراکز درمانی کشور
محدود است؛ این خلأ دانشی ضرورت انجام مطالعه حاضر را برجسته میسازد. بـا توجه به اهمیت و پیامدهای بالقوه تزریق نابـهجای RBC، بررسی الگوهای مصرف و میزان انطباق آنها بـا راهنماهای بالینی در مراکز درمانی کشور میتواند در جهت بهبود کیفیت مراقبت و ارتقای ایمنی بیماران مؤثر باشد. مطالعه حاضر با هدف ارزیابی انـدیکاسیونهای تزریق گلبول قرمز در دو بیمارستان آموزشی و تعیین میزان انطباق آنها بـا راهنماهای علمی انجام شده است.
مواد و روشها
این مطالعه به صورت مقطعی و گذشتهنگر بر روی تمام پروندههای بیماران بستری که در طی یک سال از فروردین تا پایان اسفند 1397 در دو بیمارستان آموزشی دانشگاهی گلبول قرمز دریـافت کرده بودنـد، انجام شد. روش نمونهگیری سرشماری بود و تمام بیماران دریافتکننده RBC وارد مطالعه شدند. هدف اصلی پژوهش، بررسی میزان انطباق اندیکاسیونهای تزریق با راهنماهای معتبر بینالمللی بود. جامعه مورد مطالعه شامل کلیه بیمارانی بود که حداقل یک واحد گلبول قرمز دریافت کرده بودند. بیمارانی که اطلاعات پرونده آنها ناقص بوده و دسترسی به آنها وجود نـداشت، بیماران دریافتکننده انتقال خون حجیم، بیماران ناپایدار از نظر همودینامیک (ناپایداری فشار خون، نارسایی گردش خون یا شوک) و بیماران اورژانسی از مطالعه خارج شدند.
اطلاعات مورد نیاز از طریق بررسی پرونـده بیماران و سوابق بانک خون استخراج گردید. متغیرهای جمعآوری شده شامل سن، جنس، علائم و نشانههای کمخونی، وضعیت همودینامیـک، مقادیر هموگلوبین قبل از تزریق RBC، اندیکاسیون و تعداد واحدهای تزریقشده به بیماران بخشهای خون و انکولوژی، داخلی، زنان و جراحی بود. تشخیص بر اساس نوع بیماری طبق نظر پزشک معالج و ثبت شده در پرونده بیماران در پنج گروه زیر طبقهبندی شدند:
1- بدخیمیهای غیر هماتولوژی ماننـد کنسر تخمدان، ریه، روده بزرگ
2- بـدخیمیهای هماتولوژی مانند لوسمی، لنفوم هوچکین،
لنفوم نـان هوچکین، مالتیپل میلوما
3- بیماریهای داخلی مانند بیماریهـای گوارشـی، ریـوی،
کبدی، کلیوی
4- بیماریهای زنـان مانند سزارین، خونریزی غیرطبیعی از رحم
5- جراحی مانند تیروئیدکتومی، هرنی دیسک، جراحی مفصل و کله سیستکتومی
بر اساس راهنماهـای بالینی معتبر، معیارهای انطباق برای تزریق گلبول قرمز به شرح زیر تعریف گردید: در بیماران پایدار از نظر همودینامیک آستانه هموگلوبین کمتر از ۷ گرم بر دسیلیتر؛ در بیماران مبتلا بـه بیماریهای قلبی یا دارای شواهد ایسکمی عروقی آستانه کمتر از ۸ گرم بر دسیلیتر؛ در موارد سکته حاد ایسکمیک یا از دست دادن خون بیش از ۵۰۰ میلیلیتر آستانه کمتر از ۹ گرم بر دسیلیتر؛ و در بیمـاران اورمیک یا مبتلا به خونریزی ناشی از ترومبوسایتوپنی و هموگلوبینوپاتیها، آستانه کمتر از ۱۰ گرم بر دسیلیتر در نظر گرفته شد. در بیماران با کمخونی علامتدار، بـدون توجه به سطح هموگلوبین، تزریق خون انجام می شود (4، 3). در صورتی که تزریق گلبول قرمز با معیارهای فوق مطابقت داشت، مناسب و در غیر این صورت نامناسب در نظرگرفته شد.
برای اطمینان از صحت دادهها، دانشجوی سال آخر پزشکی پیش از شروع مطالعه با نظارت متخصیصین داخلی، خون و انکولوژی و طب انتقال خون آموزش دیده و بخشی از پروندهها به صورت تصادفی بررسی شد. دادهها ابتدا وارد فرم جمعآوری داده شدند که بر اساس راهنماهای معتبر طراحی شد (4، 3). به منظور بررسی روایی محتوایی، فرم توسط متخصصین هماتولوژی و انتقال خون ارزیابی گردید و اصلاحات لازم اعمال شد. همچنین، برای تعیین پایایی ابزار، آزمون مقدماتی بر روی 20 پرونده بیمار بـه صورت بازآزمایی (test-retest) انجام شد و ضریب آلفای کرونباخ برابر با 82/0 محاسبه گردید. پس از ورود به نرمافزار آماری 22 SPSS ، با استفاده از شاخصهای توصیفی و آزمونهای تحلیلی مناسب مورد بررسی قرار گرفتند. برای تجزیه و تحلیل توصیفی از معیارهای درصد، میانگین و انحراف معیار استفاده شد و برای تجزیه و تحلیل تحلیلی از آزمونهای Chi-square و t-test ، Fisher’s Exact و ANOVA استفاده شد. سطح معناداری آماری کمتر از 05/0 در نظر گرفته شد.
این پژوهش پس از تصویب در کمیتــه اخـلاق پژوهـش دانشگاه و با رعایت اصول محرمانگی اطلاعات بیماران انجام شد. کلیه دادهها به صورت کدگذاریشده و بدون ذکر نام یا مشخصات فردی ذخیره و تحلیل گردید.
یافتهها
در این مطالعه مقطعی، 201 بیمار وارد مطالعه شدند و 30 نفر از مطالعه خـارج شدند. از تعداد 201 بیماری که RBC دریافت کردند، 106 نفر (7/52%) مرد و 95 نفر (3/47 %) زن بودند. ۹۹ بیمار (3/49%) کمتر از ۶۰ سال و ۱۰۲ بیمار (7/50%) بیش از ۶۰ سال سن داشتند. میانگین سن آنها 13/21 ± 94/56 سال (دامنه ۱۶ تا ۱۰۰ سال) بود (جدول 1).
در 6/78% از بیماران دریافت RBC مطابق راهنماهای تزریق خون بود و در 43 مورد (4/21%) با راهنماهای تزریق خون مطابقت نـداشت. توزیع دریافت خون بر اساس اندیکاسیونهای تزریق RBC در گروههای مختلف سنی و جنسی تفاوت معناداری نداشت.190 (5/94%) بیمار RBC و 11 (5/5%) مورد RBC کم لوکوسیت دریافت کرده بودند. بیشترین فراوانی تعداد RBC تزریقی 2 واحـد و میانگین تعداد واحد تزریقی 15/1 ± 2 واحد گزارش شد. پیش از تـزریق، 46 (8/22%) نفر از بیماران هموگلوبین کمتر از g/dL ۷، حدود 128 (6/63%) نفر هموگلوبین بین g/dL ۷ تا g/dL ۱۰ و 27 (4/13%) نفر هموگلوبین بیش از g/dL ۱۰ داشتند. بیـن محدوده هموگلوبین قبل از تزریق و اندیکاسیون تزریق خون رابطه آماری معناداری وجود داشت (01/0p=) و با افزایش سطح هموگلوبین قبل از تزریق RBC ، میزان تزریق نـامناسب افزایش مییافت، به طوری که 100 % تزریق خونها در افراد بـا هموگلوبین بیش از g/dL 10 نامناسب بود. از نظر نوع بیماری، بیشترین موارد مربوط بـه بیماریهای داخلی (۷۲ بیمار) و پس از آن جراحی (۴۹ بیمار) بود (جدول 1). بیشترین درصد تزریق مناسب در بین بدخیمیهای هماتولوژی (7/95%) و بیشترین درصد تزریق خون نامناسب در بیماریهای جراحی (9/46%) مشاهده شد، که از نظر آماری معنادار بود (001/0 p<) (جـدول 1). شایعترین دلیل تزریق RBC، آنمی علامتدار (9/22 %) و پس از آن تزریق نـامناسب (3/21%) بـود (جدول 2). میانگین هموگلوبین پیش از تزریق g/dL 15/1 ± 6/8 و میانگین هموگلوبین پس از تزریق g/dL 11/2 ± 3/10 بود. میانگین هموگلوبیـن پیش از تزریق در مواردی که اندیکاسیونی برای تزریق خون وجود نداشته، از سایر موارد بیشتر بود (g/dL 78/1 ± 76/10) و این اختلاف از نظر آماری معنادار بود (001/0p<). بیمارانی
که تزریق RBC بدون اندیکاسیون داشتند، تعــداد واحد کمتری دریافـت کردنـد (جدول 2).
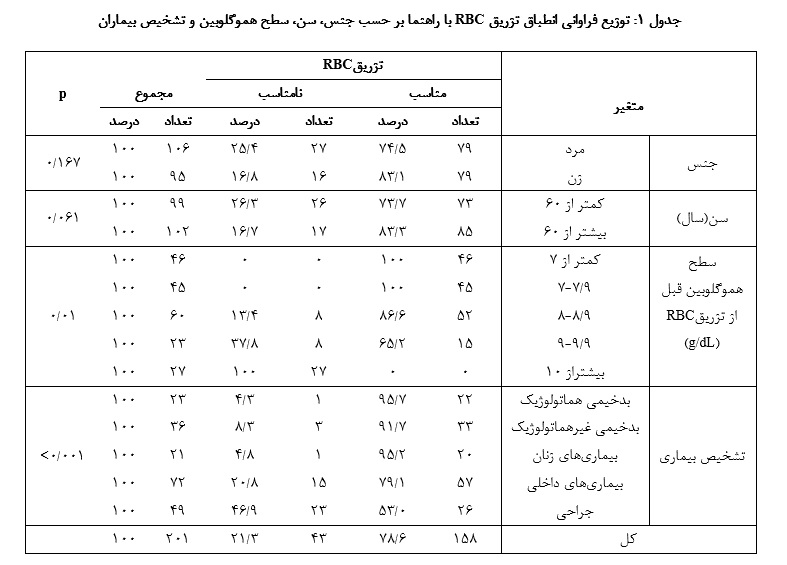
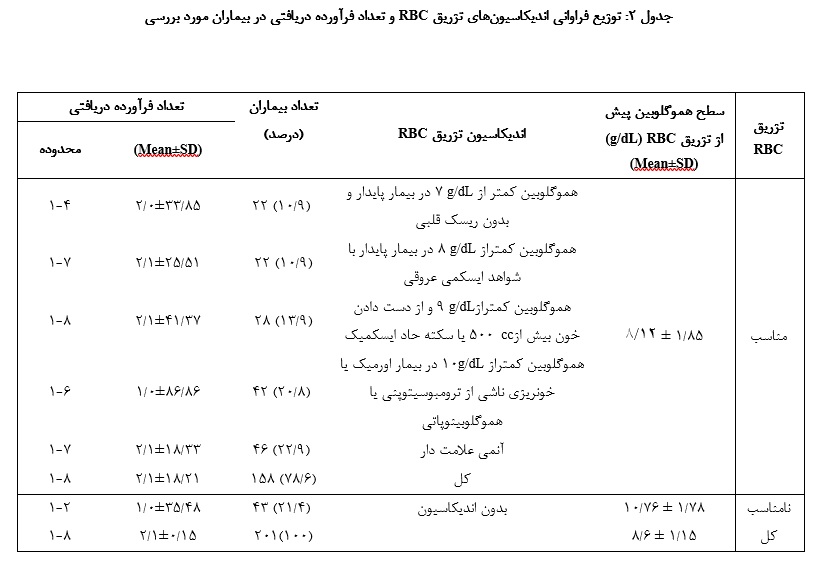
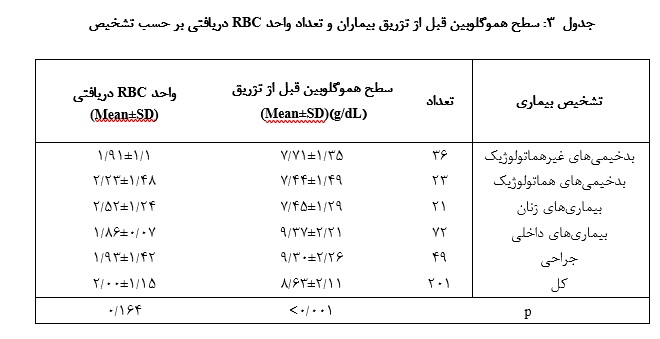
کمترین میانگین هموگلوبین قبل از تزریق در بیماران بـا بـدخیمیهای همـاتولوژی (44/7) و بیشترین آن در بیماریهای داخلی (37/9) و اختلاف بین گروهها از نظر آماری معنادار بود (001/0 p<). در مجموع 414 فرآوردهRBC به بیماران تزریق شد که 33 واحد (9/7%) از نوع کم لکوسیت بود (جدول 3). بیشترین میانگین تعداد RBC دریافتی در بیماریهای زنان مشاهده شد (24/1 ± 52/2 واحد) اما از نظر آماری تفاوت معناداری بـا بیماران دیگر نداشت (جدول 3).
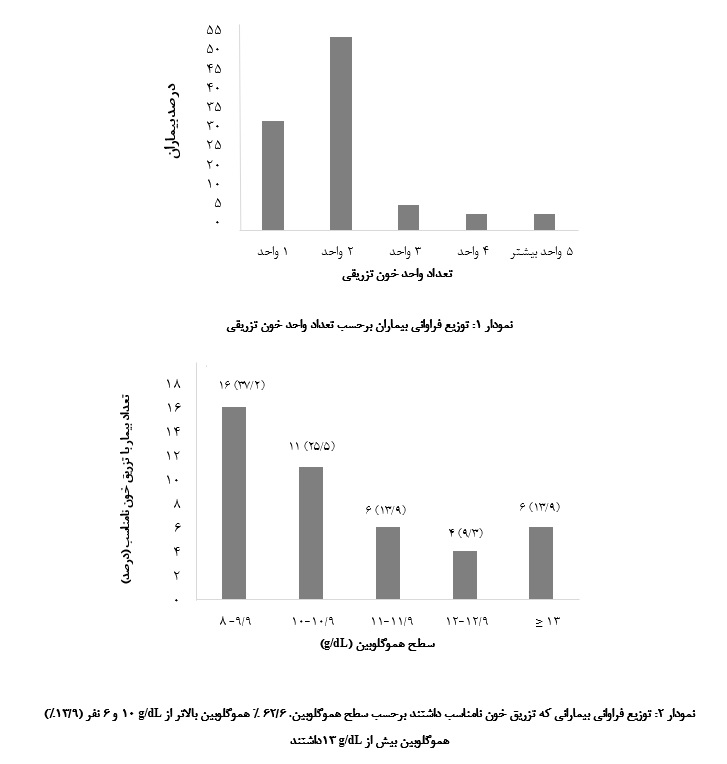
نتایج مطالعه درباره توزیع فراوانی تعداد واحد خون تزریقی در بیماران نشان داد که بیشترین فراوانی مربوط به تزریق خون 2 واحدی بوده است (نمودار 1). از میان بیماران با تزریق خون نامناسب، 6/62% دارای سطح هموگلوبین بالاتر ازg/dL 10 بودند و در 6 نفر (9/13%) هیچ شواهدی از آنمی وجود نداشت (هموگلوبین بیش ازg/dL 13) (نمودار 2).
بحث
مطالعه حاضر با هدف بررسی اندیکاسیونهای تزریق گلبول قرمز (RBC) در دو بیمارستان آموزشی انجام شد و نتایج آن تصویری نسبتاً جامع از وضعیت مصرف این فرآورده خونی در این مراکز ارائه میدهد. یافتهها نشان داد که 6/78 درصد از تزریقها مطابق بـا راهنماهای بالینی معتبر بوده و 4/21 درصد فاقد اندیکاسیون مناسب بودهاند. این میزان تزریق نابجا، اگرچه کمتر از برخی گزارشهای بینالمللی است، اما همچنان قابـل توجه بوده و نیازمند مداخلات اصلاحی است. مطالعه دایاز در اسپانیا، تزریق خون نابـهجا را 4/21% و مطالعه راویشانکار در هند این میزان را 36% گزارش کردهانـد (11، 2). در مطالعه سوریل و همکاران یـک سوم از تزریقهای گلبول قرمز (حدود %33) در بیماران بستری در بخش مراقبتهای ویژه که وضعیت پایدار و بدون خونریزی داشتند، نامناسب تلقی شدند. برخی مطالعههای مشابه در کشورهای مختلف، نسبت تزریق خون غیر ضروری را بیش از 50 درصد گزارش کردهاند که نشان میدهد این مسألـه یک چالش جهانی در مدیریت خون بیماران است (22، 21).
یکی از یافتههای کلیدی این مطالعه، وجود ارتباط آماری معنادار بین سطح هموگلوبین پیش از تزریق و احتمال تزریق نـابهجا بود. به طور خاص، در بیماران با هموگلوبین بالاتر ازg/dL 10، تمام موارد تزریق فاقد اندیکاسیون بوده است. این نتیجه با توصیههای انجمن هماتولوژی آمریکا و سایر دستورالعملهای معتبر همخوانی دارد که آستانه هموگلوبین برای تزریق را در بیماران پایـدار کمتر از g/dL 7 و در بیماران قلبی یا دارای علائم ایسکمی کمتر ازg/dL 8 پیشنهاد میکنند (23، 4، 3).
در مطالعه اسپانیا میزان تزریق خونهای بهجا در هموگلوبیـن کمتر از g/dL 7 ، 100 %، در هموگلوبین بین g/dL 9/7-7 ، 95 %، در هموگلوبیـن g/dL 9/8-8 ، %71 و در هموگلوبین بیشتر از g/dL9 ، 21 % بوده است (2(. مطالعه شاندرمن و همکاران در مورد بیماران جراحی نشان داد تمامی تزریق خونهای انجام شده در افرادی با هموگلوبین قبل از تزریق g/dL 10، نـابهجا بوده که با نتایج مطالعه مـا همخوانی داشته است (17). تزریق خون در سطوح بـالاتر، به ویژه در غیاب علائم بالینی، نـه تنها سودی برای بیمار ندارد بلکه میتواند خطر بروز عوارضی مانند واکنشهای همولیتیک، انتقال عفونت، سرکوب سیستم ایمنی و افزایش حجم در گردش را افزایش دهد (5، 1).
از نظر توزیع تخصصی، بیشترین درصد تزریق مناسب به ترتیب در بیماران مبتلا بـه بـدخیمیهای هماتولوژیک (7/95 %)، بیـماریهای زنـان (2/95%) و در بدخیمیهای غیر هماتولوژیک (7/91%) و بیشترین درصد تزریق نابـهجا در بیماران جراحی (9/46%) مشاهده شد. این تفاوت معنادار میتواند ناشی از عوامل متعددی از جمله تفاوت در الگوهای تصمیمگیری بالینی، فشارهای زمانی و روانی در محیطهای جراحی، تمایل به اصلاح سریع کمخونی پیش از عمل، یا آگاهی کمتر از آخرین دستورالعملها در برخی بخشها باشد. سایر مطالعهها نیز نشان دادهاند که بخشهای جراحی نسبت به بخشهای داخلی، نرخ بالاتری از تزریقهای غیرضروری دارند. مطالعه صادقی و همکاران نشان داد بیشترین درصد تزریق خون نابهجا (1/84%) در بخشهای جراحی بوده است و علت تزریق خون نابهجا، نگرانی از پیش آگهی بـد از دسـت دادن خون در بیمارانی که تحت عمل جراحی قرار میگیرند، تخمین نادرست تعداد واحد خونهای لازم جهت افزایش هموگلوبین و غفلت در مورد استفاده از جایگزینهای RBC عنوان شده است (24).
این موارد اهمیت آموزش هدفمند و بازخورد مستمر به تیمهای جراحی را برجسته میکند (25). استفاده از سیستم درخواست کامپیوتری پزشک از طریق نرمافزارهای هوشمند با قابلیت پشتیبانی تصمیم بالینی و الزام پزشک به مستند نمودن علت تزریق خون، هنگامی که تصمیم پزشک برای تزریق خون در چارچوب راهنماها نیست، موجب بهبود رویـه تزریق خون میشود (4). مطالعهای در بیمارستان بزرگی در کالیفرنیا انجام شد و از سیستم درخواست خون کامپیوتری استفاده شد، آخرین نتایج آزمایشگاهی بیمار برای پزشک نمایش داده میشد. اگر نتایج نشان میداد که بیمار احتمالاً نیازی بـه تزریق خون ندارد، هشدار روی صفحه ظاهر میشد و به پزشک معالج راهنماها را اشاره میکرد و درخواست توجیه بیشتری برای سفارش میداد. نتایج نشان داد، تعداد تزریق خونها به میزان 24 درصد و مرگ و میر از 5/5% بـه 3/3%کاهش یافته، متوسط مدت زمان بستری بیماران در بیمارستان از 1/10 روز به 2/6 روز و تعداد بیمارانی که در 30 روز پس از انتقال خون نیاز بـه بستری مجدد داشتند، نیز کاهش داشت (26). با این حال، با توجه به محدودیت استفاده از سیستمهای هوشمند درخواست خون در ایران، راهکارهای سادهتر مانند فرمهای الزامآور ثبت اندیکاسیون یا چکلیستهای کاغذی میتواند جایگزین عملی باشد. از طرفی نظارت سازمان انتقال خون با پایش مستمر مصرف خون در بیمارستانها و ارائه بازخورد به تیمهای درمانی میتواند به اصلاح الگوها کمک کند.
از نظر انـدیکاسیون، شایعترین دلیل تزریق در این مطالعه، آنمی علامتدار (9/22%) بود که با یافتههای سایر مطالعهها همراستا است (27). با این حال، سهم قابل توجه تزریقهـای نامناسب (بیش از یکپنجم کل موارد) نشان میدهد که هنوز فاصله قابل توجهی تا اجرای کامل اصول «مدیریـت خون بیمار» وجود دارد. PBM بـهعنوان یک رویکرد جامع، بر استفاده منطقی از فرآوردههای خونی تأکید دارد و اجرای آن میتواند به کاهش مصرف غیرضروری خون و بهبود پیامـدهای بیماران منجر شود (6). بنابراین آموزش هدفمند رزیدنتها و پزشکان جوان در زمینه مدیریت خون بیمار و گنجاندن آن در کوریکولوم آموزشی دانشجویان رشتههای مرتبط ضروری است.
از نظر تعداد واحد RBC تزریق شده، بیشترین فراوانی مربوط بـه تزریق دو واحد RBC بود (نمودار 1). این الگو در بسیاری از مراکز درمانی مشاهده میشود، هرچند شواهد جدید استفاده از رویکرد «تزریق یک واحد و سپس ارزیابی مجدد یـا (Single-unit transfusion) » را توصیه میکنند (28-31). این رویکرد میتواند با کاهش مواجهه بیماران بـا
فرآوردههای خونی، خطر عوارض و هزینهها را کاهش دهد.
یافته دیگر مطالعه حاضر این بود کـه بیماران با تزریــق
نـابهجا، به طور میانگین تعداد واحد کمتری دریافت کردند (جدول 2). این موضوع میتواند ناشی از این باشد که در موارد هموگلوبین بـالا، پزشکان صرفاً یک واحد خون را بـه عنوان «اقـدام احتیاطی» تزریق کردهاند، هر چند این اقدام از نظر علمی توجیهپـذیر نیست. کاهش تزریق نابهجا نهتنها ایمنی بیماران را افزایش میدهد، بلکه هزینههای نظام سلامت را نیز کاهش میدهد و ذخایر محـدود خونهای اهدایی را برای نیازمندان واقعی حفظ میکند.
بر اساس دانش نویسندگان مطالعه حاضر تنها مطالعه در مورد ارزیـابی میزان انطباق تزریق گلبول قرمز با راهنماهای علمی در منطقه محسوب میشود، لـذا میتواند پایهای منحصر بـه فرد برای مقایسه با وضعیت کنونی و برای مطالعههای آتی و مداخلات و انجام مطالعههای تحلیلی فراهم آورد. یـافتههای این مطالعه شکافهای پایدار در مدیریـت خون بیماران را برجسته میسازد و با توجه به کمبود دادههای مشابه در منطقه، سهم مهمی در غنیسازی ادبیات علمی در زمینه رفتارهای بالینی مرتبط با تزریق خون دارد. محدودیتهای آن شامل موارد زیر است: این مطالعه به روش مشاهدهای در دو بیمارستان آموزشی انجام شده و ممکن است نتایج آن به سایر مراکز درمانی قابل تعمیم نباشد، همچنین، بررسی پیامدهای بالینی بیماران پس از تزریق (ماننـد طول مدت بستری، بروز عوارض یا مرگ و میر) انجام نشده است که میتواند در مطالعههای آینده مورد توجه قرار گیرد. با وجود شواهد قوی در حمایت از سیاست محدود کننده تزریق گلبول قرمز نسبت به رویکرد آزادانـه، این توصیه یک قاعده مطلق محسوب نمیشود. در بیماران با ناپایداری همودینامیک، بیماریهای قلبی یا عصبی و سایر همبودیها (comorbidities)، تصمیمگیری باید با دقت و بر اساس شرایط بالینی بیمار و نه تنها بر اساس سطح هموگلوبین انجام شود (34-32). بر اساس یافتههای یک راهنمای جدید، در بیماران بستری مبتلا به انفارکتوس حاد میوکارد، تزریق گلبول قرمز در مقادیر هموگلوبین کمتر از ۱۰ گرم بر دسیلیتر، توصیه مشروط میشود؛ هر چند شواهد موجود از قطعیت پایینی برخوردار بوده و تصمیمگیری نهایی در مورد تزریق خون با در نظـر گرفتن شرایط بالینی و همراه با اقدامات کاهشدهنده عوارض احتمالی انجام شود (35). بنابراین در چارچوب مدیریـت خون بیمار و پزشکی بیمارمحور، ارزیابی مورد به مورد ضرورت دارد. همچنین، همکاری فعال متخصصان طب انتقال خون با سایر رشتهها برای تعیین نیاز واقعی به تزریق خون، میتواند بـه بهبود پیامدهای بالینی بیماران منجر شود.
نتیجهگیری
نتایج این مطالعه نشان داد که اگر چه بخش عمدهای از تزریقهای گلبول قرمز در دو بیمارستان آموزشی مورد بررسی مطابق با راهنماهای بالینی بوده است، اما همچنان سهم قابل توجهی از تزریقهای نابهجـا (بیش از یک پنجم کل موارد) وجود دارد که عمدتاً در بیماران با سطح هموگلوبین بـالاتر از ۱۰ گرم بر دسیلیتر و در بخشهای جراحی رخ میدهد. چنین الگویی بیانگر آن است که تصمیمگیریهای بالینی در برخی شرایط هنوز فاصله معناداری با استانداردهای علمی دارد. بنابراین اجرای مداخلات آموزشی هدفمند برای پـزشکان، پایش مستمر الگوهای مصرف خون و استقرار کامل برنـامههای مدیریت خون بیمار میتواند نقش مهمی در کـاهش تزریقهای غیر ضروری و ارتقای ایمنی بیماران ایفا کند. همچنین، بهرهگیری از سیستمهای پشتیبان تصمیمگیری و الزام به مستندسازی دلایل تزریق در موارد خارج از راهنماهـا، میتواند به بهبود کیفیت و انطباق بیشتر بـا راهنماهای علمی کمک نماید. به طور کلی، این مطالعه نشان میدهد که اگر چه روند مصرف خون در مراکز مورد بررسی تا حدی مطلوب است، اما دستیابی بـه الگوی بهینه و مبتنی بر شواهد، نیاز به اقدامات اصلاحی و سیاستگـذاری دقیقتر در سطح بیمارستانــی و ملی دارد.
حمایت مالی
این پروژه بدون حمایت مالی انجام شده است.
ملاحظات اخلاقی
این پژوهش منتج از پایاننامه دانشجویی با عنوان بررسی توزیع فراوانی علل مصرف فرآورده RBC بر اساس استانداردهای بیـنالمللی در بیماران بستری در بیمارستانهای شهدای کارگر و شاه ولی یزد بوده و در کمیته اخلاق دانشگاه آزاد اسلامی با کد اخـلاق IR.IAU.KHUISF.REC.1398.108 به تصویب رسیده است.
عدم تعارض منافع
نویسندگان اظهار میکنند هیچگونه تعارض منافعی در این مطالعه وجود نداشته است.
نقش نویسندگان
دکتر یاسمن چهارده چریک: جمعآوری اطلاعات و نگارش اولیه مقاله
دکتر هایده جوادزاده شهشهانی: طراحی مطالعه، نظارت بر اجرای طرح و نگارش نهایی مقاله
دکتر سید محمدرضا مرتضویزاده: نظارت بر اجرای طرح و بازبینی نهایی مقاله
تشکر و قدردانی
این پژوهش منتج از پایاننامه دانشجویی مصوب کمیته پژوهشی دانشگاه آزاد یزد بوده است. از کارکنان مراکز درمانی وابسته بـه دانشگاه آزاد یزد که در این پژوهش همکاری نمودند تشکر و قدردانی میگردد.
متن کامل: (67 مشاهده)
ارزیابی میزان انطباق تزریق گلبول قرمز با راهنماهای علمی در دو بیمارستان
آموزشی یزد: یک مطالعه گذشتهنگر
یاسمن چهارده چریک۱، هایده جوادزاده شهشهانی۲ ، سید محمدرضا مرتضویزاده3
1- پزشک عمومی ـ دانشکده پزشکی علیابن ابیطالب ـ دانشگاه آزاد اسلامی واحد یزد ـ یزد ـ ایران
2- متخصص آسیبشناسی ـ دانشیار مرکز تحقیقات انتقال خون ـ مؤسسه عالی آموزشی و پژوهشی طب انتقال خون و اداره کل انتقال خون یزد ـ یزد ـ ایران
3- فوق تخصص خون و انکولوژی ـ دانشیار دانشکده پزشکی علیابن ابی طالب ـ دانشگاه آزاد اسلامی واحد یزد ـ یزد ـ ایران
آموزشی یزد: یک مطالعه گذشتهنگر
1- پزشک عمومی ـ دانشکده پزشکی علیابن ابیطالب ـ دانشگاه آزاد اسلامی واحد یزد ـ یزد ـ ایران
2- متخصص آسیبشناسی ـ دانشیار مرکز تحقیقات انتقال خون ـ مؤسسه عالی آموزشی و پژوهشی طب انتقال خون و اداره کل انتقال خون یزد ـ یزد ـ ایران
3- فوق تخصص خون و انکولوژی ـ دانشیار دانشکده پزشکی علیابن ابی طالب ـ دانشگاه آزاد اسلامی واحد یزد ـ یزد ـ ایران
  http://dx.doi.org/10.61882/bloodj.22.2.160 Citation: Chahaedah Cherik Y, Javadzadeh Shahshahani H, Mortazavizadeh S.M.R. Audit of Red Blood Cell Transfusion Appropriateness at two Teaching Hospitals in Yazd: A Retrospective Study of Guideline Compliance. J Iran Blood Transfus. 2025: 22 (4): 305-315 نویسنده مسئول: دکتر هایده جوادزاده شهشهانی. دانشیار مرکز تحقیقات انتقال خون ـ مؤسسه عالی آموزشی و پژوهشی طب انتقال خون و اداره کل انتقال خون یزد ـ یزد ـ ایران کدپستی: 8915913971 E-mail h.javadzadeh@tmi.ac.ir
کد اخلاق: IR.IAU.KHUISF.REC.1398.108 |
چکیده سابقه و هدف تزریق گلبول قرمز (RBC) یکی از مداخلات حیاتی در پزشکی است، مصرف نابهجا میتواند با افزایش عوارض، طولانیتر شدن زمان بستری و افزایش هزینههای سلامت همراه باشد. هدف این مطالعه بررسی اندیکاسیونهای تزریق RBC و میزان انطباق آنها با دستورالعملهای بینالمللی در بیماران بستری بود. مواد و روشها این پژوهش مقطعی و گذشتهنگر بر روی پرونده ۲۰۱ بیمار بستری که طی یک سال در دو بیمارستان آموزشی دانشگاهی حداقل یک واحد RBC دریافت کرده بودند، انجام شد. دادهها شامل ویژگیهای دموگرافیک، تشخیص اولیه بیماری، سطح هموگلوبین قبل از تزریق، اندیکاسیون ثبتشده و تعداد واحدهای تزریق شده بود. انطباق با راهنمای AABB و سایر منابع معتبر ارزیابی شد. تحلیل دادهها با نرمافزار 22 SPSS و آزمونهای کایدو و ANOVA با سطح معناداری 05/0 p<انجام گرفت. یافتهها میانگین سن بیماران 13/21 ± 94/56 سال بود و 7/52% مرد بودند. در 6/78% موارد، تزریق RBC مطابق دستورالعملها و در 4/21% موارد نابهجا بود. بیشترین اندیکاسیون، آنمی علامتدار (9/22%) و بیشترین تزریق نابهجا در بیماران جراحی (9/46%) مشاهده شد (001/0 p<). بین سطح هموگلوبین پیش از تزریق و احتمال تزریق نابهجا ارتباط معنادار وجود داشت (01/0 p=)؛ به طوری که در سطح هموگلوبین بیش از g/dL 10 ، تمام تزریقها نابهجا بودند. بیشترین فراوانی تعداد واحد تزریق شده، دو واحد بود. نتیجه گیری اگرچه اکثریت تزریقهای RBC مناسب بودند، اما میزان قابل توجهی تزریق نامناسب، به ویژه در بیماران بـا هموگلوبین بالا و در بخشهای جراحی وجود داشت. اجرای برنامههای مدیریت خون بیمار (PBM)، آموزش هدفمند و پایش مستمر میتواند به بهبود مصرف فرآوردههای خونی و پیامد بیماران کمک کند. کلمات کلیدی: تزریق خون، گلبولهای قرمز، هموگلوبین |
|
1- Acridine Orange
|
|
1- Biological safety cabinet
|
|
1- Platelet Concentrate
2- Food and Drug Administration 3- Normal Skin Flora 4- Platelet Rich Plasma-Platelet Concentrate 5- Eosin-Methylene blue 6- Thioglycolate |
|
1- Acridine Orange
|
|
1- Biological safety cabinet
|
|
1- Platelet Concentrate
2- Food and Drug Administration 3- Normal Skin Flora 4- Platelet Rich Plasma-Platelet Concentrate 5- Eosin-Methylene blue 6- Thioglycolate |
مقدمه
انتقال خون یکی از مداخلات درمانی حیاتی در پزشکی است که نقش مهمی در نجات جان بیماران و بهبود پیامدهای بالینی ایفا میکند. با این حال، استفاده نامناسب و بیـش از حد فرآوردههای خونی، بـه ویژه گلبول قرمز (RBC)، همچنان در بسیاری از مراکز درمانی شایع است و میتواند با افزایش خطر عوارض، طولانیتر شدن مدت بستری و افزایش هزینههای نظام سلامت همراه باشد (2، 1).
راهنماهای بـالینی معتبر تأکید دارند که تصمیمگیری در زمینه تزریق گلبول قرمز باید مبتنی بر شواهد علمی و با در نظر گرفتن وضعیت بالینی، شرایط فردی و بیماریهای همراه هر بیمار انجام شود. در این چارچوب، قضاوت بالینی و ارزیابی دقیق علائم، محور اصلی انتخاب درمان محسوب میشود (7-3). این رویکرد بـا هدف کاهش مواجهه غیر ضروری با فرآوردههای خونی و پیشگیری از عوارضی مانند واکنشهای همولیتیک و آﻟﻮاﻳﻤﻮﻧﻴﺰاﺳﻴﻮن ﻛﻪ ﻣﻨﺠﺮ ﺑﻪ ﺗﻮﻟﻴﺪ آﻧﺘﻲﺑـﺎدی ﻋﻠﻴـﻪ آﻧﺘـﻲژنﻫﺎی ﮔﻠﺒـﻮل ﻗﺮﻣـﺰ و ﺳـﻔﻴﺪ ﻣﻲﺷـﻮد، انتقال عوامل عفونی، تعدیل ایمنی و اضافه بار در گردش طراحی شده است (10-8).
با وجود این توصیهها، درصد قابل توجهی از تزریقهای RBC خارج از این معیارها انجام میشود و تخمین زده میشود که 5% تا 58% از تزریق خون هایی که انجام میشود غیر ضروری هستند (2). ﻣﻄﺎﻟﻌﻪای ﻛﻪ در ﻫﻨﺪ ﺑﺮ روی ﺑﻴﻤﺎران ﺳﻮﺧﺘﮕﻲ اﻧﺠﺎم شد، نشان داد 36% از ﺗﺰرﻳﻖﻫﺎی RBC ﻧﺎﻣﻨﺎﺳﺐ ﺑﻮده است (11). تفاوت در قضاوت بالینی پزشکان، فشارهای محیطی (مانند نیاز به آمادهسازی سریع بیمار برای جراحی)، آگاهـی ناکافی از آخرین دستورالعملها و نبود نظارت مؤثر بر مصرف خون، میتوانند از عوامل تزریق خون نامناسب باشند (12).
در سالهای اخیر، مفهوم مدیریـت خون بیمار (PBM) با سه محور اصلی درمان کم خونی، بهینهسازی هموستاز و استفاده منطقی و مبتنی بر شواهد از فرآوردههای خونی برای بهینهسازی مصرف فرآوردههای خونی مطرح شده است (15-13). اجرای موفق این برنـامهها در مراکز درمانی مختلف، منجر به کاهش چشمگیر مصرف خون و بهبود پیامدهای بیماران شده است (20-16).
بـا وجـود شـواهد بیــنالمللی در زمینه تزریق نـابهجای
گلبول قرمز، دادههای بومی در خصوص الگوهای مصــرف و
میزان انطباق آن با راهنماهای علمی در مراکز درمانی کشور
محدود است؛ این خلأ دانشی ضرورت انجام مطالعه حاضر را برجسته میسازد. بـا توجه به اهمیت و پیامدهای بالقوه تزریق نابـهجای RBC، بررسی الگوهای مصرف و میزان انطباق آنها بـا راهنماهای بالینی در مراکز درمانی کشور میتواند در جهت بهبود کیفیت مراقبت و ارتقای ایمنی بیماران مؤثر باشد. مطالعه حاضر با هدف ارزیابی انـدیکاسیونهای تزریق گلبول قرمز در دو بیمارستان آموزشی و تعیین میزان انطباق آنها بـا راهنماهای علمی انجام شده است.
مواد و روشها
این مطالعه به صورت مقطعی و گذشتهنگر بر روی تمام پروندههای بیماران بستری که در طی یک سال از فروردین تا پایان اسفند 1397 در دو بیمارستان آموزشی دانشگاهی گلبول قرمز دریـافت کرده بودنـد، انجام شد. روش نمونهگیری سرشماری بود و تمام بیماران دریافتکننده RBC وارد مطالعه شدند. هدف اصلی پژوهش، بررسی میزان انطباق اندیکاسیونهای تزریق با راهنماهای معتبر بینالمللی بود. جامعه مورد مطالعه شامل کلیه بیمارانی بود که حداقل یک واحد گلبول قرمز دریافت کرده بودند. بیمارانی که اطلاعات پرونده آنها ناقص بوده و دسترسی به آنها وجود نـداشت، بیماران دریافتکننده انتقال خون حجیم، بیماران ناپایدار از نظر همودینامیک (ناپایداری فشار خون، نارسایی گردش خون یا شوک) و بیماران اورژانسی از مطالعه خارج شدند.
اطلاعات مورد نیاز از طریق بررسی پرونـده بیماران و سوابق بانک خون استخراج گردید. متغیرهای جمعآوری شده شامل سن، جنس، علائم و نشانههای کمخونی، وضعیت همودینامیـک، مقادیر هموگلوبین قبل از تزریق RBC، اندیکاسیون و تعداد واحدهای تزریقشده به بیماران بخشهای خون و انکولوژی، داخلی، زنان و جراحی بود. تشخیص بر اساس نوع بیماری طبق نظر پزشک معالج و ثبت شده در پرونده بیماران در پنج گروه زیر طبقهبندی شدند:
1- بدخیمیهای غیر هماتولوژی ماننـد کنسر تخمدان، ریه، روده بزرگ
2- بـدخیمیهای هماتولوژی مانند لوسمی، لنفوم هوچکین،
لنفوم نـان هوچکین، مالتیپل میلوما
3- بیماریهای داخلی مانند بیماریهـای گوارشـی، ریـوی،
کبدی، کلیوی
4- بیماریهای زنـان مانند سزارین، خونریزی غیرطبیعی از رحم
5- جراحی مانند تیروئیدکتومی، هرنی دیسک، جراحی مفصل و کله سیستکتومی
بر اساس راهنماهـای بالینی معتبر، معیارهای انطباق برای تزریق گلبول قرمز به شرح زیر تعریف گردید: در بیماران پایدار از نظر همودینامیک آستانه هموگلوبین کمتر از ۷ گرم بر دسیلیتر؛ در بیماران مبتلا بـه بیماریهای قلبی یا دارای شواهد ایسکمی عروقی آستانه کمتر از ۸ گرم بر دسیلیتر؛ در موارد سکته حاد ایسکمیک یا از دست دادن خون بیش از ۵۰۰ میلیلیتر آستانه کمتر از ۹ گرم بر دسیلیتر؛ و در بیمـاران اورمیک یا مبتلا به خونریزی ناشی از ترومبوسایتوپنی و هموگلوبینوپاتیها، آستانه کمتر از ۱۰ گرم بر دسیلیتر در نظر گرفته شد. در بیماران با کمخونی علامتدار، بـدون توجه به سطح هموگلوبین، تزریق خون انجام می شود (4، 3). در صورتی که تزریق گلبول قرمز با معیارهای فوق مطابقت داشت، مناسب و در غیر این صورت نامناسب در نظرگرفته شد.
برای اطمینان از صحت دادهها، دانشجوی سال آخر پزشکی پیش از شروع مطالعه با نظارت متخصیصین داخلی، خون و انکولوژی و طب انتقال خون آموزش دیده و بخشی از پروندهها به صورت تصادفی بررسی شد. دادهها ابتدا وارد فرم جمعآوری داده شدند که بر اساس راهنماهای معتبر طراحی شد (4، 3). به منظور بررسی روایی محتوایی، فرم توسط متخصصین هماتولوژی و انتقال خون ارزیابی گردید و اصلاحات لازم اعمال شد. همچنین، برای تعیین پایایی ابزار، آزمون مقدماتی بر روی 20 پرونده بیمار بـه صورت بازآزمایی (test-retest) انجام شد و ضریب آلفای کرونباخ برابر با 82/0 محاسبه گردید. پس از ورود به نرمافزار آماری 22 SPSS ، با استفاده از شاخصهای توصیفی و آزمونهای تحلیلی مناسب مورد بررسی قرار گرفتند. برای تجزیه و تحلیل توصیفی از معیارهای درصد، میانگین و انحراف معیار استفاده شد و برای تجزیه و تحلیل تحلیلی از آزمونهای Chi-square و t-test ، Fisher’s Exact و ANOVA استفاده شد. سطح معناداری آماری کمتر از 05/0 در نظر گرفته شد.
این پژوهش پس از تصویب در کمیتــه اخـلاق پژوهـش دانشگاه و با رعایت اصول محرمانگی اطلاعات بیماران انجام شد. کلیه دادهها به صورت کدگذاریشده و بدون ذکر نام یا مشخصات فردی ذخیره و تحلیل گردید.
یافتهها
در این مطالعه مقطعی، 201 بیمار وارد مطالعه شدند و 30 نفر از مطالعه خـارج شدند. از تعداد 201 بیماری که RBC دریافت کردند، 106 نفر (7/52%) مرد و 95 نفر (3/47 %) زن بودند. ۹۹ بیمار (3/49%) کمتر از ۶۰ سال و ۱۰۲ بیمار (7/50%) بیش از ۶۰ سال سن داشتند. میانگین سن آنها 13/21 ± 94/56 سال (دامنه ۱۶ تا ۱۰۰ سال) بود (جدول 1).
در 6/78% از بیماران دریافت RBC مطابق راهنماهای تزریق خون بود و در 43 مورد (4/21%) با راهنماهای تزریق خون مطابقت نـداشت. توزیع دریافت خون بر اساس اندیکاسیونهای تزریق RBC در گروههای مختلف سنی و جنسی تفاوت معناداری نداشت.190 (5/94%) بیمار RBC و 11 (5/5%) مورد RBC کم لوکوسیت دریافت کرده بودند. بیشترین فراوانی تعداد RBC تزریقی 2 واحـد و میانگین تعداد واحد تزریقی 15/1 ± 2 واحد گزارش شد. پیش از تـزریق، 46 (8/22%) نفر از بیماران هموگلوبین کمتر از g/dL ۷، حدود 128 (6/63%) نفر هموگلوبین بین g/dL ۷ تا g/dL ۱۰ و 27 (4/13%) نفر هموگلوبین بیش از g/dL ۱۰ داشتند. بیـن محدوده هموگلوبین قبل از تزریق و اندیکاسیون تزریق خون رابطه آماری معناداری وجود داشت (01/0p=) و با افزایش سطح هموگلوبین قبل از تزریق RBC ، میزان تزریق نـامناسب افزایش مییافت، به طوری که 100 % تزریق خونها در افراد بـا هموگلوبین بیش از g/dL 10 نامناسب بود. از نظر نوع بیماری، بیشترین موارد مربوط بـه بیماریهای داخلی (۷۲ بیمار) و پس از آن جراحی (۴۹ بیمار) بود (جدول 1). بیشترین درصد تزریق مناسب در بین بدخیمیهای هماتولوژی (7/95%) و بیشترین درصد تزریق خون نامناسب در بیماریهای جراحی (9/46%) مشاهده شد، که از نظر آماری معنادار بود (001/0 p<) (جـدول 1). شایعترین دلیل تزریق RBC، آنمی علامتدار (9/22 %) و پس از آن تزریق نـامناسب (3/21%) بـود (جدول 2). میانگین هموگلوبین پیش از تزریق g/dL 15/1 ± 6/8 و میانگین هموگلوبین پس از تزریق g/dL 11/2 ± 3/10 بود. میانگین هموگلوبیـن پیش از تزریق در مواردی که اندیکاسیونی برای تزریق خون وجود نداشته، از سایر موارد بیشتر بود (g/dL 78/1 ± 76/10) و این اختلاف از نظر آماری معنادار بود (001/0p<). بیمارانی
که تزریق RBC بدون اندیکاسیون داشتند، تعــداد واحد کمتری دریافـت کردنـد (جدول 2).


|
5 واحد بیشتر 4 واحد 3 واحد 2 واحد 1 واحد
تعداد واحد خون تزریقی |
|
55
50 45 40 35 30 25 20 10 5 0 |
|
درصد بیماران
|


کمترین میانگین هموگلوبین قبل از تزریق در بیماران بـا بـدخیمیهای همـاتولوژی (44/7) و بیشترین آن در بیماریهای داخلی (37/9) و اختلاف بین گروهها از نظر آماری معنادار بود (001/0 p<). در مجموع 414 فرآوردهRBC به بیماران تزریق شد که 33 واحد (9/7%) از نوع کم لکوسیت بود (جدول 3). بیشترین میانگین تعداد RBC دریافتی در بیماریهای زنان مشاهده شد (24/1 ± 52/2 واحد) اما از نظر آماری تفاوت معناداری بـا بیماران دیگر نداشت (جدول 3).
بحث
مطالعه حاضر با هدف بررسی اندیکاسیونهای تزریق گلبول قرمز (RBC) در دو بیمارستان آموزشی انجام شد و نتایج آن تصویری نسبتاً جامع از وضعیت مصرف این فرآورده خونی در این مراکز ارائه میدهد. یافتهها نشان داد که 6/78 درصد از تزریقها مطابق بـا راهنماهای بالینی معتبر بوده و 4/21 درصد فاقد اندیکاسیون مناسب بودهاند. این میزان تزریق نابجا، اگرچه کمتر از برخی گزارشهای بینالمللی است، اما همچنان قابـل توجه بوده و نیازمند مداخلات اصلاحی است. مطالعه دایاز در اسپانیا، تزریق خون نابـهجا را 4/21% و مطالعه راویشانکار در هند این میزان را 36% گزارش کردهانـد (11، 2). در مطالعه سوریل و همکاران یـک سوم از تزریقهای گلبول قرمز (حدود %33) در بیماران بستری در بخش مراقبتهای ویژه که وضعیت پایدار و بدون خونریزی داشتند، نامناسب تلقی شدند. برخی مطالعههای مشابه در کشورهای مختلف، نسبت تزریق خون غیر ضروری را بیش از 50 درصد گزارش کردهاند که نشان میدهد این مسألـه یک چالش جهانی در مدیریت خون بیماران است (22، 21).
یکی از یافتههای کلیدی این مطالعه، وجود ارتباط آماری معنادار بین سطح هموگلوبین پیش از تزریق و احتمال تزریق نـابهجا بود. به طور خاص، در بیماران با هموگلوبین بالاتر ازg/dL 10، تمام موارد تزریق فاقد اندیکاسیون بوده است. این نتیجه با توصیههای انجمن هماتولوژی آمریکا و سایر دستورالعملهای معتبر همخوانی دارد که آستانه هموگلوبین برای تزریق را در بیماران پایـدار کمتر از g/dL 7 و در بیماران قلبی یا دارای علائم ایسکمی کمتر ازg/dL 8 پیشنهاد میکنند (23، 4، 3).
در مطالعه اسپانیا میزان تزریق خونهای بهجا در هموگلوبیـن کمتر از g/dL 7 ، 100 %، در هموگلوبین بین g/dL 9/7-7 ، 95 %، در هموگلوبیـن g/dL 9/8-8 ، %71 و در هموگلوبین بیشتر از g/dL9 ، 21 % بوده است (2(. مطالعه شاندرمن و همکاران در مورد بیماران جراحی نشان داد تمامی تزریق خونهای انجام شده در افرادی با هموگلوبین قبل از تزریق g/dL 10، نـابهجا بوده که با نتایج مطالعه مـا همخوانی داشته است (17). تزریق خون در سطوح بـالاتر، به ویژه در غیاب علائم بالینی، نـه تنها سودی برای بیمار ندارد بلکه میتواند خطر بروز عوارضی مانند واکنشهای همولیتیک، انتقال عفونت، سرکوب سیستم ایمنی و افزایش حجم در گردش را افزایش دهد (5، 1).
از نظر توزیع تخصصی، بیشترین درصد تزریق مناسب به ترتیب در بیماران مبتلا بـه بـدخیمیهای هماتولوژیک (7/95 %)، بیـماریهای زنـان (2/95%) و در بدخیمیهای غیر هماتولوژیک (7/91%) و بیشترین درصد تزریق نابـهجا در بیماران جراحی (9/46%) مشاهده شد. این تفاوت معنادار میتواند ناشی از عوامل متعددی از جمله تفاوت در الگوهای تصمیمگیری بالینی، فشارهای زمانی و روانی در محیطهای جراحی، تمایل به اصلاح سریع کمخونی پیش از عمل، یا آگاهی کمتر از آخرین دستورالعملها در برخی بخشها باشد. سایر مطالعهها نیز نشان دادهاند که بخشهای جراحی نسبت به بخشهای داخلی، نرخ بالاتری از تزریقهای غیرضروری دارند. مطالعه صادقی و همکاران نشان داد بیشترین درصد تزریق خون نابهجا (1/84%) در بخشهای جراحی بوده است و علت تزریق خون نابهجا، نگرانی از پیش آگهی بـد از دسـت دادن خون در بیمارانی که تحت عمل جراحی قرار میگیرند، تخمین نادرست تعداد واحد خونهای لازم جهت افزایش هموگلوبین و غفلت در مورد استفاده از جایگزینهای RBC عنوان شده است (24).
این موارد اهمیت آموزش هدفمند و بازخورد مستمر به تیمهای جراحی را برجسته میکند (25). استفاده از سیستم درخواست کامپیوتری پزشک از طریق نرمافزارهای هوشمند با قابلیت پشتیبانی تصمیم بالینی و الزام پزشک به مستند نمودن علت تزریق خون، هنگامی که تصمیم پزشک برای تزریق خون در چارچوب راهنماها نیست، موجب بهبود رویـه تزریق خون میشود (4). مطالعهای در بیمارستان بزرگی در کالیفرنیا انجام شد و از سیستم درخواست خون کامپیوتری استفاده شد، آخرین نتایج آزمایشگاهی بیمار برای پزشک نمایش داده میشد. اگر نتایج نشان میداد که بیمار احتمالاً نیازی بـه تزریق خون ندارد، هشدار روی صفحه ظاهر میشد و به پزشک معالج راهنماها را اشاره میکرد و درخواست توجیه بیشتری برای سفارش میداد. نتایج نشان داد، تعداد تزریق خونها به میزان 24 درصد و مرگ و میر از 5/5% بـه 3/3%کاهش یافته، متوسط مدت زمان بستری بیماران در بیمارستان از 1/10 روز به 2/6 روز و تعداد بیمارانی که در 30 روز پس از انتقال خون نیاز بـه بستری مجدد داشتند، نیز کاهش داشت (26). با این حال، با توجه به محدودیت استفاده از سیستمهای هوشمند درخواست خون در ایران، راهکارهای سادهتر مانند فرمهای الزامآور ثبت اندیکاسیون یا چکلیستهای کاغذی میتواند جایگزین عملی باشد. از طرفی نظارت سازمان انتقال خون با پایش مستمر مصرف خون در بیمارستانها و ارائه بازخورد به تیمهای درمانی میتواند به اصلاح الگوها کمک کند.
از نظر انـدیکاسیون، شایعترین دلیل تزریق در این مطالعه، آنمی علامتدار (9/22%) بود که با یافتههای سایر مطالعهها همراستا است (27). با این حال، سهم قابل توجه تزریقهـای نامناسب (بیش از یکپنجم کل موارد) نشان میدهد که هنوز فاصله قابل توجهی تا اجرای کامل اصول «مدیریـت خون بیمار» وجود دارد. PBM بـهعنوان یک رویکرد جامع، بر استفاده منطقی از فرآوردههای خونی تأکید دارد و اجرای آن میتواند به کاهش مصرف غیرضروری خون و بهبود پیامـدهای بیماران منجر شود (6). بنابراین آموزش هدفمند رزیدنتها و پزشکان جوان در زمینه مدیریت خون بیمار و گنجاندن آن در کوریکولوم آموزشی دانشجویان رشتههای مرتبط ضروری است.
از نظر تعداد واحد RBC تزریق شده، بیشترین فراوانی مربوط بـه تزریق دو واحد RBC بود (نمودار 1). این الگو در بسیاری از مراکز درمانی مشاهده میشود، هرچند شواهد جدید استفاده از رویکرد «تزریق یک واحد و سپس ارزیابی مجدد یـا (Single-unit transfusion) » را توصیه میکنند (28-31). این رویکرد میتواند با کاهش مواجهه بیماران بـا
فرآوردههای خونی، خطر عوارض و هزینهها را کاهش دهد.
یافته دیگر مطالعه حاضر این بود کـه بیماران با تزریــق
نـابهجا، به طور میانگین تعداد واحد کمتری دریافت کردند (جدول 2). این موضوع میتواند ناشی از این باشد که در موارد هموگلوبین بـالا، پزشکان صرفاً یک واحد خون را بـه عنوان «اقـدام احتیاطی» تزریق کردهاند، هر چند این اقدام از نظر علمی توجیهپـذیر نیست. کاهش تزریق نابهجا نهتنها ایمنی بیماران را افزایش میدهد، بلکه هزینههای نظام سلامت را نیز کاهش میدهد و ذخایر محـدود خونهای اهدایی را برای نیازمندان واقعی حفظ میکند.
بر اساس دانش نویسندگان مطالعه حاضر تنها مطالعه در مورد ارزیـابی میزان انطباق تزریق گلبول قرمز با راهنماهای علمی در منطقه محسوب میشود، لـذا میتواند پایهای منحصر بـه فرد برای مقایسه با وضعیت کنونی و برای مطالعههای آتی و مداخلات و انجام مطالعههای تحلیلی فراهم آورد. یـافتههای این مطالعه شکافهای پایدار در مدیریـت خون بیماران را برجسته میسازد و با توجه به کمبود دادههای مشابه در منطقه، سهم مهمی در غنیسازی ادبیات علمی در زمینه رفتارهای بالینی مرتبط با تزریق خون دارد. محدودیتهای آن شامل موارد زیر است: این مطالعه به روش مشاهدهای در دو بیمارستان آموزشی انجام شده و ممکن است نتایج آن به سایر مراکز درمانی قابل تعمیم نباشد، همچنین، بررسی پیامدهای بالینی بیماران پس از تزریق (ماننـد طول مدت بستری، بروز عوارض یا مرگ و میر) انجام نشده است که میتواند در مطالعههای آینده مورد توجه قرار گیرد. با وجود شواهد قوی در حمایت از سیاست محدود کننده تزریق گلبول قرمز نسبت به رویکرد آزادانـه، این توصیه یک قاعده مطلق محسوب نمیشود. در بیماران با ناپایداری همودینامیک، بیماریهای قلبی یا عصبی و سایر همبودیها (comorbidities)، تصمیمگیری باید با دقت و بر اساس شرایط بالینی بیمار و نه تنها بر اساس سطح هموگلوبین انجام شود (34-32). بر اساس یافتههای یک راهنمای جدید، در بیماران بستری مبتلا به انفارکتوس حاد میوکارد، تزریق گلبول قرمز در مقادیر هموگلوبین کمتر از ۱۰ گرم بر دسیلیتر، توصیه مشروط میشود؛ هر چند شواهد موجود از قطعیت پایینی برخوردار بوده و تصمیمگیری نهایی در مورد تزریق خون با در نظـر گرفتن شرایط بالینی و همراه با اقدامات کاهشدهنده عوارض احتمالی انجام شود (35). بنابراین در چارچوب مدیریـت خون بیمار و پزشکی بیمارمحور، ارزیابی مورد به مورد ضرورت دارد. همچنین، همکاری فعال متخصصان طب انتقال خون با سایر رشتهها برای تعیین نیاز واقعی به تزریق خون، میتواند بـه بهبود پیامدهای بالینی بیماران منجر شود.
نتیجهگیری
نتایج این مطالعه نشان داد که اگر چه بخش عمدهای از تزریقهای گلبول قرمز در دو بیمارستان آموزشی مورد بررسی مطابق با راهنماهای بالینی بوده است، اما همچنان سهم قابل توجهی از تزریقهای نابهجـا (بیش از یک پنجم کل موارد) وجود دارد که عمدتاً در بیماران با سطح هموگلوبین بـالاتر از ۱۰ گرم بر دسیلیتر و در بخشهای جراحی رخ میدهد. چنین الگویی بیانگر آن است که تصمیمگیریهای بالینی در برخی شرایط هنوز فاصله معناداری با استانداردهای علمی دارد. بنابراین اجرای مداخلات آموزشی هدفمند برای پـزشکان، پایش مستمر الگوهای مصرف خون و استقرار کامل برنـامههای مدیریت خون بیمار میتواند نقش مهمی در کـاهش تزریقهای غیر ضروری و ارتقای ایمنی بیماران ایفا کند. همچنین، بهرهگیری از سیستمهای پشتیبان تصمیمگیری و الزام به مستندسازی دلایل تزریق در موارد خارج از راهنماهـا، میتواند به بهبود کیفیت و انطباق بیشتر بـا راهنماهای علمی کمک نماید. به طور کلی، این مطالعه نشان میدهد که اگر چه روند مصرف خون در مراکز مورد بررسی تا حدی مطلوب است، اما دستیابی بـه الگوی بهینه و مبتنی بر شواهد، نیاز به اقدامات اصلاحی و سیاستگـذاری دقیقتر در سطح بیمارستانــی و ملی دارد.
حمایت مالی
این پروژه بدون حمایت مالی انجام شده است.
ملاحظات اخلاقی
این پژوهش منتج از پایاننامه دانشجویی با عنوان بررسی توزیع فراوانی علل مصرف فرآورده RBC بر اساس استانداردهای بیـنالمللی در بیماران بستری در بیمارستانهای شهدای کارگر و شاه ولی یزد بوده و در کمیته اخلاق دانشگاه آزاد اسلامی با کد اخـلاق IR.IAU.KHUISF.REC.1398.108 به تصویب رسیده است.
عدم تعارض منافع
نویسندگان اظهار میکنند هیچگونه تعارض منافعی در این مطالعه وجود نداشته است.
نقش نویسندگان
دکتر یاسمن چهارده چریک: جمعآوری اطلاعات و نگارش اولیه مقاله
دکتر هایده جوادزاده شهشهانی: طراحی مطالعه، نظارت بر اجرای طرح و نگارش نهایی مقاله
دکتر سید محمدرضا مرتضویزاده: نظارت بر اجرای طرح و بازبینی نهایی مقاله
تشکر و قدردانی
این پژوهش منتج از پایاننامه دانشجویی مصوب کمیته پژوهشی دانشگاه آزاد یزد بوده است. از کارکنان مراکز درمانی وابسته بـه دانشگاه آزاد یزد که در این پژوهش همکاری نمودند تشکر و قدردانی میگردد.
نوع مطالعه: پژوهشي |
موضوع مقاله:
طب انتقال خون
فهرست منابع
1. Ackfeld T, Schmutz T, Guechi Y, Le Terrier C. Blood Transfusion Reactions--A Comprehensive Review of the Literature including a Swiss Perspective. J Clin Med 2022; 11(10): 2859. [DOI:10.3390/jcm11102859] [PMID] []
2. Díaz MQ, Borobia AM, Erce JAG, Maroun-Eid C, Fabra S, Carcas A, et al Appropriate use of red blood cell transfusion in emergency departments: a study in five emergency departments. Blood Transfus 2017; 15(3): 199.
3. Elkins M, Davenport R, Mintz PD. Transfusion medicine. In: McPherson RA, Pincus MR, editors. Henry's Clinical Diagnosis and Management by Laboratory Methods. 23rd ed. St.Louis(MO): Elsevier; 2017. p. 741-2.
4. Fung AK, Eder AF, Spitalnik SL, Westhoff CM. Technical Manual. American Association of Blood Banks. 19th ed. Bethesda (MD): AABB; 2017. p. 505-56.
5. Carson JL, Stanworth SJ, Guyatt G, Valentine S, Dennis J, Bakhtary S, et al. Red Blood Cell Transfusion: 2023 AABB International Guidelines. JAMA 2023; 330(19): 1892-902. [DOI:10.1001/jama.2023.12914] [PMID]
6. World Health Organization. Patient Blood Management Guidelines. WHO, 2021.
7. Carson JL, Guyatt G, Heddle NM, Grossman BJ, Cohn CS, Fung MK, et al. Clinical Practice Guidelines From the AABB: Red Blood Cell Transfusion Thresholds and Storage. JAMA. 2016; 316(19): 2025-35. [DOI:10.1001/jama.2016.9185] [PMID]
8. Bansal N, Raturi M, Singh C, Bansal Y. Immunological complications of blood transfusion: current insights and advances. Curr Opin Immunol 2025; 96: 102617. [DOI:10.1016/j.coi.2025.102617] [PMID]
9. Naderi-Boldaji V, Zand F, Asmarian N, Banifatemi M, Masjedi M, Sabetian G, Ouhadian M, Bayati N, Saeedizadeh H, Naderi N, Kasraian L. Does red blood cell transfusion affect clinical outcomes in critically ill patients? A report from a large teaching hospital in south Iran. Ann Saudi Med 2024; 44(2): 84-92. [DOI:10.5144/0256-4947.2024.84] [PMID] []
10. Chavez Ortiz JL, Griffin I, Kazakova SV, Stewart PB, Kracalik I, Basavaraju SV. Transfusion-related errors and associated adverse reactions and blood product wastage as reported to the National Healthcare Safety Network Hemovigilance Module, 2014-2022. Transfusion 2024; 64(4): 627-37. [DOI:10.1111/trf.17775] [PMID] []
11. Ravishankar J, Jagannathan S, Arumugam P, Chitra M. Evaluating the appropriateness of blood component utilization in burns patients. International J Res Med Sci 2016; 4(12): 5364-71. [DOI:10.18203/2320-6012.ijrms20164211]
12. Javadzadeh Shahshahani H, Nazari M. Evaluating the level of residents' awareness about patient blood management and the impact of education on it. J Iran Blood Transfus 2024; 21(2): 97-107. [Article in Farsi]
13. Shander A, Hardy JF, Ozawa S, Farmer SL, Hofmann A, Frank SM, Kor DJ, Faraoni D, Freedman J; Collaborators. A global definition of Patient Blood Management. Anesth Analg 2022; 135(3): 476-88. [DOI:10.1213/ANE.0000000000005873] [PMID]
14. Gammon R, Jindal A, Dubey R, Shipp C, Tayal A, Rajbhandary S, Bocquet C. An international survey of patient blood management practices. Transfusion 2025; 65(3): 505-13. [DOI:10.1111/trf.18136] [PMID]
15. Murphy MF, Goodnough LT. The scientific basis for patient blood management. Transfus Clin Biol 2015; 22(3): 90‑6. [DOI:10.1016/j.tracli.2015.04.001] [PMID]
16. Muñoz M, Meier J, Falanga A. Is there no such thing as a free lunch? With Patient Blood Management, maybe there is! Blood Transfus 2025; 23(1): 1-4.
17. Kron AT, Collins A, Cserti-Gazdewich C, Pendergrast J, Webert K, Lieberman L, et al. A prospective multi-faceted interventional study of blood bank technologist screening of red blood cell transfusion orders: The START study. Transfusion 2021; 61(2): 410-22. [DOI:10.1111/trf.16243] [PMID]
18. Jeganathan-Udayakumar P, Tochtermann N, Beck T, Wertli MM, Baumgartner C. Haemoglobin thresholds for transfusion: how are we doing in the era of Choosing Wisely? A retrospective cohort study. Swiss Med Wkly 2023; 153: 40132. [DOI:10.57187/smw.2023.40132] [PMID]
19. Franchini M, Marano G, Mengoli C, Pupella S, Vaglio S, Muñoz M, Liumbruno GM. Red blood cell transfusion policy: a critical literature review. Blood Transfus 2017; 15(4): 307-17.
20. Whitaker B, Rajbhandary S, Kleinman S, Harris A, Kamani N. Trends in United States blood collection and transfusion: results from the 2013 AABB Blood Collection, Utilization, and Patient Blood Management Survey. Transfusion 2016; 56(9): 2173-83. [DOI:10.1111/trf.13676] [PMID]
21. Soril LJJ, Noseworthy TW, Stelfox HT, Zygun DA, Clement FM. A retrospective observational analysis of red blood cell transfusion practices in stable, non-bleeding adult patients admitted to nine medical-surgical intensive care units. J Intensive Care 2019; 7: 19. [DOI:10.1186/s40560-019-0375-3] [PMID] []
22. Jadwin DF, Fenderson PG, Friedman MT, Jenkins I, Shander A, Waters JH, et al. Determination of Unnecessary Blood Transfusion by Comprehensive 15-Hospital Record Review. Jt Comm J Qual Patient Saf 2023; 49(1): 42-52. [DOI:10.1016/j.jcjq.2022.10.006] [PMID]
23. Carson JL, Stanworth SJ, Dennis JA, Trivella M, Roubinian N, Fergusson DA, et al. Transfusion thresholds for guiding red blood cell transfusion. Cochrane Database Syst Rev 2021; 12(12): CD002042. [DOI:10.1002/14651858.CD002042.pub5] [PMID] []
24. Sadeghi A, Belali S, Ali Asgari A, Morovat Z, Malekzadeh R, Emadi A. Inappropriate Packed RBC Transfusion in a Tertiary Care Center. Arch Iran Med 2017; 20(2): 83-5.
25. Céspedes IC, Figueiredo MS, Hossne NA Junior, Suriano ÍC, Rodrigues RC, Barros MMO. Patient Blood Management Program Implementation: Comprehensive Recommendations and Practical Strategies. Braz J Cardiovasc Surg 2024; 39(5): e20240205. [DOI:10.1016/j.htct.2024.09.1638]
26. Anthes E. Evidence-based medicine: Save blood, save lives. Nature 2015; 520: 24-6. [DOI:10.1038/520024a] [PMID]
27. Granfortuna J, Shoffner K, DePasquale SE, Badre S, Bohac C, De Oliveira Brandao C. Transfusion practice patterns in patients with anemia receiving myelosuppressive chemotherapy for nonmyeloid cancer: results from a prospective observational study. Support Care Cancer 2018; 26(6): 2031-8. [DOI:10.1007/s00520-017-4035-7] [PMID] []
28. Yousef YA, Bagchee-Clark A, Walters K, Green M, Salib M, Chander A, et al. Reducing Unnecessary Transfusions of RBCs in Inpatients Admitted Across Niagara Health Community Hospitals. Qual Manag Health Care 2024; 33(4): 278-85. [DOI:10.1097/QMH.0000000000000442] [PMID]
29. Entzel P, Nielsen M, Weiss S, Park YA, Lu R, Baskin-Miller J, et al. How do I reduce variation in red blood cell transfusion practices in a large integrated health care system? Transfusion 2023; 63(6): 1113-21. [DOI:10.1111/trf.17383] [PMID]
30. Warner MA, Schaefer KK, Madde N, Burt JM, Higgins AA, Kor DJ. Improvements in red blood cell transfusion utilization following implementation of a single-unit default for electronic ordering. Transfusion 2019; 59(7): 2218-22. [DOI:10.1111/trf.15316] [PMID] []
31. Podlasek SJ, Thakkar RN, Rotello LC, Fleury TA, Demski RJ, Ness PM, et al. Implementing a "Why give 2 when 1 will do?" Choosing Wisely campaign. Transfusion 2016; 56(9): 2164. [DOI:10.1111/trf.13664] [PMID]
32. Noitz M, Dünser MW, Tomić Mahečić T, Meier J. Physiologic transfusion thresholds, better than using Hb-based thresholds? Blood Transfus 2025; 23: 96-100.
33. Pagano MB, Stanworth SJ, Dennis J, Bakhtary S, Callum J, Carson JL, et al. Red Cell Transfusion in Acute Myocardial Infarction: AABB International Clinical Practice Guidelines. Ann Intern Med 2025 Aug 19. [DOI:10.7326/ANNALS-25-00706] [PMID]
34. Franchini M, Zani M, Focosi D. Restrictive versus liberal transfusion thresholds: lights and shadows. Blood Transfus 2025; 23(1): 93-5.
35. Pagano MB, Stanworth SJ, Valentine S, Metcalf R, Wood EM, Pavenski K, et al. The 2023 AABB international guidelines for red blood cell transfusions: What is new? Transfusion 2024; 64(4): 727-32. [DOI:10.1111/trf.17764] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







