جلد 22، شماره 4 - ( زمستان 1404 )
جلد 22 شماره 4 صفحات 345-336 |
برگشت به فهرست نسخه ها
Ethics code: ---
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
badiyepeymaiejahromi Z, Rassoli Emadi R. Outcomes of Spiritual/Religious Interventions in the Care of Patients with Beta Thalassemia Major: A Narrative Review. bloodj 2025; 22 (4) :336-345
URL: http://bloodjournal.ir/article-1-1590-fa.html
URL: http://bloodjournal.ir/article-1-1590-fa.html
بادیه یپمای جهرمی زهره، رسولی عمادی رسول. پیامدهای مداخلات معنوی - مذهبی در مراقبت از بیماران بتا تالاسمی ماژور: یک مرور روایتی. فصلنامه پژوهشی خون. 1404; 22 (4) :336-345
دانشیار دانشکده پرستاری دانشگاه علوم پزشکی جهرم
متن کامل [PDF 724 kb]
(75 دریافت)
| چکیده (HTML) (163 مشاهده)
مقدمه
بتا تالاسمی یک بیماری ارثی مرتبط با خون است که در پی آن فرد دچار درجات مختلفی از کم خونی میشود (1). در نوع شدیـد آن (بتا تالاسمی ماژور) بیماران جهت بقا نیازمند تزریق مرتب خون و استفاده از داروهای دفعکننده آهن در طول عمر خود میباشند(2). بیماری بتا تالاسمی ماژور از ﺷﯿﻮع ﺑﺎﻻیﯽ درکل دنیا و به خصوص درﮐﺸﻮر ایﺮان ﺑﺮﺧﻮردار اﺳﺖ و از ایﻦ ﻧﻈﺮ جزو شایعترین و مهمترین بیماریهای مزمن به شمار میرود (4، 3). در کشورهای غربی، شیوع این بیماری بسیار کم است. به عنوان مثال، در ایـالات متحده آمریکا تنها حدود هزار بیمار مبتلا به بتا تالاسمی ماژور وجود دارد، در حالی که در استان فارس، که فقط 120000 کیلومتر مربع وسعت دارد، تعداد این بیماران بیش از دو برابر آمریکا یعنی در حدود 2500 نفر است. بر اساس آمار سازمان بهداشت جهانی، 4 درصد از جمعیت کشور ایران ناقل بتا تالاسمی (تالاسمی مینور) هستند (6، 5). اکثر این بیماران در گروه سنی کودک و نوجوان قرار دارند و ممکن است دچار تغییرات جسمانی، شناختی، روانی و اجتماعی شونـد (7). این ﺑﯿﻤﺎری ﻋﻼوه ﺑﺮ آن که ﻣﺸﮑﻼت ﺳﺨﺖ ﺟﺴﻤﯽ مانند کم خونی، بزرگی طحال، نارسایی قلب، بلوغ دیررس و غیره ایﺠﺎد میکند، میتواند ﺑﺎعث بروز مشکلات روحی- روانی متعددی از جمله: استرس، خستگی، افسردگی، اختلالات خواب، اختلال در کیفیت زندگی، کـاهش میزان تابآوری، کاهش سلامت روانی و کاهش میزان معنویـت بیماران نیز شود (8).
بیماران مبتلا بـه بتا تالاسمی ماژور تحت فشارهای متعددی از جمله احساس حقارت، اضطراب و افسردگی در ارتباط با تحصیل، کار، اشتغال، مسائل رفاهی و خانوادگی هستند که همه این عوامل بـاعث ایجاد اختلالات روحی و روانی آنها میشود. با توجه به این موارد حمایت عاطفی و روحی-روانی، جنبه بسیار مهمی از زندگی بیماران میباشد (9).
در حـال حاضر علاوه بر درمان جسمی بیماران بتا تـالاسمی ماژور، توجه به مشکلات روحی- روانی و ارائه مراقبت جهت برطرف کردن این مشکلات از اهمیت بالایی برخوردار است. پرستاران، مهمترین افرادی هستند که با بیماران در ارتباط هستند و میتوانند تأثیر به سزایی در بر طرف کردن مشکلات داشته بـاشند. روشها و مداخلههای فراوانی جهت تأثیرگذاری بر بعد روحی، روانی و معنوی زنـدگی بیماران وجود دارد. از جمله آنها میتوان بـه ارائـه
مراقبت معنوی و معنویت درمانی اشاره کرد. معنویـت و بـاورهای مذهبی در بیماران مزمن بـه ویژه بیماران بتا تالاسمی ماژور از اهمیت بالایی برخوردار است. در سالهای اخیر معنویـت بـه عنوان عاملی مهم و تأثیرگذار جهت ارتقای سلامت بیماران، مورد توجه قرار گرفته است؛ زیرا سلامت، مفهومی کلنگر است که ابعاد جسمانی، اجتماعی و معنوی را در بر میگیرد (10).
از آن جا که سلامتی کامل یک فرد به تعادل بین تمام ابعاد سلامتی یعنی: سلامت جسمی، روحی، روانی، اجتماعی و معنوی وی بستگی دارد، معنویت به عنوان مهمترین عامل برای رسیدن به تعادل در حفظ سلامتی و مقابلـه با بیماریها شناخته شده است. ارایه مداخلات معنوی باعث ایجـاد یک ارتباط عمیق و صمیمی بین پرستار و بیمار میشود. پرستار معنی معنویـت را از دید تمامی بیماران شناسایی و به او کمک میکند تا به یک قدرت برتر متصل گردد (11). مداخلات معنوی، با تولید عواطف مثبت، سبب عملکرد مطلوب دستگاههای فیزیولوژیک بدن از قبیل دستگاه قلبی - عروقی، غدد درونریز و سایر ارگانهـای داخلی از طریق دستگاه عصبی خود مختار میگردد. اگر فرد، بیمار باشد از این طریق میتوان بـه بهبودی او کمک کرد و اگر سالم باشد این امر در ارتقاء سلامت او مؤثر خواهد بود (12). در واقع معنویـت یک کیفیت ذاتی است که در همه انسانها وجود دارد و بیانگر ارتباط مناسب با خود، دیگران، طبیعت، خدا و یافتن معنی و هدف در زندگی میباشد (12). مراقبت معنوی در پرستاری جنبهای منحصر به فرد از مراقبت است که به سؤالات بنیادین انسان مانند معنای زندگی، درد، رنج و مفهوم مرگ پاسخ میدهد (13). بـا وجود شواهدی که نشاندهنده تأثیر مثبت مداخلات معنوی بر بیماران مبتلا به بیماریهای مزمن مانند سرطان و بیماری های قلبی است، مطالعههای محدودی به بررسی نقش دقیق این نوع مـداخله در بیماران مبتلا به تالاسمی مـاژور پرداختهاند (18-14، 1). اکثر پژوهشهای موجود بر مداخلات جسمی و روانشناختی به بهبود وضعیت این بیماران تمرکز داشتهاند و کمتر به مداخلات معنوی و تأثیر آن بر بیماران تالاسمی ماژور توجه کردهاند و مطالعه جامع مروری که درباره تعیین تاثیر این نوع مداخلات بر روی بیماران تالاسمی ماژور صورت گرفته باشد، یافت نشد. هدف این مرور روایتی، بررسی پیامدهای گزارششده مداخلات معنوی - مذهبی در بیماران بتا تـالاسمی ماژور در مطالعههای پیشین بود.
مواد و روشها
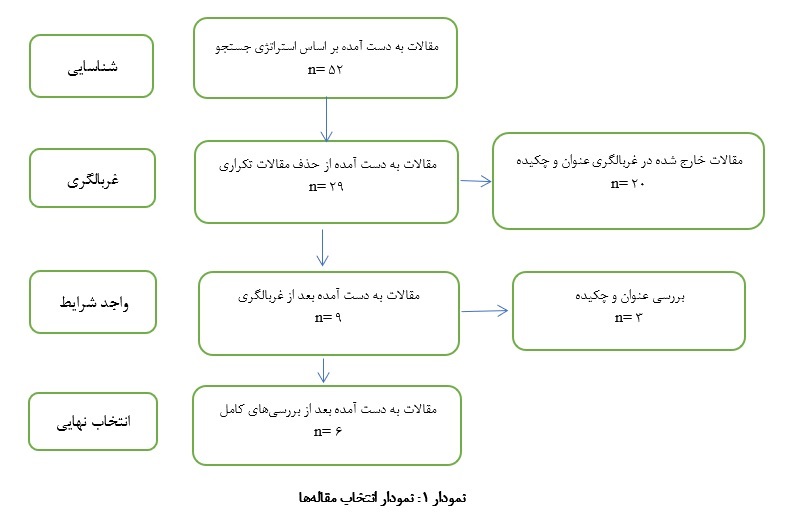
مطالعه انجام شده یـک مطالعه مروری بود کـه با بهرهگیری از راهبردهای جستجوی منطقی (OR-AND-NOT) در موتور جستجوی Google Scholar و پـایگاههای اطلاعاتی فـارسی و انگلیسی شامل Web of Science، Scopus، PubMed، SID، ISC و Magiran انجام شد. بـازه زمانی جستجو به ده سال اخیر (2010 تا 2024) محدود گردید. کلید واژههای مورد استفاده از اصطلاحات استاندارد پایگاه MeSH انتخاب شدند و شامل واژههای Spiritual، Spirituality، Religious، Thalassemia و معادلهای فارسی آنها یعنی معنوی، معنویت، مذهبی و تالاسمی بودند. برای افزایش دقت، فرآیند جستجو توسط دو پژوهشگر به صورت مستقل انجام شد. معیارهای ورود به این مطالعه شامل مطالعههایی بود که بـه بررسی تأثیر مداخلات معنوی - مذهبی بر بیماران بتـا تالاسمی ماژور پرداخته باشند (منظور از مداخلات معنوی/مذهبی در این مقاله، دعا و نیایش فردی یـا گروهی، مراقبه و مدیتیشن با محتوای معنوی، مشاوره بـا روحانیون یا مشاوران مذهبی، خواندن متون مقدس مانند قرآن، شرکت در مراسم مذهبی و آموزش مفاهیم معنوی مرتبط با پذیرش بیماری بود)، بـه زبان فارسی یا انگلیسی نوشته شده باشند، به متن منابع دسترسی کامل وجود داشته باشد و اهداف مشخص و روش اجرای دقیق داشته باشد. معیارهای خروج نیز شامل نامه به سردبیر، گزارش موردی، پوسترهای کنگرهای، پیشنهادهای پژوهشی و عدم تطابق با اهداف مطالعه بود. انتخاب منابع طی مراحل زیر انجام شد: ابتدا عنوان برای تشخیص ارتباط با موضوع بررسی شد، سپس چکیده جهت ارزیابی هدف، نوع مداخله و جمعیت مورد بررسی قرار گرفت. متن کامل نیز برای تطابق با معیارهای ورود و خروج بررسی شد. در مجموع، ۵۲ مقالـه با استفاده از نرمافزار EndNote X7.5 گردآوری شد. پس از حذف موارد تکراری و بررسی دقیق، تنها ۶ مقاله با اهداف مطالعه همراستا بودند که شامل ۵ مطالعه نیمهتجربی و ۱ مطالعه کارآزمـایی بالینی بودند. تعداد محدود مقالههای وارد شده ناشی از کمبود مطالعهها مرتبط بـا مداخلات معنوی - مذهبی در بیماران تالاسمی و عدم تطابق با معیارهای ورود از نظر روش اجرا یـا هدف مطالعه بود. اطلاعات از منابع واردشده با استفاده از فرم استخراج داده شامل عنوان، نویسندگان، سال انتشار، نوع مطالعه، حجم نمونه، نوع مداخله، ابزارهای انـدازهگیری و یـافتهها جمعآوری شد. تحلیل دادهها به صورت تحلیل محتوای کیفی انجام شد و یافتهها از نظر پیامدهای مداخلات معنوی بر بیماران تالاسمی ماژور بررسی گردید (نمودار1).
 مداخله میانگین نمره امیـد به زندگی و سلامت معنـوی در نوجوانـان مبتلا به تالاسمی پس از اجرای مراقبت معنوی افزایش پیدا کرده است(14).
مداخله میانگین نمره امیـد به زندگی و سلامت معنـوی در نوجوانـان مبتلا به تالاسمی پس از اجرای مراقبت معنوی افزایش پیدا کرده است(14).
تأثیر معنویت درمانی بر خستگی و افسردگی:
نتایج مطالعه نیمه تجربی سپهونـد و همکاران (2022) کـه با هدف بررسی تأثیر معنویت درمانی مبتنی بر مثبت انـدیشی بر میزان خستگی و افسردگی زنان مبتلا به تالاسمی ماژور بیمارستان شهید مدنی شهر خرمآباد انجام شد، نشان داد که معنویت درمانی بر افسردگی و خستگی این بیماران مؤثر است (15).
تأثیر معنویت درمانی بر پریشانی روانشناختی و تابآوری:
یوسفیان و همکاران (1398) در مطالعه نیمه تجربی که بـا هدف بررسی تـأثیر معنویت درمانی بر پریشانی روانشناختی و تابآوری بر روی 30 بیمار بزرگسال مبتلا به تالاسمی ماژور مراجعهکننده به مرکز تالاسمی شهر شیراز انجـام دادند، گزارش کردند که معنویت درمانی بر پریشانی روانشناختی و تابآوری این بیماران تاثیر مثبت دارد (1).
تأثیر مراقبت معنوی بر افسردگی، اضطراب و استرس:
هادیان شیرازی و همکاران (2023) در مطالعهای که به صورت کـارآزمایی بالینی با هدف بررسی تاثیر مراقبت معنوی مبتنی بر مدل قلب سلیم بر افسردگی، اضطراب و استرس نوجوانان مبتلا به تالاسمی ماژور بر روی 64 نوجوان مبتلا به تالاسمی ماژور در مرکز تالاسمی شیراز انجام دادند، گزارش کردند که مراقبت معنوی مبتنی بر مدل قلب سلیم بر افسردگی، اضطراب و استرس این بیماران تأثیر مثبت دارد (16).
تأثیر آموزش خود مراقبتی معنوی بر خودکارآمدی:
حجتی و همکاران (2019) در مطالعه نیمه تجربی کـه با هدف بررسی تأثیر آموزش خود مراقبتی معنوی بر خودکارآمدی نوجوانان مبتلا بـه بتا تالاسمی ماژور در بیمارستان کودکان طالقانی گنبد کاووس انجام دادند، نشان دادند که آموزش خود مراقبتی معنوی بر میزان خودکار آمدی این بیماران تـأثیر مثبت داشته و موجب افزایش خودکارآمدی آنها گردیده است (17).
تـأثیر آموزش مهارتهای مقابلهای معنوی بر خودکارآمدی درد:
رئیسی و همکـاران در مطالعه نیمه تجربی که با هدف بررسی اثربخشی آموزش مهارتهای مقابلهای معنوی بر خودکارآمدی درد بیماران تالاسمی شدید انجام دادند، نشان دادنـد که آموزش مهارتهای مقابلهای معنوی موجب بهبود خودکـارآمدی درد در گروه آزمایش نسبت به گروه کنترل شده است (18).
بحث
مرور مطالعهها نشان داد که ارائـه مداخلات معنوی ـ مذهبی به بیماران تالاسمی ماژور، نقش به سزایی در ارتقای سلامت معنوی، خودکارآمدی، بهبود حالات روانشناختی و امید بـه زندگی آنها دارد. میتوان به این صورت تبیین نمود کـه در زمانی که بیماران مبتلا به بیماریهای مزمن مانند تالاسمی ماژور، مراحل ناتوانی را میگذرانند، نیازهای معنوی اساسی را احساس میکنند و این نکته بسیار حائز اهمیت است که اعضای تیم سلامت این نیازها را شناسایی کرده و بر اساس آن، برنامه مراقبتی جامعی برای هر بیمار تنظیم نمایند. توجه بـه نیازهای معنوی، میتوانـد در پذیرش و سازش شرایط موجود و حتی مرگ به بیمار کمک کند. بنابراین اعضای تیم سلامت باید با این مفاهیم آشنا بوده و با ارائه مراقبت مناسب، تحمل درد و رنج حاصل از ناخوشی و ناتوانی را تسهیل نمایند. نتیجه مطالعه بیژنی و همکاران (2023) نیز نشان داد که امید، میانجی رابطه بین بهزیستی معنوی و تـابآوری در بیماران تالاسمی ماژور میباشد (19). جعفری و همکاران (2022) نیز بیان کردند که بین بهزیستی معنوی و کیفیت زندگی بیماران مبتلا به تالاسمی ماژور ارتباط مستقیمی وجود دارد، به گونهای که بیمارانی که بهزیستی معنوی بالاتری دارند از کیفیت زندگی بالاتری نیز برخوردار هستند (20). آرین و همکاران (2018) بـا مطالعه کارآزمایی بالینی که بر روی 90 بیمار مبتلا به تالاسمی ماژور شهر مشهد انجام دادند، گزارش کردند که هر گونه تغییر در شرایط روحی و روانی بیماران تالاسمی ماژور، باعث بهبود رفتارهـای خـود مـراقبتی و در
نتیجه انطباق با درمان آنها میشود (21).
نقش[FR1] [D2] مؤثر مداخلات معنوی در دیگر بیماریهای مزمن نیز اثبـات شده است. نتایج مطالعه مروری سالاری و همکاران (1402) که با مرور 26 مقاله مرتبط با هدف بررسی تـأثیرات مراقبت معنوی بر بیماریهای مزمن انجام شد، نشان داد که مراقبـت معنوی باعث کاهش اضطراب بیماران مبتلا بـه بیماریهای مزمن میشود (22). مطالعه لوییس و همکـاران (2016) نشان داد که معنویت نقش حیاتی در مقابلـه با بیماریهای مزمن، ارائه حمایت عاطفی، افزایش تابآوری و بهبود رفاه کلی ایفا میکند (23). همچنین در مطالعه باگرکا و همکاران (2023) که در بیماران مبتلا به بیماریهای شدیـد و یا محدودکننده زندگی انجام شد، مشخص گردید بین بهزیستی معنوی با ذهن آگاهی و تابآوری رابطه مستقیم وجود دارد (24). در مطالعه ایلماز و همکاران (2021) در کشور ترکیه نیز سلامت معنوی بر سازگاری بیماران با بیماریهای مزمن تأثیر داشت (25). در مطالعهای دیگر در کشور لهستان نیز معنویـت باعث بهبود کیفیت زندگی بیماران مولتیپل میلوما شد (26). همچنین نتایج مطالعه مروری دیگری کـه با هدف بررسی تأثیرات ارائه مراقبت معنوی در بیماران قلبی انجام شد نیز نشان داد که ارائه مراقبت معنوی بـه افراد مبتلا به بیماریهای قلبی سبب بهبود کیفیت زنـدگی، بهزیستی معنوی، کاهش اضطراب و افسردگی میگردد (27)؛ نتایج یک مطالعه دیگر نیز مؤیـد ارتباط بین اعمال مذهبی و امید در بیماران سرطانی بوده است (28). در یک مطالعه، بین خوب بودن معنوی و سرمایـه روانشناختی ارتباط وجود داشت کـه نشان میدهد میتوان از طریق مداخلات معنوی و مذهبی، سرمایههای روانشناختی مانند امید، تابآوری، خوشبینی و خودکارآمدی را بهبود بخشید (29) .معنویت یـک مکانیسم مقابلهای مؤثر میباشد که در شرایط ناخوشی و استرسزا امید را بـه وجود میآورد و بـاعث افزایش تابآوری میشود (30). نتایج مطالعه نیمه تجربی حیدری و همکاران (1402) نشان داد که عزت نفس و تـابآوری در بیماران سوختگی بعد از اجرای مداخله مراقبت معنوی بهبود یافته است (31). همچنین در مطالعه راهدار و همکاران (1397) نتایج نشان داد که مراقبت معنوی گـروهی بر افزایش کلیه ابعاد تـابآوری اعم از صلاحیت و شایستگی فردی، تحمل اثرات منفی و قوی بودن در مقابـل استرس، پـذیرش تغییر مثبت و خود کنترلی بیماران مبتلا به مولتیپل اسکلروزیس تأثیر مثبت دارد (32). نتایج مطالعه دیگر نیز نشان داد که ارائه مراقبت معنوی بـاعث ارتقا کیفیت زندگی و تجارب معنوی بیماران همودیالیزی میشود (33). در یک مطالعه تـأثیر مراقبت معنوی بر درد، خستگی و امیـد به زندگـی بیماران همودیالیزی بررسی شده است (34). خلیلی و همکاران (2024) در مطالعهای توصیفی که بر روی 222 بیمار مبتلا به سرطان بستری در بیمارستان شهید بهشتی شهر همدان انجام دادند، بیان کردند که بیماران مبتلا به سرطان بـا سلامت معنوی پایینتر، سطح بالاتری از اضطراب را دارند، این امر به این معناست که بین سلامت معنوی و اضطراب یک رابطه منفی وجود دارد و همچنین بین اضطراب و کیفیت خواب بیماران مبتلا بـه سرطان رابطه منفی وجود دارد (35). چنانچـه زندگی هدفمند و معنادار باشد، طبیعی است که هر رخدادی مانند مشکلات، فقدان و بیماری معنا پیدا میکند و میتواند به سلامت روحی- روانی آسیب وارد کند. مداخلات معنوی - مذهبی در راستای تأمین نیازهای معنوی بیماران، میتواند این آسیبها را کاهش داده و در راستای بهبودی و جبران آسیبها به بیماران کمککننده باشد. تعالی نفس، تمرینات معنوی، ارتباط با خود، معنایابی برای زندگی، مرگ و میـل به جاودانگی از جمله نیازهایی است که بیماران مختلف بیان کردهاند. این نیازها زمانی پر رنگتر میشود که بیمار چرایی آن چه در حال وقوع است را بـا معادلات شخصی، اعتقادی و عملکردی خود مورد سنجش و بازبینی قرار میدهد (36). در مطالعه رحماواتی و همکـاران (2018) که با هدف تجربه پرستاری در ارائه حمایـت معنوی از بیماران حاد سندرم کرونری در واحد اورژانس در کشور اندونزی انجام شد نیز بیان شده است که بیماران در مرحله ناخوشی شدید، تجارب زندگی را مرور کرده و بر این اساس معنای زندگی خود را تعبیر و تفسیر میکنند (37). همچنین حرورانی و همکاران (2022) در مطالعه خود بیان کردنـد که مراقبتهای معنوی در کنار سایر مراقبتهای تسکینی میتوانـد به تیم درمان جهت کاهش رنج بیماران کمک به سزایی داشته باشد (38).
بر اساس یافتههای حاصل از مرور مقالات، مشخص میشود، تیم سلامت باید همواره به خاطر داشته باشند که ارائه مراقبت معنوی و معنویـت درمانی مبتنی بر نیازهای معنوی بیماران، پایبندی بیماران را به توصیههای بهداشتی و درمانی بیشتر خواهد کرد. این موضوع در بیماران مبتلا به بیماریهای مزمن میتواند اصلاح کننده سبک زندگی افراد، در جهت انطباق بـا فرآیند درمان باشد (39). با این حال، چالشهـای متعددی در ارائـه مداخلات معنوی - مذهبی وجود دارد. از جمله این چالشها میتوان بـه کمبود آموزش تخصصی پرستاران در حوزه مراقبت معنوی - مذهبی، محدودیت منابع انسانی و زیر ساختهای لازم در مراکز درمانی و عدم آگـاهی کافی بیماران و خانوادهها از مزایای این نوع مراقبتها اشاره کرد؛ که هر کدام از این چـالشها میتوانند مانعی برای اجرای کامل و اثربخش مراقبت معنوی - مذهبی بـاشند. بنابراین توصیه میشود با برگزاری کارگاههای آموزشی جهت پرستاران و مراقبین این بیماران، آموزشهای لازم جهت ارائـه مراقبتهای معنوی - مذهبی بـه صورت کارآمد و مؤثر به آنها داده شود. همچنین با اضافه کردن مفاهیم معنویـت، مراقبت معنوی و مذهبی بـه برنامههای آموزشی دانشجویان پرستاری، ایجاد محیطی مناسب و ایجاد انگیزه در پرستاران میتوان گام مؤثری در ارائه مراقبتهای همه جانبه بیماران برداشت. در این میان، بـه دلیل وجود تفاوتهای متعدد در ادیان، مذاهب، فرهنگ و اعتقادات افراد در جوامع مختلف، پیشنهاد میگردد پژوهشهای بیشتری در رابطه بـا به کارگیری مداخلات معنوی - مذهبی بـا توجه به این تفاوتها صورت گیرد و همچنین، بـه دلیل جمعیت قابل توجه بیماران تالاسمی مـاژور، توجه ویژه به گسترش مداخلات طولانی مدت به ویژه در بستر و فضای خانواده و جامعه توصیه میشود. در نهایت توصیه میشود بـا انجام مطالعههای کیفی، موانع موجود در مسیر اجرای این نوع مداخلات شناسایی و راهکارهایی برای رفع آنها ارائه شود. از جمله محدودیتهای این مطالعه، عدم شناسایی پایاننامهها و مقالات مروری واجد شرایط در زمینه مـداخلات معنوی در بیماران بتا تـالاسمی ماژور، عدم انجام تحلیل آماری کمی، احتمال سوگیری در انتخاب منابع، محـدود بودن تعداد مطالعههای وارد شده و عدم ارزیابی کیفیت روششناسی مطالعهها به صورت ساختار یـافته بود. این موارد میتواند بر قابلیت تعمیم نتایج تـأثیر بگذارد. با این حال، مرور روایتی حاضر توانسته است تصویری اولیه از وضعیت پژوهشهای موجود در زمینه مداخلات معنوی - مذهبی در بیماران بتا تالاسمی ماژور ارائه دهد. نتایج این مطالعه میتوانـد به عنوان گام اولیهای برای شناسایی خلأهای پژوهشی و هدایـت مطالعههای آینده در حوزه مراقبت معنوی - مذهبی بیماران تـالاسمی مورد استفاده قرار گیرد. برای افزایش جامعیت، پیشنهاد میشود در مطالعههای مروری آتی کلید واژهها توسعه یـابند و بازه زمانی گستردهتر شود و پایگاههای اطلاعاتی بیشتری مورد استفاده قرار گیرند.
نتیجهگیری
یافتههای مرور روایتی حاضر نشان میدهد که مداخلات معنوی - مذهبی در مطالعهها با کاهش افسردگی، اضطراب، خستگی و استرس بیماران مبتلا به تالاسمی ماژور همراه بودهانـد. همچنین، این مداخلات در بهبود امید به زندگی، تـابآوری، سلامت معنوی و خودکارآمدی بیماران نقش داشتهانـد. با این حال، با توجه به محدود بودن مطالعههای موجود، ارائه توصیه قطعی در زمینه بهکارگیری این مداخلات در مراقبتهای بالینی امکانپذیر نیست. بنابراین، انجام مطالعههای مداخلهای بیشتر بـا طراحیهای دقیق و مبتنی بر شواهد برای بررسی اثربخشی این مداخلات در بیماران مبتلا به بتا تالاسمی ماژور ضروری به نظر میرسد.
حمایت مالی
نویسندگـان هیچگونه حمایت مالی برای نگارش این مقاله دریافت ننمودهاند.
ملاحظات اخلاقی
در پژوهش حاضر جنبههای اخلاقی مطالعه کتابخانهای شامل اصالت متون، صداقت و امانتداری رعایت شده است.
عدم تعارض منافع
نویسندگان هیچ گونه تعارض منافعی بیان نکردند.
نقش نویسندگان
دکتر زهره بادیه پیمای جهرمی: ارائه ایده ، جستجوی متون علمی و مقالات، تجزیه و تحلیل اطلاعات، بازبینی مقاله
رسول رسولی: جستجوی متون علمی و مقالات، تجزیه و تحلیل اطلاعات، نگارش اولیه مقاله
کلیه نویسندگان نسخه نهایی را مطالعه نموده و مسئولیت پاسخگویی در برابر آن را پذیرفتهاند.
متن کامل: (4 مشاهده)
پیامدهای مداخلات معنوی - مذهبی در مراقبت از بیماران بتا تالاسمی ماژور:
یک مرور روایتی
زهره بادیه پیمای جهرمی1 ، رسول رسولی عمادی2
1- دکترای پرستاری داخلی جراحی ـ دانشیار دانشکده پرستاری دانشگاه علوم پزشکی جهرم ـ جهرم ـ ایران
2- کارشناس ارشد پرستاری داخلی جراحی ـ دانشکده پرستاری دانشگاه علوم پزشکی جهرم ـ جهرم ـ ایران
یک مرور روایتی
1- دکترای پرستاری داخلی جراحی ـ دانشیار دانشکده پرستاری دانشگاه علوم پزشکی جهرم ـ جهرم ـ ایران
2- کارشناس ارشد پرستاری داخلی جراحی ـ دانشکده پرستاری دانشگاه علوم پزشکی جهرم ـ جهرم ـ ایران
http://dx.doi.org/10.61186/bloodj.22.1.11 Citation: Badiyepeymaiejahromi Z, Rassoli Emadi R. Outcomes of Spiritual/ Religious Interventions in the Care of Patients with Beta Thalassemia Major: A Narrative Review. J Iran Blood Transfus. 2025: 22 (4): 336-345 نویسنده مسئول: دکتر زهره بادیه پیمای جهرمی. دانشیار دانشکده پرستاری دانشگاه علوم پزشکی جهرم ـ جهرم ـ ایران صندوق پستی: 74148-46199 E-mail:
|
 چکیده چکیدهسابقه و هدف درمان و حمایت بیماران مبتلا به بتا تالاسمی ماژور امری ضروری و پیچیده است. بیماران مبتلا به بتا تالاسمی ماژور نیازهای جسمی، روحی ـ روانی و عاطفی متنوعی دارند. شواهد، نشاندهنده سطح بالایی از نیازهای معنوی بیماران مبتلا به بتا تالاسمی ماژور و تمایل این بیماران به دریافت مداخله معنوی ـ مذهبی میباشد. هدف این مرور روایتی، بررسی پیامدهای گزارش شده مداخلات معنوی ـ مذهبی در بیماران بتا تالاسمی ماژور در مطالعههای پیشین در ایران بود. مواد و روشها در این مطالعه مروری برای جمعآوری دادهها در موتور جستجوی گوگل اسکالر و پایگاههای اطلاعاتی فارسی و انگلیسی (magiran ، ISC ، SID ، Pubmed ، Scopus ، Web of science) با محدودیت زمانی ده ساله (2024-2010) مقالههای فارسی و انگلیسی جستجو شد. کلید واژههای جست و جو شامل معنوی، معنویت، مذهبی و تالاسمی بودند. معیار ورود شامل مطالعههایی بودند که به بررسی تأثیر مداخلات معنوی ـ مذهبی بر بیماران تالاسمی ماژور پرداخته بودند. در جستجوی اولیه 52 مقاله یافت شد که پس از اعمال معیارهای ورود و خروج، 6 مقاله کمی (شامل 5 مطالعه نیمه تجربی و یک مطالعه کارآزمایی بالینی) مورد بررسی قرار گرفت. یافتهها بر اساس مرور مطالعهها، مشخص گردید که ارائه مداخلات معنوی ـ مذهبی به افراد مبتلا به بتا تالاسمی ماژور، باعث کاهش افسردگی، استرس، خستگی و پریشانی روانشناختی گردیده و امید به زندگی، تابآوری، سلامت معنوی ، خود کارآمدی و خود کارآمدی درد را نیز بهبود بخشیده است. نتیجه گیری با توجه به مطالعههای مرور شده، به نظر میرسد مداخلات معنوی ـ مذهبی میتوانند تأثیرات مثبتی بر سلامت معنوی، حالتهای روحی - روانی و امید به زندگی بیماران مبتلا به بتا تالاسمی ماژور داشته باشند. با این حال، با توجه به محدود بودن مطالعههای موجود، ارائه توصیه قطعی برای به کارگیری این مداخلات در مراقبتهای بالینی امکانپذیر نیست. بنابراین، انجام مطالعههای مداخلهای با طراحیهای دقیق و مبتنی بر شواهد، برای ارزیابی اثربخشی این مداخلات در بیماران مبتلا به بتا تالاسمی ماژور ضروری به نظر میرسد. کلمات کلیدی: بتاتالاسمی، مذهب و پزشکی، مراقبت از بیمار |
مقدمه
بتا تالاسمی یک بیماری ارثی مرتبط با خون است که در پی آن فرد دچار درجات مختلفی از کم خونی میشود (1). در نوع شدیـد آن (بتا تالاسمی ماژور) بیماران جهت بقا نیازمند تزریق مرتب خون و استفاده از داروهای دفعکننده آهن در طول عمر خود میباشند(2). بیماری بتا تالاسمی ماژور از ﺷﯿﻮع ﺑﺎﻻیﯽ درکل دنیا و به خصوص درﮐﺸﻮر ایﺮان ﺑﺮﺧﻮردار اﺳﺖ و از ایﻦ ﻧﻈﺮ جزو شایعترین و مهمترین بیماریهای مزمن به شمار میرود (4، 3). در کشورهای غربی، شیوع این بیماری بسیار کم است. به عنوان مثال، در ایـالات متحده آمریکا تنها حدود هزار بیمار مبتلا به بتا تالاسمی ماژور وجود دارد، در حالی که در استان فارس، که فقط 120000 کیلومتر مربع وسعت دارد، تعداد این بیماران بیش از دو برابر آمریکا یعنی در حدود 2500 نفر است. بر اساس آمار سازمان بهداشت جهانی، 4 درصد از جمعیت کشور ایران ناقل بتا تالاسمی (تالاسمی مینور) هستند (6، 5). اکثر این بیماران در گروه سنی کودک و نوجوان قرار دارند و ممکن است دچار تغییرات جسمانی، شناختی، روانی و اجتماعی شونـد (7). این ﺑﯿﻤﺎری ﻋﻼوه ﺑﺮ آن که ﻣﺸﮑﻼت ﺳﺨﺖ ﺟﺴﻤﯽ مانند کم خونی، بزرگی طحال، نارسایی قلب، بلوغ دیررس و غیره ایﺠﺎد میکند، میتواند ﺑﺎعث بروز مشکلات روحی- روانی متعددی از جمله: استرس، خستگی، افسردگی، اختلالات خواب، اختلال در کیفیت زندگی، کـاهش میزان تابآوری، کاهش سلامت روانی و کاهش میزان معنویـت بیماران نیز شود (8).
بیماران مبتلا بـه بتا تالاسمی ماژور تحت فشارهای متعددی از جمله احساس حقارت، اضطراب و افسردگی در ارتباط با تحصیل، کار، اشتغال، مسائل رفاهی و خانوادگی هستند که همه این عوامل بـاعث ایجاد اختلالات روحی و روانی آنها میشود. با توجه به این موارد حمایت عاطفی و روحی-روانی، جنبه بسیار مهمی از زندگی بیماران میباشد (9).
در حـال حاضر علاوه بر درمان جسمی بیماران بتا تـالاسمی ماژور، توجه به مشکلات روحی- روانی و ارائه مراقبت جهت برطرف کردن این مشکلات از اهمیت بالایی برخوردار است. پرستاران، مهمترین افرادی هستند که با بیماران در ارتباط هستند و میتوانند تأثیر به سزایی در بر طرف کردن مشکلات داشته بـاشند. روشها و مداخلههای فراوانی جهت تأثیرگذاری بر بعد روحی، روانی و معنوی زنـدگی بیماران وجود دارد. از جمله آنها میتوان بـه ارائـه
مراقبت معنوی و معنویت درمانی اشاره کرد. معنویـت و بـاورهای مذهبی در بیماران مزمن بـه ویژه بیماران بتا تالاسمی ماژور از اهمیت بالایی برخوردار است. در سالهای اخیر معنویـت بـه عنوان عاملی مهم و تأثیرگذار جهت ارتقای سلامت بیماران، مورد توجه قرار گرفته است؛ زیرا سلامت، مفهومی کلنگر است که ابعاد جسمانی، اجتماعی و معنوی را در بر میگیرد (10).
از آن جا که سلامتی کامل یک فرد به تعادل بین تمام ابعاد سلامتی یعنی: سلامت جسمی، روحی، روانی، اجتماعی و معنوی وی بستگی دارد، معنویت به عنوان مهمترین عامل برای رسیدن به تعادل در حفظ سلامتی و مقابلـه با بیماریها شناخته شده است. ارایه مداخلات معنوی باعث ایجـاد یک ارتباط عمیق و صمیمی بین پرستار و بیمار میشود. پرستار معنی معنویـت را از دید تمامی بیماران شناسایی و به او کمک میکند تا به یک قدرت برتر متصل گردد (11). مداخلات معنوی، با تولید عواطف مثبت، سبب عملکرد مطلوب دستگاههای فیزیولوژیک بدن از قبیل دستگاه قلبی - عروقی، غدد درونریز و سایر ارگانهـای داخلی از طریق دستگاه عصبی خود مختار میگردد. اگر فرد، بیمار باشد از این طریق میتوان بـه بهبودی او کمک کرد و اگر سالم باشد این امر در ارتقاء سلامت او مؤثر خواهد بود (12). در واقع معنویـت یک کیفیت ذاتی است که در همه انسانها وجود دارد و بیانگر ارتباط مناسب با خود، دیگران، طبیعت، خدا و یافتن معنی و هدف در زندگی میباشد (12). مراقبت معنوی در پرستاری جنبهای منحصر به فرد از مراقبت است که به سؤالات بنیادین انسان مانند معنای زندگی، درد، رنج و مفهوم مرگ پاسخ میدهد (13). بـا وجود شواهدی که نشاندهنده تأثیر مثبت مداخلات معنوی بر بیماران مبتلا به بیماریهای مزمن مانند سرطان و بیماری های قلبی است، مطالعههای محدودی به بررسی نقش دقیق این نوع مـداخله در بیماران مبتلا به تالاسمی مـاژور پرداختهاند (18-14، 1). اکثر پژوهشهای موجود بر مداخلات جسمی و روانشناختی به بهبود وضعیت این بیماران تمرکز داشتهاند و کمتر به مداخلات معنوی و تأثیر آن بر بیماران تالاسمی ماژور توجه کردهاند و مطالعه جامع مروری که درباره تعیین تاثیر این نوع مداخلات بر روی بیماران تالاسمی ماژور صورت گرفته باشد، یافت نشد. هدف این مرور روایتی، بررسی پیامدهای گزارششده مداخلات معنوی - مذهبی در بیماران بتا تـالاسمی ماژور در مطالعههای پیشین بود.
مواد و روشها
مطالعه انجام شده یـک مطالعه مروری بود کـه با بهرهگیری از راهبردهای جستجوی منطقی (OR-AND-NOT) در موتور جستجوی Google Scholar و پـایگاههای اطلاعاتی فـارسی و انگلیسی شامل Web of Science، Scopus، PubMed، SID، ISC و Magiran انجام شد. بـازه زمانی جستجو به ده سال اخیر (2010 تا 2024) محدود گردید. کلید واژههای مورد استفاده از اصطلاحات استاندارد پایگاه MeSH انتخاب شدند و شامل واژههای Spiritual، Spirituality، Religious، Thalassemia و معادلهای فارسی آنها یعنی معنوی، معنویت، مذهبی و تالاسمی بودند. برای افزایش دقت، فرآیند جستجو توسط دو پژوهشگر به صورت مستقل انجام شد. معیارهای ورود به این مطالعه شامل مطالعههایی بود که بـه بررسی تأثیر مداخلات معنوی - مذهبی بر بیماران بتـا تالاسمی ماژور پرداخته باشند (منظور از مداخلات معنوی/مذهبی در این مقاله، دعا و نیایش فردی یـا گروهی، مراقبه و مدیتیشن با محتوای معنوی، مشاوره بـا روحانیون یا مشاوران مذهبی، خواندن متون مقدس مانند قرآن، شرکت در مراسم مذهبی و آموزش مفاهیم معنوی مرتبط با پذیرش بیماری بود)، بـه زبان فارسی یا انگلیسی نوشته شده باشند، به متن منابع دسترسی کامل وجود داشته باشد و اهداف مشخص و روش اجرای دقیق داشته باشد. معیارهای خروج نیز شامل نامه به سردبیر، گزارش موردی، پوسترهای کنگرهای، پیشنهادهای پژوهشی و عدم تطابق با اهداف مطالعه بود. انتخاب منابع طی مراحل زیر انجام شد: ابتدا عنوان برای تشخیص ارتباط با موضوع بررسی شد، سپس چکیده جهت ارزیابی هدف، نوع مداخله و جمعیت مورد بررسی قرار گرفت. متن کامل نیز برای تطابق با معیارهای ورود و خروج بررسی شد. در مجموع، ۵۲ مقالـه با استفاده از نرمافزار EndNote X7.5 گردآوری شد. پس از حذف موارد تکراری و بررسی دقیق، تنها ۶ مقاله با اهداف مطالعه همراستا بودند که شامل ۵ مطالعه نیمهتجربی و ۱ مطالعه کارآزمـایی بالینی بودند. تعداد محدود مقالههای وارد شده ناشی از کمبود مطالعهها مرتبط بـا مداخلات معنوی - مذهبی در بیماران تالاسمی و عدم تطابق با معیارهای ورود از نظر روش اجرا یـا هدف مطالعه بود. اطلاعات از منابع واردشده با استفاده از فرم استخراج داده شامل عنوان، نویسندگان، سال انتشار، نوع مطالعه، حجم نمونه، نوع مداخله، ابزارهای انـدازهگیری و یـافتهها جمعآوری شد. تحلیل دادهها به صورت تحلیل محتوای کیفی انجام شد و یافتهها از نظر پیامدهای مداخلات معنوی بر بیماران تالاسمی ماژور بررسی گردید (نمودار1).

یافتهها
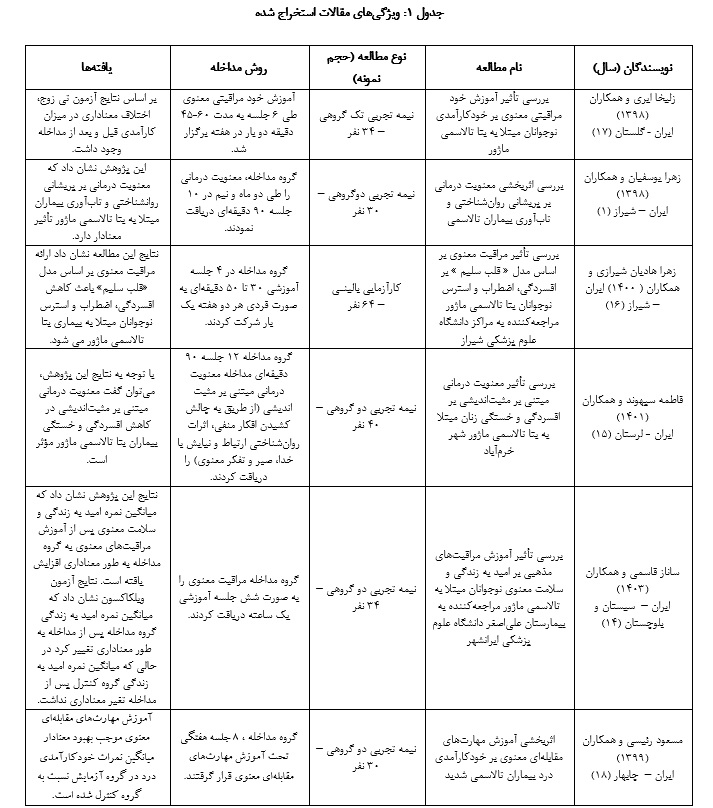
از بیـن52 مقالـه یافـت شــده از پایگــــاههای فارسی و انگلیسی، پس از حـذف مقالههای تکـراری (20 مقاله)، تعــدادی از مقـالهها بــر اســاس عنــوان و چکیــده (3 مقاله) خارج شدند و در نهایت 6 مقاله در این مطالعه وارد گردید. مطالعهها بر اساس تـأثیر مداخلات معنوی در جدول توضیح داده شده است (جدول 1).
تأثیر مراقبت معنوی بر سلامت معنوی و امید به زندگی:
قاسمی و همکاران (2024) در مطالعه نیمه تجربی که بر روی 34 نوجوان مبتلا به تالاسمی ماژور مراجعهکننده به بیمارستان علیاصغر دانشگاه علوم پزشکی ایرانشهر با هدف تعیین تـأثیر مراقبت معنوی بر سلامت معنوی و امید به زنـدگی این بیماران، انجام دادند، نشان دادند که در گــروه
از بیـن52 مقالـه یافـت شــده از پایگــــاههای فارسی و انگلیسی، پس از حـذف مقالههای تکـراری (20 مقاله)، تعــدادی از مقـالهها بــر اســاس عنــوان و چکیــده (3 مقاله) خارج شدند و در نهایت 6 مقاله در این مطالعه وارد گردید. مطالعهها بر اساس تـأثیر مداخلات معنوی در جدول توضیح داده شده است (جدول 1).
تأثیر مراقبت معنوی بر سلامت معنوی و امید به زندگی:
قاسمی و همکاران (2024) در مطالعه نیمه تجربی که بر روی 34 نوجوان مبتلا به تالاسمی ماژور مراجعهکننده به بیمارستان علیاصغر دانشگاه علوم پزشکی ایرانشهر با هدف تعیین تـأثیر مراقبت معنوی بر سلامت معنوی و امید به زنـدگی این بیماران، انجام دادند، نشان دادند که در گــروه

تأثیر معنویت درمانی بر خستگی و افسردگی:
نتایج مطالعه نیمه تجربی سپهونـد و همکاران (2022) کـه با هدف بررسی تأثیر معنویت درمانی مبتنی بر مثبت انـدیشی بر میزان خستگی و افسردگی زنان مبتلا به تالاسمی ماژور بیمارستان شهید مدنی شهر خرمآباد انجام شد، نشان داد که معنویت درمانی بر افسردگی و خستگی این بیماران مؤثر است (15).
تأثیر معنویت درمانی بر پریشانی روانشناختی و تابآوری:
یوسفیان و همکاران (1398) در مطالعه نیمه تجربی که بـا هدف بررسی تـأثیر معنویت درمانی بر پریشانی روانشناختی و تابآوری بر روی 30 بیمار بزرگسال مبتلا به تالاسمی ماژور مراجعهکننده به مرکز تالاسمی شهر شیراز انجـام دادند، گزارش کردند که معنویت درمانی بر پریشانی روانشناختی و تابآوری این بیماران تاثیر مثبت دارد (1).
تأثیر مراقبت معنوی بر افسردگی، اضطراب و استرس:
هادیان شیرازی و همکاران (2023) در مطالعهای که به صورت کـارآزمایی بالینی با هدف بررسی تاثیر مراقبت معنوی مبتنی بر مدل قلب سلیم بر افسردگی، اضطراب و استرس نوجوانان مبتلا به تالاسمی ماژور بر روی 64 نوجوان مبتلا به تالاسمی ماژور در مرکز تالاسمی شیراز انجام دادند، گزارش کردند که مراقبت معنوی مبتنی بر مدل قلب سلیم بر افسردگی، اضطراب و استرس این بیماران تأثیر مثبت دارد (16).
تأثیر آموزش خود مراقبتی معنوی بر خودکارآمدی:
حجتی و همکاران (2019) در مطالعه نیمه تجربی کـه با هدف بررسی تأثیر آموزش خود مراقبتی معنوی بر خودکارآمدی نوجوانان مبتلا بـه بتا تالاسمی ماژور در بیمارستان کودکان طالقانی گنبد کاووس انجام دادند، نشان دادند که آموزش خود مراقبتی معنوی بر میزان خودکار آمدی این بیماران تـأثیر مثبت داشته و موجب افزایش خودکارآمدی آنها گردیده است (17).
تـأثیر آموزش مهارتهای مقابلهای معنوی بر خودکارآمدی درد:
رئیسی و همکـاران در مطالعه نیمه تجربی که با هدف بررسی اثربخشی آموزش مهارتهای مقابلهای معنوی بر خودکارآمدی درد بیماران تالاسمی شدید انجام دادند، نشان دادنـد که آموزش مهارتهای مقابلهای معنوی موجب بهبود خودکـارآمدی درد در گروه آزمایش نسبت به گروه کنترل شده است (18).
بحث
مرور مطالعهها نشان داد که ارائـه مداخلات معنوی ـ مذهبی به بیماران تالاسمی ماژور، نقش به سزایی در ارتقای سلامت معنوی، خودکارآمدی، بهبود حالات روانشناختی و امید بـه زندگی آنها دارد. میتوان به این صورت تبیین نمود کـه در زمانی که بیماران مبتلا به بیماریهای مزمن مانند تالاسمی ماژور، مراحل ناتوانی را میگذرانند، نیازهای معنوی اساسی را احساس میکنند و این نکته بسیار حائز اهمیت است که اعضای تیم سلامت این نیازها را شناسایی کرده و بر اساس آن، برنامه مراقبتی جامعی برای هر بیمار تنظیم نمایند. توجه بـه نیازهای معنوی، میتوانـد در پذیرش و سازش شرایط موجود و حتی مرگ به بیمار کمک کند. بنابراین اعضای تیم سلامت باید با این مفاهیم آشنا بوده و با ارائه مراقبت مناسب، تحمل درد و رنج حاصل از ناخوشی و ناتوانی را تسهیل نمایند. نتیجه مطالعه بیژنی و همکاران (2023) نیز نشان داد که امید، میانجی رابطه بین بهزیستی معنوی و تـابآوری در بیماران تالاسمی ماژور میباشد (19). جعفری و همکاران (2022) نیز بیان کردند که بین بهزیستی معنوی و کیفیت زندگی بیماران مبتلا به تالاسمی ماژور ارتباط مستقیمی وجود دارد، به گونهای که بیمارانی که بهزیستی معنوی بالاتری دارند از کیفیت زندگی بالاتری نیز برخوردار هستند (20). آرین و همکاران (2018) بـا مطالعه کارآزمایی بالینی که بر روی 90 بیمار مبتلا به تالاسمی ماژور شهر مشهد انجام دادند، گزارش کردند که هر گونه تغییر در شرایط روحی و روانی بیماران تالاسمی ماژور، باعث بهبود رفتارهـای خـود مـراقبتی و در
نتیجه انطباق با درمان آنها میشود (21).
نقش[FR1] [D2] مؤثر مداخلات معنوی در دیگر بیماریهای مزمن نیز اثبـات شده است. نتایج مطالعه مروری سالاری و همکاران (1402) که با مرور 26 مقاله مرتبط با هدف بررسی تـأثیرات مراقبت معنوی بر بیماریهای مزمن انجام شد، نشان داد که مراقبـت معنوی باعث کاهش اضطراب بیماران مبتلا بـه بیماریهای مزمن میشود (22). مطالعه لوییس و همکـاران (2016) نشان داد که معنویت نقش حیاتی در مقابلـه با بیماریهای مزمن، ارائه حمایت عاطفی، افزایش تابآوری و بهبود رفاه کلی ایفا میکند (23). همچنین در مطالعه باگرکا و همکاران (2023) که در بیماران مبتلا به بیماریهای شدیـد و یا محدودکننده زندگی انجام شد، مشخص گردید بین بهزیستی معنوی با ذهن آگاهی و تابآوری رابطه مستقیم وجود دارد (24). در مطالعه ایلماز و همکاران (2021) در کشور ترکیه نیز سلامت معنوی بر سازگاری بیماران با بیماریهای مزمن تأثیر داشت (25). در مطالعهای دیگر در کشور لهستان نیز معنویـت باعث بهبود کیفیت زندگی بیماران مولتیپل میلوما شد (26). همچنین نتایج مطالعه مروری دیگری کـه با هدف بررسی تأثیرات ارائه مراقبت معنوی در بیماران قلبی انجام شد نیز نشان داد که ارائه مراقبت معنوی بـه افراد مبتلا به بیماریهای قلبی سبب بهبود کیفیت زنـدگی، بهزیستی معنوی، کاهش اضطراب و افسردگی میگردد (27)؛ نتایج یک مطالعه دیگر نیز مؤیـد ارتباط بین اعمال مذهبی و امید در بیماران سرطانی بوده است (28). در یک مطالعه، بین خوب بودن معنوی و سرمایـه روانشناختی ارتباط وجود داشت کـه نشان میدهد میتوان از طریق مداخلات معنوی و مذهبی، سرمایههای روانشناختی مانند امید، تابآوری، خوشبینی و خودکارآمدی را بهبود بخشید (29) .معنویت یـک مکانیسم مقابلهای مؤثر میباشد که در شرایط ناخوشی و استرسزا امید را بـه وجود میآورد و بـاعث افزایش تابآوری میشود (30). نتایج مطالعه نیمه تجربی حیدری و همکاران (1402) نشان داد که عزت نفس و تـابآوری در بیماران سوختگی بعد از اجرای مداخله مراقبت معنوی بهبود یافته است (31). همچنین در مطالعه راهدار و همکاران (1397) نتایج نشان داد که مراقبت معنوی گـروهی بر افزایش کلیه ابعاد تـابآوری اعم از صلاحیت و شایستگی فردی، تحمل اثرات منفی و قوی بودن در مقابـل استرس، پـذیرش تغییر مثبت و خود کنترلی بیماران مبتلا به مولتیپل اسکلروزیس تأثیر مثبت دارد (32). نتایج مطالعه دیگر نیز نشان داد که ارائه مراقبت معنوی بـاعث ارتقا کیفیت زندگی و تجارب معنوی بیماران همودیالیزی میشود (33). در یک مطالعه تـأثیر مراقبت معنوی بر درد، خستگی و امیـد به زندگـی بیماران همودیالیزی بررسی شده است (34). خلیلی و همکاران (2024) در مطالعهای توصیفی که بر روی 222 بیمار مبتلا به سرطان بستری در بیمارستان شهید بهشتی شهر همدان انجام دادند، بیان کردند که بیماران مبتلا به سرطان بـا سلامت معنوی پایینتر، سطح بالاتری از اضطراب را دارند، این امر به این معناست که بین سلامت معنوی و اضطراب یک رابطه منفی وجود دارد و همچنین بین اضطراب و کیفیت خواب بیماران مبتلا بـه سرطان رابطه منفی وجود دارد (35). چنانچـه زندگی هدفمند و معنادار باشد، طبیعی است که هر رخدادی مانند مشکلات، فقدان و بیماری معنا پیدا میکند و میتواند به سلامت روحی- روانی آسیب وارد کند. مداخلات معنوی - مذهبی در راستای تأمین نیازهای معنوی بیماران، میتواند این آسیبها را کاهش داده و در راستای بهبودی و جبران آسیبها به بیماران کمککننده باشد. تعالی نفس، تمرینات معنوی، ارتباط با خود، معنایابی برای زندگی، مرگ و میـل به جاودانگی از جمله نیازهایی است که بیماران مختلف بیان کردهاند. این نیازها زمانی پر رنگتر میشود که بیمار چرایی آن چه در حال وقوع است را بـا معادلات شخصی، اعتقادی و عملکردی خود مورد سنجش و بازبینی قرار میدهد (36). در مطالعه رحماواتی و همکـاران (2018) که با هدف تجربه پرستاری در ارائه حمایـت معنوی از بیماران حاد سندرم کرونری در واحد اورژانس در کشور اندونزی انجام شد نیز بیان شده است که بیماران در مرحله ناخوشی شدید، تجارب زندگی را مرور کرده و بر این اساس معنای زندگی خود را تعبیر و تفسیر میکنند (37). همچنین حرورانی و همکاران (2022) در مطالعه خود بیان کردنـد که مراقبتهای معنوی در کنار سایر مراقبتهای تسکینی میتوانـد به تیم درمان جهت کاهش رنج بیماران کمک به سزایی داشته باشد (38).
بر اساس یافتههای حاصل از مرور مقالات، مشخص میشود، تیم سلامت باید همواره به خاطر داشته باشند که ارائه مراقبت معنوی و معنویـت درمانی مبتنی بر نیازهای معنوی بیماران، پایبندی بیماران را به توصیههای بهداشتی و درمانی بیشتر خواهد کرد. این موضوع در بیماران مبتلا به بیماریهای مزمن میتواند اصلاح کننده سبک زندگی افراد، در جهت انطباق بـا فرآیند درمان باشد (39). با این حال، چالشهـای متعددی در ارائـه مداخلات معنوی - مذهبی وجود دارد. از جمله این چالشها میتوان بـه کمبود آموزش تخصصی پرستاران در حوزه مراقبت معنوی - مذهبی، محدودیت منابع انسانی و زیر ساختهای لازم در مراکز درمانی و عدم آگـاهی کافی بیماران و خانوادهها از مزایای این نوع مراقبتها اشاره کرد؛ که هر کدام از این چـالشها میتوانند مانعی برای اجرای کامل و اثربخش مراقبت معنوی - مذهبی بـاشند. بنابراین توصیه میشود با برگزاری کارگاههای آموزشی جهت پرستاران و مراقبین این بیماران، آموزشهای لازم جهت ارائـه مراقبتهای معنوی - مذهبی بـه صورت کارآمد و مؤثر به آنها داده شود. همچنین با اضافه کردن مفاهیم معنویـت، مراقبت معنوی و مذهبی بـه برنامههای آموزشی دانشجویان پرستاری، ایجاد محیطی مناسب و ایجاد انگیزه در پرستاران میتوان گام مؤثری در ارائه مراقبتهای همه جانبه بیماران برداشت. در این میان، بـه دلیل وجود تفاوتهای متعدد در ادیان، مذاهب، فرهنگ و اعتقادات افراد در جوامع مختلف، پیشنهاد میگردد پژوهشهای بیشتری در رابطه بـا به کارگیری مداخلات معنوی - مذهبی بـا توجه به این تفاوتها صورت گیرد و همچنین، بـه دلیل جمعیت قابل توجه بیماران تالاسمی مـاژور، توجه ویژه به گسترش مداخلات طولانی مدت به ویژه در بستر و فضای خانواده و جامعه توصیه میشود. در نهایت توصیه میشود بـا انجام مطالعههای کیفی، موانع موجود در مسیر اجرای این نوع مداخلات شناسایی و راهکارهایی برای رفع آنها ارائه شود. از جمله محدودیتهای این مطالعه، عدم شناسایی پایاننامهها و مقالات مروری واجد شرایط در زمینه مـداخلات معنوی در بیماران بتا تـالاسمی ماژور، عدم انجام تحلیل آماری کمی، احتمال سوگیری در انتخاب منابع، محـدود بودن تعداد مطالعههای وارد شده و عدم ارزیابی کیفیت روششناسی مطالعهها به صورت ساختار یـافته بود. این موارد میتواند بر قابلیت تعمیم نتایج تـأثیر بگذارد. با این حال، مرور روایتی حاضر توانسته است تصویری اولیه از وضعیت پژوهشهای موجود در زمینه مداخلات معنوی - مذهبی در بیماران بتا تالاسمی ماژور ارائه دهد. نتایج این مطالعه میتوانـد به عنوان گام اولیهای برای شناسایی خلأهای پژوهشی و هدایـت مطالعههای آینده در حوزه مراقبت معنوی - مذهبی بیماران تـالاسمی مورد استفاده قرار گیرد. برای افزایش جامعیت، پیشنهاد میشود در مطالعههای مروری آتی کلید واژهها توسعه یـابند و بازه زمانی گستردهتر شود و پایگاههای اطلاعاتی بیشتری مورد استفاده قرار گیرند.
نتیجهگیری
یافتههای مرور روایتی حاضر نشان میدهد که مداخلات معنوی - مذهبی در مطالعهها با کاهش افسردگی، اضطراب، خستگی و استرس بیماران مبتلا به تالاسمی ماژور همراه بودهانـد. همچنین، این مداخلات در بهبود امید به زندگی، تـابآوری، سلامت معنوی و خودکارآمدی بیماران نقش داشتهانـد. با این حال، با توجه به محدود بودن مطالعههای موجود، ارائه توصیه قطعی در زمینه بهکارگیری این مداخلات در مراقبتهای بالینی امکانپذیر نیست. بنابراین، انجام مطالعههای مداخلهای بیشتر بـا طراحیهای دقیق و مبتنی بر شواهد برای بررسی اثربخشی این مداخلات در بیماران مبتلا به بتا تالاسمی ماژور ضروری به نظر میرسد.
حمایت مالی
نویسندگـان هیچگونه حمایت مالی برای نگارش این مقاله دریافت ننمودهاند.
ملاحظات اخلاقی
در پژوهش حاضر جنبههای اخلاقی مطالعه کتابخانهای شامل اصالت متون، صداقت و امانتداری رعایت شده است.
عدم تعارض منافع
نویسندگان هیچ گونه تعارض منافعی بیان نکردند.
نقش نویسندگان
دکتر زهره بادیه پیمای جهرمی: ارائه ایده ، جستجوی متون علمی و مقالات، تجزیه و تحلیل اطلاعات، بازبینی مقاله
رسول رسولی: جستجوی متون علمی و مقالات، تجزیه و تحلیل اطلاعات، نگارش اولیه مقاله
کلیه نویسندگان نسخه نهایی را مطالعه نموده و مسئولیت پاسخگویی در برابر آن را پذیرفتهاند.
فهرست منابع
1. Yousefian Z, Ahadi H, Mojmanari AK. The effectiveness of spirituality therapy on psychological distress and resilience of thalassemia patients. J Psychol Sci 2020; 18(84): 23-35.
2. Emadi Dehaghi B, Rasooli L, Mohammadi Farsani S. Quality of life among patients with beta-thalassemia major in Shahrekord city, Iran. Epidemiology and Health System Journal 2016; 3(4): 324-8.
3. Bakhshi R, Akaberian S, Bahreini M, Mirzaei K, Kiani J. The effect of group counseling on the quality of life in patients with major thalassemia referred to the thalassemia treatment center in Bushehr. Pajouhan Scientific Journal 2018; 16(3): 11-9. [Article in Farsi] [DOI:10.21859/psj.16.3.11]
4. Husna N, Sanka I, Al Arif A, Putri C, Leonard E, Handayani NN. Prevalence and distribution of thalassemia trait screening. J Med Sci 2017; 49(3): 106-13. [DOI:10.19106/JMedSci004903201702]
5. Musallam KM, Lombard L, Kistler KD, Arregui M, Gilroy KS, Chamberlain C, et al. Epidemiology of clinically significant forms of alpha‐and beta‐thalassemia: a global map of evidence and gaps. Am J Hematol 2023; 98(9): 1436-51. [DOI:10.1002/ajh.27006] [PMID]
6. Hadipour Dehshal M, Tabrizi Namini M, Hantoushzadeh R, Yousefi Darestani S. β-Thalassemia in Iran: things everyone needs to know about this disease. Hemoglobin 2019; 43(3): 166-73. [DOI:10.1080/03630269.2019.1628774] [PMID]
7. Taheri H, Dostkami M, Khayati R, Rigi A, Allahyari E. Evaluation of spiritual health in adolescents with Thalassemia major. Journal of Zabol Medical School 2021;4(1): 14-8. [Article in Farsi] [DOI:10.18502/jzms.v4i1.6757]
8. Firouzkouhi M, Abdollahimohammad A. Effects of smartphone games on levels of anxiety, depression, and fatigue in patients with Thalassemia. Journal of Mazandaran University of Medical Sciences 2020; 30(188): 62-71. [Article in Farsi]
9. Sharma S, Seth B, Jawade P, Ingale M, Setia MS. Quality of life in children with thalassemia and their caregivers in India. Indian J Pediatr 2017; 84(3): 188-94. [DOI:10.1007/s12098-016-2267-z] [PMID]
10. Mahmoodi M. The effect of spiritual therapy on the life style of hemodialysis patients. Military Caring Sciences 2021; 8(2): 193-201. [Article in Farsi] [DOI:10.52547/mcs.8.2.193]
11. Abbasi M, Eskandari N, Heidari A, Heidari M, Yoosefee S, Adeli SH, et al. A thematic analysis of dimensions of spiritual care. Iran J Nurs Midwifery Res 2022; 27(5): 452-60. [DOI:10.4103/ijnmr.ijnmr_335_21] [PMID] []
12. Fardi D, Lotfi Kashani F. Spiritual therapy and breast cancer: a scoping review of the Persian biomedical literature. Payesh 2023; 22(4): 423-32. [Article in Farsi] [DOI:10.61186/payesh.22.4.423]
13. Azimian J, Soleimany Ma, Sharif SP, Banihashemi H. The effect of spiritual care program on death anxiety of cardiac patients: A randomized clinical trial. Avicenna J Nurs Midwifery Care 2019; 27(1): 1-10. [Article in Farsi] [DOI:10.30699/ajnmc.27.1.1]
14. Ghasemi S, Usefi S, Naeimi S, Rooin R, Borhanzehi S, Dehghanmehr S. Study of the impact of religious care education on the life expectancy and spiritual health of adolescents suffering from thalassemia major. African Journal of Biological Scinces 2024; 6(5): 40-52.
15. Sepahvand F, Rezaei F, Mirderikvand F. Evaluation of the Effect of Spiritual Therapy based on Positive Thinking on Depression and Fatigue in Women with Beta Thalassemia Major in Khorramabad, Iran. Journal of Religion and Health 2023; 10(2): 46-53. [Article in Farsi]
16. Hadian Shirazi Z NS, Sharifi N, Bordbar M, Edraki M. Impact of Spiritual Care Based on the "Sound Heart" Model on Depression, Anxiety, and Stress of Major Thalassemia Adolescents. Scientific Journal of Medical Sciences 2023; 2(3): 91-5. [Article in Farsi]
17. Iri Z, Hojjati H, Akhoondzadah G. The impact of spiritual self- care education on self- efficacy in adolescents with Thalassemia in Children's Hospital Taleghani Gonbadkavoos Golestan 2017-18. IJNR 2019; 14(1): 8-13. [Article in Farsi]
18. Raisi M, Kahrazehi F, Sanagouye Moharer G. The Effectiveness of Spiritual Confrontation Skills on Pain Self-efficacy in Patients with Severe Thalassemia. Journal of Religion and Health 2021; 8(2): 1-8. [Article in Farsi]
19. Bizhani M, Kouhpayeh SA, Parviniannasab AM, Bazrafshan MR, Dehghani A. The mediating role of hope in relations between spiritual well-being and resilience among adolescents with beta thalassemia major: a structural equation modeling approach. Iranian Journal of Psychiatric Nursing 2023; 11(3): 35-45. [Article in Farsi]
20. Jafari M, Saberi N. The relationship between spiritual well-being and quality of life in patients with thalassemia. J Iran Blood Transfus 2022; 19(4): 313-20. [Article in Farsi]
21. Arian M, Memarian R, Oghazian MB, Vakilian F, Badiee Z. The effect of a holistic care program on the reduction of iron overload in patients with beta-thalassemia major: a randomized clinical trial. Iran Red Crescent Med J 2018; 20(3): e59183. [DOI:10.5812/ircmj.60820]
22. Salari N, Kazeminia M, Abdi A, Abdolmaleki A, Abdoli N, Mohammadi M, et al. Effects of counselling and spiritual care program on anxiety in patients with chronic diseases: A systematic review and meta-analysis. Current Psychology 2021; 42: 9943-52. [DOI:10.1007/s12144-021-02263-9]
23. Lewis M. The role of spirituality in coping with chronic illness: what health care providers need to know for advance directive decision making. Journal of Doctoral Nursing Practice 2016; 9(2): 194-8. [DOI:10.1891/2380-9418.9.2.194] [PMID]
24. Bagereka P, Ameli R, Sinaii N, Vocci MC, Berger A. Psychosocial-spiritual well-being is related to resilience and mindfulness in patients with severe and/or life-limiting medical illness. BMC Palliative Care 2023; 22(1): 133. [DOI:10.1186/s12904-023-01258-6] [PMID] []
25. Kütmeç Yilmaz C, Kara FŞ. The effect of spiritual well-being on adaptation to chronic illness among people with chronic illnesses. Perspect Psychiatr Care 2021; 57(1): 318-25. [DOI:10.1111/ppc.12566] [PMID]
26. Lebowa W, Prusak J, Leśniak M, Wasiewicz J, Jurczyszyn A. The influence of religiosity and spirituality on the quality of life of patients with multiple myeloma. Clinical Lymphoma Myeloma and Leukemia 2023; 23(12): 889-96. [DOI:10.1016/j.clml.2023.08.013] [PMID]
27. Eslami Akbar R, Rahimi Z, Badiyepeymaiejahromi Z. A review of spiritual care in people with heart disease: Impacts, challenges, and strategies. Cardiovascular Nursing Journal 2020; 9(1): 216-24. [Article in Farsi]
28. Shoohani F, Asghari E, Sheikholeslami F, Alitaleshi M. The Relationship between Religious Beliefs and Hope in Cancer Patients. Depiction of Health 2015; 5(4): 1-5. [Article in Farsi]
29. Parviniannasab AM, Bijani M, Badiyepeymaiejahromi Z, Dehghani A, Tehranineshat B, Moradi M, et al. The Relationship Between Spiritual Well-Being and Psychological Capital Among Nursing Students: A Cross-sectional Study. Jundishapur J Health Sci 2023; 15(3): e138900. [DOI:10.5812/jjhs-138900]
30. Duran S, Avci D, Esim F. Association between spiritual well-being and resilience among Turkish hemodialysis patients. Journal of Religion and Health 2020; 59(6): 3097-109. [DOI:10.1007/s10943-020-01000-z] [PMID]
31. Heidari M, Gheshlaghi AN, Masoudi R, Raeisi H, Sobouti B. Effects of a spiritual care program on body image and resilience in patients with Second-Degree Burns in Iran. Journal of religion and health 2024; 63(1): 329-43. [DOI:10.1007/s10943-022-01732-0] [PMID]
32. Rahdar M, Rahnama M, Shahdadi H, Vahed AS, Afshari M. Group spiritual care impact on resilience of multiple Sclerosis patients in the multiple sclerosis society of Zahedan. Medical Science. 2018;22(89):58-64.
33. Mazandarani H, Asadzandi M, Saffari M, Khaghanizadeh M. Effect of spiritual care based on sound-heart model (SHCM) on spiritual health of hemodialysis patients. Crit Care Nues J 2017; 1041): e16147.
34. Sadeghi, Z, badiyepeyma Z, Hojat M. Investigating the effect of spiritual care based on Sound-Heart model on pain, fatigue and life expectancy of hemodialysis patients (A Clinical trial study protocol). Education and Ethics In Nursing 2024; 13(special issue): 148-55.
35. Khalili Z, Habibi E, Kamyari N, Tohidi S, Yousofvand V. Correlation between spiritual health, anxiety, and sleep quality among cancer patients. International Journal of Africa Nursing Sciences 2024; 20: 100668. [DOI:10.1016/j.ijans.2024.100668]
36. Irajpour A, Moghimian M, Arzani H. Spiritual aspects of care for chronic Muslim patients: A qualitative study. J Educ Health Promot 2018; 7(1): 118. [DOI:10.4103/jehp.jehp_199_17] [PMID] []
37. Ida Rahmawati B, Septi Dewi Rachmawati BSN M, Kumboyono Kumboyono B. Nursing experience in providing spiritual support to patients with acute coronary syndrome at emergency unit: Phenomenology study. International Journal of Caring Sciences 2018; 11(2): 1147-51.
38. Harorani M, Jadidi A, Zand S, Khoshkhoutabar T, Rafiei F, Beheshti SZ. Spiritual care in hospitalized patients in Iran: An action research study. Journal of Religion and Health 2022; 61(5): 3822-39. [DOI:10.1007/s10943-021-01302-w] [PMID]
39. Tobin RS, Cosiano MF, O'Connor CM, Fiuzat M, Granger BB, Rogers JG, et al. Spirituality in patients with heart failure. Heart Failure 2022; 10(4): 217-26. [DOI:10.1016/j.jchf.2022.01.014] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |






