جلد 12، شماره 1 - ( بهار 1394 )
جلد 12 شماره 1 صفحات 12-1 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Nouri M, Ebrahini M, Baghsheykhi A, Akhlaghi A, Mohammad M, Samimi S et al . The evaluation of hematopoietic stem cells potential after 2 years of cryopreservation. bloodj 2015; 12 (1) :1-12
URL: http://bloodjournal.ir/article-1-758-fa.html
URL: http://bloodjournal.ir/article-1-758-fa.html
نوری معصومه، ابراهیمی مرضیه، باغ شیخی امیر حسین، اخلاقی علی، محمد منیره، صمیمی سلاله و همکاران.. پتانسیل بیولوژیک سلولهای بنیادی خون بند ناف 2 سال پس از انجماد. فصلنامه پژوهشی خون. 1394; 12 (1) :1-12
معصومه نوری 
 ، مرضیه ابراهیمی*
، مرضیه ابراهیمی* 
 ، امیر حسین باغ شیخی
، امیر حسین باغ شیخی 
 ، علی اخلاقی
، علی اخلاقی 
 ، منیره محمد
، منیره محمد 
 ، سلاله صمیمی
، سلاله صمیمی 
 ، مرتضی ضرابی
، مرتضی ضرابی 


 ، مرضیه ابراهیمی*
، مرضیه ابراهیمی* 
 ، امیر حسین باغ شیخی
، امیر حسین باغ شیخی 
 ، علی اخلاقی
، علی اخلاقی 
 ، منیره محمد
، منیره محمد 
 ، سلاله صمیمی
، سلاله صمیمی 
 ، مرتضی ضرابی
، مرتضی ضرابی 

تهران ـ ایران ـ صندوق پستی: 4644-19395
متن کامل [PDF 604 kb]
(2684 دریافت)
| چکیده (HTML) (8610 مشاهده)
مقدمه
خون بند ناف، از سال 1988 به عنوان منبع جایگزین مغز استخوان در درمان بیماریهای بدخیم و غیر بدخیم مانند لوسمی حاد و مزمن، لنفوم، تومورهای توپر، نقصهای ایمنی، اختلالات مادرزادی متابولیسم و بیماریهای ژنتیکی مورد استفاده قرار گرفته است(2، 1). از مزایای استفاده از خون بند ناف میتوان به بیخطر بودن آن برای مادر و نوزاد به منظور کاهش احتمال عفونت به خصوص سایتومگالو ویروسها، در دسترس بودن و قدرت تطابق HLA بالا و هم چنین کاهش احتمال بروز بیماری حاد پیوند علیه میزبان(GVHD) اشاره نمود(4، 3). با توجه به مزایای گفته شده و با توجه به آن که خون بند ناف به هنگام زایمان و پس از آن قابل استفاده برای جنین نبوده و دور ریخته میشود، بانکهای ذخیرهسازی خون بندناف در سراسر دنیا به منظور نگهداری و ذخیرهسازی این زباله زیستی به وجود آمدهاند تا با ذخیرهسازی واحدهای خون بند ناف بیشتر، منبع قابل دسترسی را برای نیازمندان پیوند سلولهای بنیادی خونساز فراهم آورند. هم چنین روشهای جدید درمانی، استفاده از 2 یا چند واحد خون بند ناف برای درمان بالغین نیز راهی برای استفاده از این خون در درمان افراد بالغ و یا با وزن بالا فراهم آورده است(5). امروزه بیش از 20000 پیوند با استفاده از خون بند ناف(CB) برای درمان بدخیمیها و اختلالات مغز استخوان انجام شده است(6). به این ترتیب بانکهای خون بند ناف در سراسر دنیا، به منظور ذخیرهسازی خون بند ناف تاسیس شدهاند تا منابع فراوانی از سلولهای بنیادی خونساز در دسترس بیماران قرار دهند. باید توجه داشت که حفظ درصد زندهمانی سلولهای بنیادی خونساز و عملکردشان بدون هر گونه آسیب یا تغییرات ناخواسته پس از فرآیند انجماد و ذخیرهسازی، از اهمیت بالایی برخوردار است. بنابراین، ذخیرهسازی و نگهداری این سلولها با کیفیت بالا به منظور استفاده برای بیماران بسیار مهم است(7). لذا بانکها و مراکز ذخیرهسازی خون بند ناف، به پایش گاه به گاه واحدهای خون بند ناف ذخیره شده و اصلاح روشهای انجماد و نگهداری اقدام مینمایند. در این خصوص انجام آزمایشهایی چون؛ محاسبه تعداد سلولهای هستهدار(TNC = total nucleated cell)، محاسبه تعداد سلولهای CD34+، توان کلونسازی(colony forming unit) و درصد زندهمانی سلولها طی فرآیند پردازش خون بند ناف به منظور بررسی کیفیت خونهای بند ناف ذخیره شده، ضروری است. با این وجود با داشتن این پارامترها نمیتوان موفقیتآمیز بودن پیوند را پیشبینی نمود. به نظر میرسد که بین تعداد سلولهای هستهدار و تعداد پیشسازهای خونساز موجود در واحد خون بند ناف و موفقیت پیوند ارتباط وجود دارد(8). از آن جایی که گزارشهای نادری از فعالیت بانکهای خون بند ناف در ایران وجود دارد لذا در این تحقیق گزارشی از کیفیت واحدهای خون بند ناف ذخیره شده و پتانسیل زندهمانی و بنیادینگی آنها پس از 2 سال انجماد ارایه شده است. به این منظور درصد زنده بودن و تعداد سلولها، قدرت تشکیل کلونی و تعداد سلولهای +CD34 و نیز اثر برهمکنش شاخصهای ذکر شده در ماهها و ساعتهای مختلف، مورد بررسی قرار گرفته است.
مواد و روشها
این مطالعه از نوع تجربی بود.
1- جمعآوری و پردازش خون بند ناف:
تعداد 50 واحد خون بند ناف از مادران سالم فاقد بیماری زمینهای و نیز عاری از عفونتهای ویروسی Ab 2/1HTLV ، HCV Ab ، HBc Ab ، Ab2/1HIV و سیفلیس، پس از اخذ رضایتنامه و مطابق روش استاندارد جمعآوری خون بند ناف در بانک خون بند ناف رویان جمعآوری گردید. خونگیری توسط کیسههای با حجم 250 میلی لیتر و حاوی 35 میلی لیتر از ماده ضد انعقاد CPDA (شرکت بعثت (BS9012051 صورت گرفت و نمونهها در شرایط سرمایی به آزمایشگاه منتقل گردید. تعداد سلولها(شمارش اولیه) و درصد سلولهای زنده توسط دستگاه شمارشگر هسته یا نوکلئوکانتر(Chemo metic) محاسبه شد، جهت رسوب سلولهای قرمز خون معـادل یـک پنجـم حجـم خــون هیدروکسی اتیل استارچ (freeflex , 14D17301) به کیسه خون اضافه شد و به مدت
10 دقیقه در دمای 18 درجه سانتیگراد و با دور g 48 سانتریفیوژ شد. پلاسمای حاوی سلولهای تک هستهای جدا و تعداد سلولها و درصد سلولهای زنده مجدداً محاسبه گردید(شمارش ثانویه).
2- انجماد و ذخیرهسازی سلولهای بنیادی خون بند ناف:
سوسپانسیون حاوی سلولهای تک هستهای خون بند ناف در حجم 50 میلیلیتر پلاسما تهیه گردید و سپس محلول ضد انجماد به مقداری اضافه شد که محصول نهایی حاوی 10% DMSO و1% دکسترانباشد(WAK-CHEMIC). افزایش ماده ضد انجماد به طور تدریجی و در دامنه حرارتی سرد صورت گرفت. سپس مخلوط حاصل به طور مساوی به ویالهای انجماد 5 میلیلیتر منتقل و توسط دستگاه Planer (KRyo560) و بر اساس برنامه فوق به طور تدریجی منجمد شدند(جدول 1).
جدول 1: برنامه انجماد تدریجی سلولهای خون بند ناف
(مدت زمان 90 دقیقه)
کلیه نمونهها ابتدا در فاز بخار نیتروژن قرنطینه شدند و پـس از اطمینـان از سلامـت نمونههـا از نظـر آزمایشهای مـولکولـی بـه فاز مایع منتقل و برای ذخیرهسـازی طولانی
مدت نگهداری شدند.
3- ذوب واحدهای خون بند ناف منجمد شده:
در زمانهای 6، 12 و 24 ماه پس از انجماد، ابتدا ویالها از فاز مایع نیتروژن به فاز بخار منتقل گردید تا از بروز استرس دمایی جلوگیری شود. پس از 3 دقیقه ویالها به دمای اتاق منتقل و سپس درون بن ماری 37 درجه سانتیگراد قرار گرفتند و فرآیند ذوب تا زمانی که بلورهای کوچک یخ در نمونه مشاهده شوند ادامه پیدا کرد. به ازاء هر یک میلیلیتر خون در حال ذوب، دو میلیلیتر محلول ضد انجماد سرد شامل20% آلبومین(اُکتافارما)، 20% (Citrate-phosphate-dextrose-adenine) CPDA ، 10% بافر فسفات نمکی(شرکت کلینمکس) و50% (freeflex HES ، Hydroxy ethyl starch) به ویالها اضافه و سانتریفیوژ در دور g660 به مدت 10دقیقه در دمای 4 درجه سانتیگراد، صورت گرفت. سلولها پس از 2 بار شستشو از نظر زندهمانی توسط دستگاه نوکلئوکانتر، پتانسیل تشکیل کلونی و تعداد سلولهای CD34+ مورد ارزیابی قرار گرفتند.
4- سنجش کلونی:
104×1 سلـول تـک هستـهای خونسـاز در انتهای زمان پـردازش و پـس از فرآینـد انجماد زدایـی، از سوسپانسیون
سلولی برداشته و در 2 میلیلیتر محیط متیل سلولز (استمسل تکنولوژی، methocult) حاوی سیتوکاینهای CSF ng/mL 10 ، G-CSF ، GM ، ng/mL 10 3-IL و mL/100 SCF µ/mL 3 ng/mlEpo 10 مخلوط و در چاهکهای ششخانهای به مدت 14 روز کشت شدند. تعداد کلونیهای اریتروئیدی(erythrocyte ، CFU-E: colony-forming unit)، گرانولوسیت ـ ماکروفاژ (CFU-GM: Colony-forming unit granulocyte-macrophage) و اریتروئید ـ گرانولوسیت ـ ماکروفاژی (CFU - Mix) پس از 14 روز کشت توسط میکروسکوپ شمارش گردیدند.
5 : بررسی تعداد سلولهای CD34+ در واحدهای خون بند ناف قبل و پس از انجماد:
بـرای بـررسـی کمـی سلـولهـای CD34+، از کیــت
(بیوساینس Cat No: 340498 ، BD) استفاده شد، که حاوی معرفهای تعریف شده(CD45-PerCP ، CD34-PE ، Nucleic Acid Dye-Green) برای نمونه کنترل و آزمایش میباشد. طبق روند ارایه شده توسط شرکت سازنده کیت، 10 میکرولیتر از معرف کنترل به لوله کنترل و 10 میکرو لیتر معرف CD34 به لوله آزمایش که هر دو حاوی ذرات (Bead) با تعداد مشخص(Cat No: 340334 ،BD) BD Trucount Tubes بودند، اضافه شد، پس از مخلوط شدن ذرات و معرفها، به هر لوله 50 میکرولیتر از نمونه خون بند ناف اضافه نمودیم.
نمونهها در دمای 4 درجه و محل تاریک انکوبه و سپس 450 میکرولیتر از بافر لیزکننده گلبولهای قرمز با پایه کلرید آمونیوم به لولهها اضافه گردید و به مدت 10 دقیقه دیگر در دمای اتاق انکوبه شدند. در نهایت طبق کیت، 60000 لکوسیت توسط دستگاه فلوسایتومتری (بیوسانیس ـ آمریکا) BD FACS Calibur مجهز به لیزر آرگون با طول موج 488 نانومتر و فیلترهای BP 30/530 ، BP 42/585 و LP 670 و نرمافزار BD Cell Quest Pro مورد بررسی قرار گرفت.
6 : بررسی آماری:
بررسی آماری با استفاده از نرمافزار 16 SPSS و EXCEL برای نمودارهای توصیفی انجام شد. بررسی میزان همبستگی(Correlation) حجم خون بند ناف، تعداد سلولهای قبل و بعد از انجماد و با درصد زنده بودن سلولها(Count & Viability) در مدت زمان انجام فرآیند پردازش خون، بررسی سلولهای CD34+ در ماههای 6 ، 12 و 24 پس از فرآیند انجماد با لحظه انجماد، بررسی تعداد کل سلولها و تعداد سلولهای زنده در ماههای 6 ، 12 و 24 پس از فرآیند انجماد با لحظه انجماد و در ساعتهای مختلف پس از ذوب و هم چنین بررسیهای سنجش کلونی شامل؛(CFC ، CFU-GM ، CFU-MIX و CFU-E) با رسم نمودار پراکنش، نمودار خطی و درجه دو و آنالیزهای Mixed Model ، ANOVA و t-test مورد ارزیابی قرار گرفت.
یافتهها
ارتباط حجم خون بند ناف با تعداد سلولهای تک هستهای و سلولهای CD34+در هر واحد خون بند ناف:
بررسی50 نمونه انتخابی به طور تصادفی نشان داد که میانگین حجم خون بند ناف 14/12 ± 76/79 میلیلیتر و میانگین تعداد کل سلولهای تک هستهای 108 * 12/1 ± 108 * 6/7 و تعداد سلولهای CD34+ در واحدهای خون نگهداری شده پس از انجماد 106 * 03/0 ±106 * 3 بود. ضریب همبستگی بین این دو پارامتر 52% بود که به طور معناداری، نشاندهنده رابطه مستقیم بین افزایش حجم و تعداد سلولهای تک هستهای است(شکل A1)(05/0 p<). همچنین بررسی ارتباط تعداد کل سلولهای هستهدار با تعداد سلولهای CD34+ بیانگر فقدان وجود ارتباط معنادار بین تعداد کل سلولها و تعداد سلولهای CD34 قبل و بعد از انجام فرآیند پردازش بود(شکلهای B 1 و C 1).
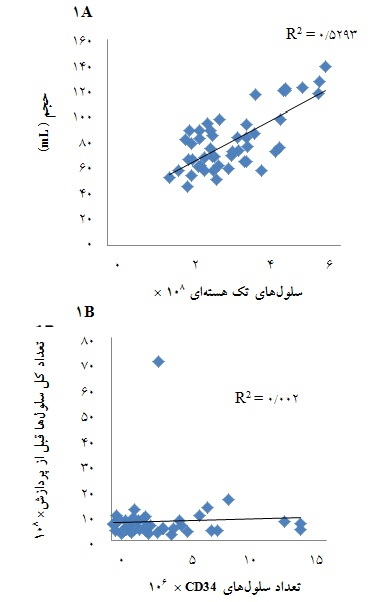

شکل 1: (A) بررسی همبستگی بین حجم خون و تعداد کل سلولهای تک هستهای قبل از فرآیند پردازش(شمارش اولیه)(05/0 p<)، (B) تعداد کل سلولهای تک هستهای و تعداد سلولهای CD34+ قبل از فرآیند پردازش(شمارش اولیه) و (C) بعد از انجام فرآیند پردازش(شمارش ثانویه).
ارتباط زندهمانی سلولها طی زمان پردازش و جداسازی سلولهای تک هستهای:
بـرای بـررسی اثـر زمـان پردازش بر بازده و زندهمانی سلولهای جدا شده از فرمولهای زیر استفاده گردید.

نتایج حاصل نشان داد که، تقریباً زمان 120دقیقه فرآیند پردازش بر بازیافت سلولی که با دو شاخص تعداد سلولها و درصد زندهمانی سلولها محاسبه میشود، اثری معناداری ندارد(شکلهای B 2 و A 2).

شکل2 : ارتباط درصد زندهمانی و بازیافت سلولهای تک هستهای در طول زمان پردازش(A) : درصد زندهمانی سلولهای تک هستهای پس از پردازش (B) درصد بازیافت سلولهای تک هستهای پس از فرآیند پردازش.
ارتباط تعداد کل سلولهای هستهدار و سلولهای +CD34 با تعداد کلونهای تکثیرشونده در واحدهای خون بند ناف:
به منظور بررسی توانایی کلونیزایی سلولهای خون بند ناف قبل از فرآیند انجماد، آزمایش قابلیت کلونیزایی بر روی آنها انجام شد. همان طور که در شکل A3 نشان داده شده است، ارتباط خطی بین تعداد کل سلولهای تک هستهای خون بند ناف و میزان تشکیل کلونی قابل مشاهده است(003/0 p≤). بررسی رابطه درجه دو، دو پارامتر فوق نشان داد که ضریب همبستگی بالاتر بوده و 34% تغییرات تعداد کلونی به تعداد سلولها وابسته است(001/0 p≤). در آزمون آماری دیگری که به منظور بررسی قدرت کلونزایی سلولهای خون بند ناف و ارتباط آن با تعداد سلولهای CD34 انجام شد، مشخص گردید که قدرت کلونیزایی سلولهای خون بند ناف به صورت معناداری با افزایش تعـداد سلولهـای CD34+ افزایش مییابد(04/0

شکل 3: (A) ارتباط بین تعداد کلونیها و تعداد کل سلولهای هستهدار(003/0 p≤) و (B) ارتباط بین تعداد کلونیها و تعداد سلولهای CD34+ (04/0 p≤) در واحدهای خون بند ناف.
بررسی زندهمانی سلولها 6 ، 12 و 24 ماه پس از انجماد و ذخیرهسازی:
از آن جا که میزان زندهمانی سلولها در تعیین سرنوشت واحدهای خون ذخیره شده در بانکهای خون بند ناف ضروری است، لذا درصد سلولهای زنده پس از 6 ، 12 و 24 ماه انجماد مورد بررسی قرار گرفت. علاوه بر این، برای پاسخ به این سؤال که آیا زندهمانی سلولها در لحظات متفاوت پس از ذوب نیز تغییر مییابد، زندهمانی سلولها در 1 ساعت و 24 ساعت پس از انجمادزدایی مورد ارزیابی قرار گرفتند. نتایج به دست آمده نشان داد که درصد زندهمانی سلولها به طور معناداری در لحظه ذوب، 1 ساعت و 24 ساعت بعد از ذوب کاهش مییابد که میتواند به دلیل از بین رفتن سایر سلولهای بالغ تک هستهای مانند نوتروفیلها طی فرآیند انجماد باشد(شکل A 4)(05/0 p<). با این وجود تفاوت معناداری در زندهمانی و تعداد کل سلولها در 6 ، 12 و 24 ماه پس از انجماد مشاهده نگردید(شکل B4).
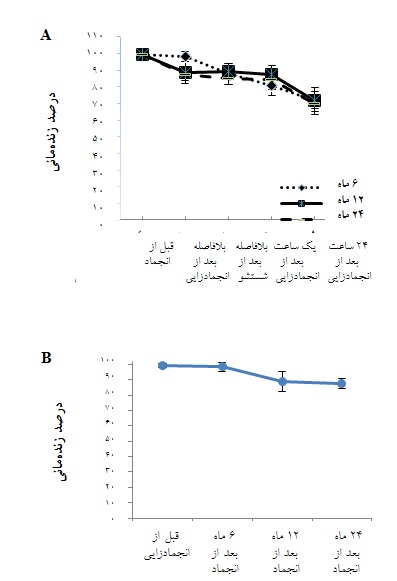
شکل 4: (A) تغییر درصد زندهمانی سلولهای خون بند ناف در فواصل زمانی گوناگون پس از انجمادزدایی(05/0 p<). (B)تغییر درصد زندهمانی سلولهای خون بند ناف در 6 ، 12 و 24 ماه پس از ذخیرهسازی.
بررسی اثر انجماد بر تعداد سلولهای +CD34 :
 برای پاسخ به این سؤال که آیا دمای 150- درجه سانتیگراد بر زندهمانی سلولهای بنیادی خون بند ناف با شاخص CD34 طی زمان اثر میگذارد، تعداد این سلولها قبل و بعد از انجماد و طی 6 و 12 ماه ذخیرهسازی مورد بررسی قرار گرفت(شکل 5). نتایج نشان داد که تعداد مطلق سلولهای +CD34 6 ماه و 12 ماه پس از انجماد تغییر معناداری نشان نداد.
برای پاسخ به این سؤال که آیا دمای 150- درجه سانتیگراد بر زندهمانی سلولهای بنیادی خون بند ناف با شاخص CD34 طی زمان اثر میگذارد، تعداد این سلولها قبل و بعد از انجماد و طی 6 و 12 ماه ذخیرهسازی مورد بررسی قرار گرفت(شکل 5). نتایج نشان داد که تعداد مطلق سلولهای +CD34 6 ماه و 12 ماه پس از انجماد تغییر معناداری نشان نداد.
شکل5: تعداد سلولهای بنیادی خون بند ناف با شاخص CD34 پس از فرآیند انجمادزدایی در فواصل زمانی 6 و 12 ماه پس از انجماد
بررسی اثر انجماد بر پتانسیل تشکیل کلونی:
با توجه به این که مطالعه حاضر نشان داد که درصد سلولهای CD34+ به نسبت کل سلولها در زمانهای 6 ، 12 و 24 ماه پس از انجماد افزایش مییابد، پتانسیل کلونیزایی این سلولها و نیز نوع کلونهای ایجاد شده مورد بررسی قرار گرفت.
 نتایج نشان داد که تعداد کل کلونیها در زمانهای مختلف پس از انجماد به طور معناداری کاهش مییابد (01/0 p<)(شکل 6).
نتایج نشان داد که تعداد کل کلونیها در زمانهای مختلف پس از انجماد به طور معناداری کاهش مییابد (01/0 p<)(شکل 6).
بررسی انواع کلونیها نیز نشان داد که تعداد کلونیهای گرانولوسیت - ماکروفاژ (CFU-GM) کاهش معناداری در لحظه فریز و 12 ماه بعد از فریز نسبت به لحظه قبل از فریز دارد(05/0 p<)، با این وجود در بقیه زمانها اختلاف معناداری دیده نشد. درخصوص تعداد کلونیهای مختلط (CFU-MIX) کاهش معناداری پس از انجماد مشاهده گردید(0001/0 p≤). بررسیها نشان داد که تعداد CFU-E در لحظه فریز و 6 ، 12 و 24 ماه بعد از فریز تفاوت معناداری دارد(05/0 p<). هم چنین اختلاف در لحظه فریز با 12 ماه بعد از فریز(001/0 p≤) و 6 ماه بعد از فریز و 12 ماه بعد از فریز نیز معنادار بود(017/0 p≤)(شکل 6)(جدول 2).

شکل6 : پتانسیل تمایز سلولهای بنیادی خون بند ناف به پیشسازهای مختلف خونساز در فواصل 6 ماه، 12 ماه و 24 ماه پس از انجماد که در همه موارد این اختلافها در زمانهای مختلف معنادار بوده است(05/0 p≤) به جزء تفاوت بین تعداد CFU-GM ، 6 ماه و 24 ماه پس از انجماد که تفاوت معناداری مشاهده نگردید.
جدول 2: مقایسه درصد زندهمانی و پتانسیل کلونزایی سلولهای بنیادی خون بند ناف به پیشسازهای مختلف خونساز در فواصل 6 ماه، 12 ماه و 24 ماه پس از انجماد
* نشاندهنده گروههای با اختلاف معنادار(05/0 p≤) میباشد.
معناداری کاهش مییابد(01/0 p<)(شکل 6). بررسی انواع کلونیها نیز نشان داد که تعداد کلونیهای گرانولوسیت - ماکروفاژ (CFU-GM) کاهش معناداری در لحظه فریز و 12 ماه بعد از فریز نسبت به لحظه قبل از فریز دارد(05/0 p<)، با این وجود در بقیه زمانها اختلاف معناداری دیده نشد. درخصوص تعداد کلونیهای مختلط (CFU-MIX) کاهش معناداری پس از انجماد مشاهده گردید(0001/0 p≤). بررسیها نشان داد که تعداد CFU-E در لحظه فریز و 6 ، 12 و 24 ماه بعد از فریز تفاوت معناداری دارد(05/0 p<). هم چنین اختلاف در لحظه فریز با 12 ماه بعد از فریز(001/0 p≤)، 6 ماه بعد از فریز و 12 ماه بعد از فریز نیز معنادار بود(017/0 p≤)(شکل 6)(جدول 2).
بحث
اگر چه پیشرفتهای اخیر در علم پزشکی، داروهایی در جهت بهبود بیماریهای بدخیم سیستم خونی و سیستم ایمنی و افزایش طول عمر ارایه نموده است، با این وجود راهکار قطعی درمان این نوع بیماران استفاده از سلولهای بنیادی خونساز میباشد. هم چنین با توجه به آن که تعداد فرزندان در هر خانواده با توسعه کشورها و صنعتی شدن آنها کاهش چشمگیری یافته است، لذا ذخیرهسازی منابعی با سازگاری بیشتر هم چون خون بند ناف میتواند راهکار مناسبی برای درمان این بیماران ارایه نماید. در کل هدف از ایجاد بانک خون بند ناف، ذخیرهسازی طولانی مدت واحدهای خون بند ناف UCB با کمترین آسیب عمده به سلولهای CD34+ است(11-9). در این مطالعه، به ارزیابی واحدهای خون بند ناف ذخیره شده طی دو سال ذخیرهسازی پرداختیم. از آن جا که تعداد سلولهای هستهدار خون به ازای هر کیلوگرم از وزن بدن، با نسبت(میزان) سلولهای میلوئیدی و دیگر شاخصهای پیوند مانند سلولهای CD34+ یا CFU-GM در ارتباط است، لذا بازیافت بهینه سلولهای تک هستهای خون بند ناف از اهمیت بالایی برخوردار میباشد(3). عواملی چون چگونگی جمعآوری خون بند ناف و پردازش آن بر بازده بازیافت سلولی اثر میگذارد(13). بررسی نتایج ما نشان داد میان حجم خون بند ناف با تعداد سلولهای بازیافت شده، همبستگی مثبتی وجود دارد به عبارت دیگر با افزایش حجم خون، تعداد سلولها نیز بیشتر میشود. هم چنین زمان انجام فرآیند پردازش خون بند ناف(تقریباً 120 دقیقه) اثری بر درصد زنده بودن سلولها ندارد. در بررسی به منظور بررسی ارتباط سلولهای CD34+ با تعداد سلولهای هستهدار ذخیره شده به همراه قدرت تشکیل کلونی(CFC) در واحدهای خون بند ناف با رسم نمودار خطی، متوجه شدیم که ارتباط معناداری بین پارامترهای ذکر شده دیده نمیشود، به این معنی که ارتباط خاصی بین تعداد سلولهای CD34 با تعداد سلولها و CFC خون بند ناف وجود ندارد. هم چنین، رابطه تعداد کل سلولهای هستهدار با قدرت تشکیل کلونی(CFC) پس از رسم نمودار خطی و درجه B ، گواه آن بود که ارتباط معناداری بین این دو پارامتر برقرار است، به طوری که این ارتباط در نمودار خطی 18% بوده و در نمودار درجه دو 34% به دست آمد (تغییرات تعداد کلونی به تعداد سلولها وابسته است). هم چنین بازیافت سلولی در این مطالعه به هنگام پردازش سلولها 87% بود. بررسی مطالعههای دیگران نیز نشان داد که این بازیافت بنا به روش اجرای فرآیند پردازش خون، استفاده از روشهای اتوماتیک و یا دستی متغیر بوده و در محدوده 100-58 درصد یا در سایر مطالعهها 97-80 درصد میباشد. نیز در مطالعهای که با دستگاه پردازشکننده Sepax انجام شد، 7/7 ± 3/80 درصد گزارش گردید(17-14). اخیراً رابطهای غیر خطی بین حجم واحدهای نمونههای خون ورودی و کارآیی مراحل پردازش (بازیافت) در جداسازی سلولهای تک هستهای گزارش شده و منجر به این پیشنهاد گردید که واحدهای خونی با حجم بالاتر، در حجمهای خونی کوچکتر مورد پردازش قرار گیرد(18). اهمیت کاهش میزان از دست دادن سلول تا به حدی است که یافتن روشهای مناسبتر با کمترین تاثیر بر درصد بازیافت سلولهای تک هستهای (شامل مواد مورد استفاده در فریز مثل DMSO و غلظت آنها) از نگرانیهای دانشمندان میباشد(19). برای به حداقل رساندن میزان از دست دادن سلولهای هستهدار و رسوب بهتر سلولهای قرمز که در روند بازیابی سلولهای هستهدار اختلال ایجاد میکنند، رقیق کردن خون اولیه با حجم برابر PBS و سپس تزریق 6% هیدروکسی اتیل استارچ، توانسته درصد بازیافت این سلولها را تا 99% افزایش دهد که بسیار جالب توجه است(20). هم چنین در این مطالعه مشخص گردید که سلولهای CD34نسبت به کاهش دما مقاوم بوده و شرایط انجماد را در طولانی مدت به خوبی تحمل مینمایند. آمار عدم موفقیت پیوند خون بند ناف که در حدود 20 درصد از پیوندهای غیر خویشاوند گزارش شده، نشان داده که مهمترین عامل، نداشتن پتانسیل کافی سلولهای موجود در واحد خون بند ناف است(21). برای یافتن رابطهای منطقی بین موفقیت پیوند و توانایی سلولهای نگهداری شده، مطالعههای گستردهای در برخی بانکهای خون بند ناف انجام شد که در نهایت میتوان چنین نتیجه گرفت قبل از این که نمونهای کاندید پیوند شود، توجه به نتایج حاصل از تشکیل کلونی میتواند یک پیشبینی مناسب از درصد موفقیت پیوند به تیم پیوند ارایه دهد. لذا در ادامه به بررسی شاخصهای مذکور در ماهها و ساعتهای مختلف پرداختیم تا این تغییرات را در زمانهای قبل و بعد از فریز مورد ارزیابی قرار دهیم. پس از بررسی میزان بقای سلولهای هستهدار در لحظه انجمادزدایی، 1 ساعت و 24 ساعت، در ماههای 6 و 12 پس از فریز، متوجه شدیم که تغییرات درصد زندهمانی در هر دو ماه کاهش یافته، تنها در ساعت 1 دفریز 12 ماهه، افزایش معناداری نسبت به همان ساعت در 6 ماه مشاهده میشود. نتایج به دست آمده نشان داده که کاهش معنادار درصد زندهمانی در 6 ماه اول دیده میشود اما کاهش درصد زندهمانی پس از آن معنادار نمیباشد به عبارت دیگر این کاهش وابسته به زمان نیست لذا نگرانی از کاهش زندهمانی سلولها در بلند مدت کاهش مییابد. همچنین، نظیر همین بررسی را در مورد تعداد سلولهای هستهدار انجام دادیم که در این مدل نیز کاهش تعداد سلولها را در زمانهای ذکر شده مشاهده کردیم، به جز، در لحظه دفریز 6 ماهه، که نسبت به لحظه فریز، افزایش معنادار بود. علت این افزایش میتواند به خاطر ماهیت ذاتی self renewal سلولهای بنیادی ذخیره شده باشد، ولی علت این افزایش به طور کامل مشخص نیست. به نظر میرسد که عدم حضور فاکتورهای لازم برای بقا و نیز پیامهای محیطی لازم، باعث میشود سلولها روند مرگ را طی کنند و با توجه به اهمیت کیفیت واحد خونی و اهمیت پیشبینی موفقیت پیوند، لزوم استفاده از روشهای جدید و مؤثر برای بهبود کیفیت و کاهش از دست دادن سلولها و کاهش تاثیر مخرب فرآیندهای انجماد بر روی واحدهای خون احساس میگردد(22).
به این منظور، تعداد مطلق سلولهای +CD34 و پتانسیل تکثیر و تشکیل کلونی آنها در بانک خون بند ناف رویان مورد ارزیابی قرار گرفت. نتایج نشان داد که یک سال انجماد، اثر معناداری بر کاهش تعداد سلولهای بنیادی CD34+ ندارد. این درحالی است که پتانسیل قدرت تشکیل کلونی به همراه زیر مجموعههایش (CFU-GM، CFU-MIX، CFU-E) در 6 و 12و 24 ماه ذخیرهسازی، کاهش معناداری را نشان داد. با توجه به آن که پتانسیل قدرت تشکیل کلونی و هم چنین تعداد کلونیها CFU-GM از مهمترین فاکتورهای مرتبط با موفقیت پیوند هستند، علیرغم کاهش مشاهده شده در نتایج به دست آمده از آزمایشها بررسی پتانسیل قدرت تشکیل کلونی، داشتن این دست از اطلاعات هنگام انتخاب یک واحد خون کاندید برای پیوند از بین چندین واحد خون با ارزش
خواهد بود(23). در مطالعهای دیگر عنوان گردیده که بین درصد سلولهای CD45+/CD34+ زنده با میزان کلنیزایی مشاهده شده، ارتباط معناداری وجود دارد لذا انجام این آزمایشها به عنوان آزمایشهای کنترل کیفی لازم برای واحدهای خون توصیه میشود که نتایج حاصله اهمیت سلولهای CD34+ را در خون بند ناف متذکر میگردد(22).
نتیجهگیری
با توجه به نتایج به دست آمده در این مطالعه میتوان اعلام داشت که نگهداری طولانی مدت بر کیفیت سلولهای خون بند ناف تاثیر میگذارد به گونهای که قدرت تمایز سلولهای بنیادی کاهش مییابد هم چنین به نظر میآید که سلولهای CD34+ از مقاومت بیشتری در برابر تنشهای سرمایی برخوردارند. با این وجود برای حفظ توان تمایزی این سلولها طی انجماد، نیازمند بهینهسازی روشهای انجماد و شرایط ذخیرهسازی طولانی میباشیم.
تشکر و قدردانی
این مطالعه ماحصل طرح تحقیقاتی مصوب پژوهشگاه رویان با مجوز کمیته اخلاق به شماره 164 میباشد. مؤلفان مراتب قدردانی خود را از زحمات آزمایشگاه فلوسایتومتری به ویژه آقایان جانزمین و سامانی و بخش اپیدمیولوژی پژوهشگاه رویان برای انجام آنالیزهای آماری اعلام مینماید.
متن کامل: (2839 مشاهده)
پتانسیل بیولوژیک سلولهای بنیادی خون بند ناف 2 سال پس از انجماد
معصومه نوری1، مرضیه ابراهیمی2، امیر حسین باغ شیخی3، علی اخلاقی4، منیره محمد5، سلاله صمیمی6،
مرتضی ضرابی7
چکیده
سابقه و هدف
بررسی تعداد، توانایی بالقوه و قابلیتهای عملکردی سلولهای بنیادی خون بند ناف پس از ذخیرهسازی طولانی مدت برای استفاده آنها در درمان بیماریهای بدخیم خونی و غیرخونی ضروری است. لذا هدف این مطالعه، بررسی کیفیت واحدهای خونی ذخیره شده در بانک خون بند ناف عمومی رویان قبل و بعد از انجماد بود.
مواد و روشها
در این مطالعه تجربی، به منظور بررسی کیفیت نمونههای خون بند ناف طی فرآیند انجماد، تعداد کل سلولها، درصد زندهمانی، قابلیت تشکیل کلونی، تعداد سلولهای CD34+ قبل و بعد از پردازش و پس از انجمادزدایی بر روی 50 نمونه مورد بررسی قرار گرفت.
یافتهها
نتایج این مطالعه نشان داد که میانگین تعداد سلولهای هستهدار در 50 واحد مورد آزمایش، 108 * 12/1 ± 108 * 6/7 بود. تعداد و درصد زندهمانی سلولهای تک هستهای هم چنین قابلیت کلونیزایی آنها به صورت معناداری متاثر از فرآیند انجماد، کاهش پیدا میکند در حالی که تعداد مطلق سلولهایCD34+ 12 ماه پس از انجماد، تغییر معناداری را نشان نداد. بین تعداد سلولهای هستهدار و تعداد سلولهای CD34+ رابطه معناداری یافت نشد.
نتیجه گیری
افزایش زمان ذخیرهسازی به صورت معناداری سبب کاهش تعداد سلولهای هستهدار و نیز پتانسیل تکثیر و تمایز آنها میگردد. در حالی که در تعداد مطلق سلولهای CD34+ تغییری ایجاد نمینماید. با این وجود بهبود روشهای نگهداری برای حفظ عملکرد سلولهای ذخیره شده ضروری میباشد.
کلمات کلیدی: سلولهای بنیادی خونساز، انجماد، سنجش کلونی
تاریخ دریافت : 4/3 /92
تاریخ پذیرش : 15/5/93
1- کارشناس ارشد زیستشناسی سلولی و مولکولی ـ پژوهشگر پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه زیست پزشکی ترمیمی ـ تهران ـ ایران
2- مؤلف مسؤول: PhD ایمونولوژی ـ دانشیار پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه زیست پزشکی ترمیمی ـ تهران ـ ایران ـ صندوق پستی: 4644-19395
3- کارشناس زیستشناسی ـ پژوهشگر پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه سلولهای بنیادی و زیستشناسی تکوینی ـ تهران ـ ایران
4- کارشناسی ارشد آمار زیستی ـ پژوهشگاه رویان ـ مرکز تحقیقات علوم سلولی جهاد دانشگاهی ـ تهران ـ ایران
5- کارشناس علوم آزمایشگاهی ـ پژوهشگر پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه زیست پزشکی ترمیمی ـ تهران ـ ایران
6- کارشناس علوم آزمایشگاهی ـ شرکت فناوری بن یاختههای رویان ـ تهران ـ ایران
7- پزشک عمومی ـ شرکت فناوری بن یاختههای رویان ـ تهران ـ ایران
معصومه نوری1، مرضیه ابراهیمی2، امیر حسین باغ شیخی3، علی اخلاقی4، منیره محمد5، سلاله صمیمی6،
مرتضی ضرابی7
چکیده
سابقه و هدف
بررسی تعداد، توانایی بالقوه و قابلیتهای عملکردی سلولهای بنیادی خون بند ناف پس از ذخیرهسازی طولانی مدت برای استفاده آنها در درمان بیماریهای بدخیم خونی و غیرخونی ضروری است. لذا هدف این مطالعه، بررسی کیفیت واحدهای خونی ذخیره شده در بانک خون بند ناف عمومی رویان قبل و بعد از انجماد بود.
مواد و روشها
در این مطالعه تجربی، به منظور بررسی کیفیت نمونههای خون بند ناف طی فرآیند انجماد، تعداد کل سلولها، درصد زندهمانی، قابلیت تشکیل کلونی، تعداد سلولهای CD34+ قبل و بعد از پردازش و پس از انجمادزدایی بر روی 50 نمونه مورد بررسی قرار گرفت.
یافتهها
نتایج این مطالعه نشان داد که میانگین تعداد سلولهای هستهدار در 50 واحد مورد آزمایش، 108 * 12/1 ± 108 * 6/7 بود. تعداد و درصد زندهمانی سلولهای تک هستهای هم چنین قابلیت کلونیزایی آنها به صورت معناداری متاثر از فرآیند انجماد، کاهش پیدا میکند در حالی که تعداد مطلق سلولهایCD34+ 12 ماه پس از انجماد، تغییر معناداری را نشان نداد. بین تعداد سلولهای هستهدار و تعداد سلولهای CD34+ رابطه معناداری یافت نشد.
نتیجه گیری
افزایش زمان ذخیرهسازی به صورت معناداری سبب کاهش تعداد سلولهای هستهدار و نیز پتانسیل تکثیر و تمایز آنها میگردد. در حالی که در تعداد مطلق سلولهای CD34+ تغییری ایجاد نمینماید. با این وجود بهبود روشهای نگهداری برای حفظ عملکرد سلولهای ذخیره شده ضروری میباشد.
کلمات کلیدی: سلولهای بنیادی خونساز، انجماد، سنجش کلونی
تاریخ دریافت : 4/3 /92
تاریخ پذیرش : 15/5/93
1- کارشناس ارشد زیستشناسی سلولی و مولکولی ـ پژوهشگر پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه زیست پزشکی ترمیمی ـ تهران ـ ایران
2- مؤلف مسؤول: PhD ایمونولوژی ـ دانشیار پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه زیست پزشکی ترمیمی ـ تهران ـ ایران ـ صندوق پستی: 4644-19395
3- کارشناس زیستشناسی ـ پژوهشگر پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه سلولهای بنیادی و زیستشناسی تکوینی ـ تهران ـ ایران
4- کارشناسی ارشد آمار زیستی ـ پژوهشگاه رویان ـ مرکز تحقیقات علوم سلولی جهاد دانشگاهی ـ تهران ـ ایران
5- کارشناس علوم آزمایشگاهی ـ پژوهشگر پژوهشگاه رویان ـ پژوهشکده زیستشناسی و فناوری سلولهای بنیادی جهاد دانشگاهی ـ مرکز تحقیقات علوم سلولی ـ گروه زیست پزشکی ترمیمی ـ تهران ـ ایران
6- کارشناس علوم آزمایشگاهی ـ شرکت فناوری بن یاختههای رویان ـ تهران ـ ایران
7- پزشک عمومی ـ شرکت فناوری بن یاختههای رویان ـ تهران ـ ایران
مقدمه
خون بند ناف، از سال 1988 به عنوان منبع جایگزین مغز استخوان در درمان بیماریهای بدخیم و غیر بدخیم مانند لوسمی حاد و مزمن، لنفوم، تومورهای توپر، نقصهای ایمنی، اختلالات مادرزادی متابولیسم و بیماریهای ژنتیکی مورد استفاده قرار گرفته است(2، 1). از مزایای استفاده از خون بند ناف میتوان به بیخطر بودن آن برای مادر و نوزاد به منظور کاهش احتمال عفونت به خصوص سایتومگالو ویروسها، در دسترس بودن و قدرت تطابق HLA بالا و هم چنین کاهش احتمال بروز بیماری حاد پیوند علیه میزبان(GVHD) اشاره نمود(4، 3). با توجه به مزایای گفته شده و با توجه به آن که خون بند ناف به هنگام زایمان و پس از آن قابل استفاده برای جنین نبوده و دور ریخته میشود، بانکهای ذخیرهسازی خون بندناف در سراسر دنیا به منظور نگهداری و ذخیرهسازی این زباله زیستی به وجود آمدهاند تا با ذخیرهسازی واحدهای خون بند ناف بیشتر، منبع قابل دسترسی را برای نیازمندان پیوند سلولهای بنیادی خونساز فراهم آورند. هم چنین روشهای جدید درمانی، استفاده از 2 یا چند واحد خون بند ناف برای درمان بالغین نیز راهی برای استفاده از این خون در درمان افراد بالغ و یا با وزن بالا فراهم آورده است(5). امروزه بیش از 20000 پیوند با استفاده از خون بند ناف(CB) برای درمان بدخیمیها و اختلالات مغز استخوان انجام شده است(6). به این ترتیب بانکهای خون بند ناف در سراسر دنیا، به منظور ذخیرهسازی خون بند ناف تاسیس شدهاند تا منابع فراوانی از سلولهای بنیادی خونساز در دسترس بیماران قرار دهند. باید توجه داشت که حفظ درصد زندهمانی سلولهای بنیادی خونساز و عملکردشان بدون هر گونه آسیب یا تغییرات ناخواسته پس از فرآیند انجماد و ذخیرهسازی، از اهمیت بالایی برخوردار است. بنابراین، ذخیرهسازی و نگهداری این سلولها با کیفیت بالا به منظور استفاده برای بیماران بسیار مهم است(7). لذا بانکها و مراکز ذخیرهسازی خون بند ناف، به پایش گاه به گاه واحدهای خون بند ناف ذخیره شده و اصلاح روشهای انجماد و نگهداری اقدام مینمایند. در این خصوص انجام آزمایشهایی چون؛ محاسبه تعداد سلولهای هستهدار(TNC = total nucleated cell)، محاسبه تعداد سلولهای CD34+، توان کلونسازی(colony forming unit) و درصد زندهمانی سلولها طی فرآیند پردازش خون بند ناف به منظور بررسی کیفیت خونهای بند ناف ذخیره شده، ضروری است. با این وجود با داشتن این پارامترها نمیتوان موفقیتآمیز بودن پیوند را پیشبینی نمود. به نظر میرسد که بین تعداد سلولهای هستهدار و تعداد پیشسازهای خونساز موجود در واحد خون بند ناف و موفقیت پیوند ارتباط وجود دارد(8). از آن جایی که گزارشهای نادری از فعالیت بانکهای خون بند ناف در ایران وجود دارد لذا در این تحقیق گزارشی از کیفیت واحدهای خون بند ناف ذخیره شده و پتانسیل زندهمانی و بنیادینگی آنها پس از 2 سال انجماد ارایه شده است. به این منظور درصد زنده بودن و تعداد سلولها، قدرت تشکیل کلونی و تعداد سلولهای +CD34 و نیز اثر برهمکنش شاخصهای ذکر شده در ماهها و ساعتهای مختلف، مورد بررسی قرار گرفته است.
مواد و روشها
این مطالعه از نوع تجربی بود.
1- جمعآوری و پردازش خون بند ناف:
تعداد 50 واحد خون بند ناف از مادران سالم فاقد بیماری زمینهای و نیز عاری از عفونتهای ویروسی Ab 2/1HTLV ، HCV Ab ، HBc Ab ، Ab2/1HIV و سیفلیس، پس از اخذ رضایتنامه و مطابق روش استاندارد جمعآوری خون بند ناف در بانک خون بند ناف رویان جمعآوری گردید. خونگیری توسط کیسههای با حجم 250 میلی لیتر و حاوی 35 میلی لیتر از ماده ضد انعقاد CPDA (شرکت بعثت (BS9012051 صورت گرفت و نمونهها در شرایط سرمایی به آزمایشگاه منتقل گردید. تعداد سلولها(شمارش اولیه) و درصد سلولهای زنده توسط دستگاه شمارشگر هسته یا نوکلئوکانتر(Chemo metic) محاسبه شد، جهت رسوب سلولهای قرمز خون معـادل یـک پنجـم حجـم خــون هیدروکسی اتیل استارچ (freeflex , 14D17301) به کیسه خون اضافه شد و به مدت
10 دقیقه در دمای 18 درجه سانتیگراد و با دور g 48 سانتریفیوژ شد. پلاسمای حاوی سلولهای تک هستهای جدا و تعداد سلولها و درصد سلولهای زنده مجدداً محاسبه گردید(شمارش ثانویه).
2- انجماد و ذخیرهسازی سلولهای بنیادی خون بند ناف:
سوسپانسیون حاوی سلولهای تک هستهای خون بند ناف در حجم 50 میلیلیتر پلاسما تهیه گردید و سپس محلول ضد انجماد به مقداری اضافه شد که محصول نهایی حاوی 10% DMSO و1% دکسترانباشد(WAK-CHEMIC). افزایش ماده ضد انجماد به طور تدریجی و در دامنه حرارتی سرد صورت گرفت. سپس مخلوط حاصل به طور مساوی به ویالهای انجماد 5 میلیلیتر منتقل و توسط دستگاه Planer (KRyo560) و بر اساس برنامه فوق به طور تدریجی منجمد شدند(جدول 1).
جدول 1: برنامه انجماد تدریجی سلولهای خون بند ناف
(مدت زمان 90 دقیقه)
| مرحله | برنامه |
| یک | (شروع برنامه) کاهش دما از دمای محیط تا 12- درجه سانتیگراد (1- درجه سانتیگراد در دقیقه) |
| دو | کاهش دما از 12- درجه سانتیگراد تا 50- درجه سانتیگراد (15- درجه سانتیگراد در دقیقه) |
| سه | افزایش دما از 50- درجه سانتیگراد تا 35- درجه سانتیگراد(6+ درجه سانتیگراد در دقیقه) |
| چهار | افزایش دما از 35- درجه سانتیگراد تا 31- درجه سانتیگراد(2+ درجه سانتیگراد در دقیقه) |
| پنج | کاهش دما از 31- درجه سانتیگراد تا 90- درجه سانتیگراد (1- درجه سانتیگراد در دقیقه) |
| شش | (انتهای برنامه) کاهش دما از 90- درجه سانتیگراد تا 150- درجه سانتیگراد(10- درجه سانتیگراد در دقیقه) |
کلیه نمونهها ابتدا در فاز بخار نیتروژن قرنطینه شدند و پـس از اطمینـان از سلامـت نمونههـا از نظـر آزمایشهای مـولکولـی بـه فاز مایع منتقل و برای ذخیرهسـازی طولانی
مدت نگهداری شدند.
3- ذوب واحدهای خون بند ناف منجمد شده:
در زمانهای 6، 12 و 24 ماه پس از انجماد، ابتدا ویالها از فاز مایع نیتروژن به فاز بخار منتقل گردید تا از بروز استرس دمایی جلوگیری شود. پس از 3 دقیقه ویالها به دمای اتاق منتقل و سپس درون بن ماری 37 درجه سانتیگراد قرار گرفتند و فرآیند ذوب تا زمانی که بلورهای کوچک یخ در نمونه مشاهده شوند ادامه پیدا کرد. به ازاء هر یک میلیلیتر خون در حال ذوب، دو میلیلیتر محلول ضد انجماد سرد شامل20% آلبومین(اُکتافارما)، 20% (Citrate-phosphate-dextrose-adenine) CPDA ، 10% بافر فسفات نمکی(شرکت کلینمکس) و50% (freeflex HES ، Hydroxy ethyl starch) به ویالها اضافه و سانتریفیوژ در دور g660 به مدت 10دقیقه در دمای 4 درجه سانتیگراد، صورت گرفت. سلولها پس از 2 بار شستشو از نظر زندهمانی توسط دستگاه نوکلئوکانتر، پتانسیل تشکیل کلونی و تعداد سلولهای CD34+ مورد ارزیابی قرار گرفتند.
4- سنجش کلونی:
104×1 سلـول تـک هستـهای خونسـاز در انتهای زمان پـردازش و پـس از فرآینـد انجماد زدایـی، از سوسپانسیون
سلولی برداشته و در 2 میلیلیتر محیط متیل سلولز (استمسل تکنولوژی، methocult) حاوی سیتوکاینهای CSF ng/mL 10 ، G-CSF ، GM ، ng/mL 10 3-IL و mL/100 SCF µ/mL 3 ng/mlEpo 10 مخلوط و در چاهکهای ششخانهای به مدت 14 روز کشت شدند. تعداد کلونیهای اریتروئیدی(erythrocyte ، CFU-E: colony-forming unit)، گرانولوسیت ـ ماکروفاژ (CFU-GM: Colony-forming unit granulocyte-macrophage) و اریتروئید ـ گرانولوسیت ـ ماکروفاژی (CFU - Mix) پس از 14 روز کشت توسط میکروسکوپ شمارش گردیدند.
5 : بررسی تعداد سلولهای CD34+ در واحدهای خون بند ناف قبل و پس از انجماد:
بـرای بـررسـی کمـی سلـولهـای CD34+، از کیــت
(بیوساینس Cat No: 340498 ، BD) استفاده شد، که حاوی معرفهای تعریف شده(CD45-PerCP ، CD34-PE ، Nucleic Acid Dye-Green) برای نمونه کنترل و آزمایش میباشد. طبق روند ارایه شده توسط شرکت سازنده کیت، 10 میکرولیتر از معرف کنترل به لوله کنترل و 10 میکرو لیتر معرف CD34 به لوله آزمایش که هر دو حاوی ذرات (Bead) با تعداد مشخص(Cat No: 340334 ،BD) BD Trucount Tubes بودند، اضافه شد، پس از مخلوط شدن ذرات و معرفها، به هر لوله 50 میکرولیتر از نمونه خون بند ناف اضافه نمودیم.
نمونهها در دمای 4 درجه و محل تاریک انکوبه و سپس 450 میکرولیتر از بافر لیزکننده گلبولهای قرمز با پایه کلرید آمونیوم به لولهها اضافه گردید و به مدت 10 دقیقه دیگر در دمای اتاق انکوبه شدند. در نهایت طبق کیت، 60000 لکوسیت توسط دستگاه فلوسایتومتری (بیوسانیس ـ آمریکا) BD FACS Calibur مجهز به لیزر آرگون با طول موج 488 نانومتر و فیلترهای BP 30/530 ، BP 42/585 و LP 670 و نرمافزار BD Cell Quest Pro مورد بررسی قرار گرفت.
6 : بررسی آماری:
بررسی آماری با استفاده از نرمافزار 16 SPSS و EXCEL برای نمودارهای توصیفی انجام شد. بررسی میزان همبستگی(Correlation) حجم خون بند ناف، تعداد سلولهای قبل و بعد از انجماد و با درصد زنده بودن سلولها(Count & Viability) در مدت زمان انجام فرآیند پردازش خون، بررسی سلولهای CD34+ در ماههای 6 ، 12 و 24 پس از فرآیند انجماد با لحظه انجماد، بررسی تعداد کل سلولها و تعداد سلولهای زنده در ماههای 6 ، 12 و 24 پس از فرآیند انجماد با لحظه انجماد و در ساعتهای مختلف پس از ذوب و هم چنین بررسیهای سنجش کلونی شامل؛(CFC ، CFU-GM ، CFU-MIX و CFU-E) با رسم نمودار پراکنش، نمودار خطی و درجه دو و آنالیزهای Mixed Model ، ANOVA و t-test مورد ارزیابی قرار گرفت.
یافتهها
ارتباط حجم خون بند ناف با تعداد سلولهای تک هستهای و سلولهای CD34+در هر واحد خون بند ناف:
بررسی50 نمونه انتخابی به طور تصادفی نشان داد که میانگین حجم خون بند ناف 14/12 ± 76/79 میلیلیتر و میانگین تعداد کل سلولهای تک هستهای 108 * 12/1 ± 108 * 6/7 و تعداد سلولهای CD34+ در واحدهای خون نگهداری شده پس از انجماد 106 * 03/0 ±106 * 3 بود. ضریب همبستگی بین این دو پارامتر 52% بود که به طور معناداری، نشاندهنده رابطه مستقیم بین افزایش حجم و تعداد سلولهای تک هستهای است(شکل A1)(05/0 p<). همچنین بررسی ارتباط تعداد کل سلولهای هستهدار با تعداد سلولهای CD34+ بیانگر فقدان وجود ارتباط معنادار بین تعداد کل سلولها و تعداد سلولهای CD34 قبل و بعد از انجام فرآیند پردازش بود(شکلهای B 1 و C 1).


شکل 1: (A) بررسی همبستگی بین حجم خون و تعداد کل سلولهای تک هستهای قبل از فرآیند پردازش(شمارش اولیه)(05/0 p<)، (B) تعداد کل سلولهای تک هستهای و تعداد سلولهای CD34+ قبل از فرآیند پردازش(شمارش اولیه) و (C) بعد از انجام فرآیند پردازش(شمارش ثانویه).
ارتباط زندهمانی سلولها طی زمان پردازش و جداسازی سلولهای تک هستهای:
بـرای بـررسی اثـر زمـان پردازش بر بازده و زندهمانی سلولهای جدا شده از فرمولهای زیر استفاده گردید.

نتایج حاصل نشان داد که، تقریباً زمان 120دقیقه فرآیند پردازش بر بازیافت سلولی که با دو شاخص تعداد سلولها و درصد زندهمانی سلولها محاسبه میشود، اثری معناداری ندارد(شکلهای B 2 و A 2).

شکل2 : ارتباط درصد زندهمانی و بازیافت سلولهای تک هستهای در طول زمان پردازش(A) : درصد زندهمانی سلولهای تک هستهای پس از پردازش (B) درصد بازیافت سلولهای تک هستهای پس از فرآیند پردازش.
ارتباط تعداد کل سلولهای هستهدار و سلولهای +CD34 با تعداد کلونهای تکثیرشونده در واحدهای خون بند ناف:
به منظور بررسی توانایی کلونیزایی سلولهای خون بند ناف قبل از فرآیند انجماد، آزمایش قابلیت کلونیزایی بر روی آنها انجام شد. همان طور که در شکل A3 نشان داده شده است، ارتباط خطی بین تعداد کل سلولهای تک هستهای خون بند ناف و میزان تشکیل کلونی قابل مشاهده است(003/0 p≤). بررسی رابطه درجه دو، دو پارامتر فوق نشان داد که ضریب همبستگی بالاتر بوده و 34% تغییرات تعداد کلونی به تعداد سلولها وابسته است(001/0 p≤). در آزمون آماری دیگری که به منظور بررسی قدرت کلونزایی سلولهای خون بند ناف و ارتباط آن با تعداد سلولهای CD34 انجام شد، مشخص گردید که قدرت کلونیزایی سلولهای خون بند ناف به صورت معناداری با افزایش تعـداد سلولهـای CD34+ افزایش مییابد(04/0

شکل 3: (A) ارتباط بین تعداد کلونیها و تعداد کل سلولهای هستهدار(003/0 p≤) و (B) ارتباط بین تعداد کلونیها و تعداد سلولهای CD34+ (04/0 p≤) در واحدهای خون بند ناف.
بررسی زندهمانی سلولها 6 ، 12 و 24 ماه پس از انجماد و ذخیرهسازی:
از آن جا که میزان زندهمانی سلولها در تعیین سرنوشت واحدهای خون ذخیره شده در بانکهای خون بند ناف ضروری است، لذا درصد سلولهای زنده پس از 6 ، 12 و 24 ماه انجماد مورد بررسی قرار گرفت. علاوه بر این، برای پاسخ به این سؤال که آیا زندهمانی سلولها در لحظات متفاوت پس از ذوب نیز تغییر مییابد، زندهمانی سلولها در 1 ساعت و 24 ساعت پس از انجمادزدایی مورد ارزیابی قرار گرفتند. نتایج به دست آمده نشان داد که درصد زندهمانی سلولها به طور معناداری در لحظه ذوب، 1 ساعت و 24 ساعت بعد از ذوب کاهش مییابد که میتواند به دلیل از بین رفتن سایر سلولهای بالغ تک هستهای مانند نوتروفیلها طی فرآیند انجماد باشد(شکل A 4)(05/0 p<). با این وجود تفاوت معناداری در زندهمانی و تعداد کل سلولها در 6 ، 12 و 24 ماه پس از انجماد مشاهده نگردید(شکل B4).

شکل 4: (A) تغییر درصد زندهمانی سلولهای خون بند ناف در فواصل زمانی گوناگون پس از انجمادزدایی(05/0 p<). (B)تغییر درصد زندهمانی سلولهای خون بند ناف در 6 ، 12 و 24 ماه پس از ذخیرهسازی.
بررسی اثر انجماد بر تعداد سلولهای +CD34 :
 برای پاسخ به این سؤال که آیا دمای 150- درجه سانتیگراد بر زندهمانی سلولهای بنیادی خون بند ناف با شاخص CD34 طی زمان اثر میگذارد، تعداد این سلولها قبل و بعد از انجماد و طی 6 و 12 ماه ذخیرهسازی مورد بررسی قرار گرفت(شکل 5). نتایج نشان داد که تعداد مطلق سلولهای +CD34 6 ماه و 12 ماه پس از انجماد تغییر معناداری نشان نداد.
برای پاسخ به این سؤال که آیا دمای 150- درجه سانتیگراد بر زندهمانی سلولهای بنیادی خون بند ناف با شاخص CD34 طی زمان اثر میگذارد، تعداد این سلولها قبل و بعد از انجماد و طی 6 و 12 ماه ذخیرهسازی مورد بررسی قرار گرفت(شکل 5). نتایج نشان داد که تعداد مطلق سلولهای +CD34 6 ماه و 12 ماه پس از انجماد تغییر معناداری نشان نداد.شکل5: تعداد سلولهای بنیادی خون بند ناف با شاخص CD34 پس از فرآیند انجمادزدایی در فواصل زمانی 6 و 12 ماه پس از انجماد
بررسی اثر انجماد بر پتانسیل تشکیل کلونی:
با توجه به این که مطالعه حاضر نشان داد که درصد سلولهای CD34+ به نسبت کل سلولها در زمانهای 6 ، 12 و 24 ماه پس از انجماد افزایش مییابد، پتانسیل کلونیزایی این سلولها و نیز نوع کلونهای ایجاد شده مورد بررسی قرار گرفت.
|
12 ماه پس از 6 ماه پس از زمان انجماد
انجمادزدایی انجمادزدایی |
|
12
10 8 6 4 2 0 |
بررسی انواع کلونیها نیز نشان داد که تعداد کلونیهای گرانولوسیت - ماکروفاژ (CFU-GM) کاهش معناداری در لحظه فریز و 12 ماه بعد از فریز نسبت به لحظه قبل از فریز دارد(05/0 p<)، با این وجود در بقیه زمانها اختلاف معناداری دیده نشد. درخصوص تعداد کلونیهای مختلط (CFU-MIX) کاهش معناداری پس از انجماد مشاهده گردید(0001/0 p≤). بررسیها نشان داد که تعداد CFU-E در لحظه فریز و 6 ، 12 و 24 ماه بعد از فریز تفاوت معناداری دارد(05/0 p<). هم چنین اختلاف در لحظه فریز با 12 ماه بعد از فریز(001/0 p≤) و 6 ماه بعد از فریز و 12 ماه بعد از فریز نیز معنادار بود(017/0 p≤)(شکل 6)(جدول 2).

شکل6 : پتانسیل تمایز سلولهای بنیادی خون بند ناف به پیشسازهای مختلف خونساز در فواصل 6 ماه، 12 ماه و 24 ماه پس از انجماد که در همه موارد این اختلافها در زمانهای مختلف معنادار بوده است(05/0 p≤) به جزء تفاوت بین تعداد CFU-GM ، 6 ماه و 24 ماه پس از انجماد که تفاوت معناداری مشاهده نگردید.
جدول 2: مقایسه درصد زندهمانی و پتانسیل کلونزایی سلولهای بنیادی خون بند ناف به پیشسازهای مختلف خونساز در فواصل 6 ماه، 12 ماه و 24 ماه پس از انجماد
| قبل از انجماد | 6 ماه پس از انجماد | 12 ماه پس از انجماد | 24 ماه پس از انجماد | معناداری | |
| درصد زندهمانی سلولها | 99% * | 34/88% * | 5/89% | 5/87% | 05/0 ≤ p * |
| CFU-GM | 589/17* | 8/13 | 11 * | 4/12 | 05/0 ≤ p * |
| CFU-E | 589/17 | 78/19 | 38776/13 | 87/14 | اختلاف بین تمام گروههای معنادار (05/0 p≤) |
| CFU-MIX | 589/17 | 82/13 | 95/11 | 56/12 | اختلاف بین تمام گروههای معنادار (05/0 p≤) |
| CFC |
88/75 | 6/48 | 65/35 | 45/3 | اختلاف بین تمام گروههای معنادار (05/0 p≤) |
معناداری کاهش مییابد(01/0 p<)(شکل 6). بررسی انواع کلونیها نیز نشان داد که تعداد کلونیهای گرانولوسیت - ماکروفاژ (CFU-GM) کاهش معناداری در لحظه فریز و 12 ماه بعد از فریز نسبت به لحظه قبل از فریز دارد(05/0 p<)، با این وجود در بقیه زمانها اختلاف معناداری دیده نشد. درخصوص تعداد کلونیهای مختلط (CFU-MIX) کاهش معناداری پس از انجماد مشاهده گردید(0001/0 p≤). بررسیها نشان داد که تعداد CFU-E در لحظه فریز و 6 ، 12 و 24 ماه بعد از فریز تفاوت معناداری دارد(05/0 p<). هم چنین اختلاف در لحظه فریز با 12 ماه بعد از فریز(001/0 p≤)، 6 ماه بعد از فریز و 12 ماه بعد از فریز نیز معنادار بود(017/0 p≤)(شکل 6)(جدول 2).
بحث
اگر چه پیشرفتهای اخیر در علم پزشکی، داروهایی در جهت بهبود بیماریهای بدخیم سیستم خونی و سیستم ایمنی و افزایش طول عمر ارایه نموده است، با این وجود راهکار قطعی درمان این نوع بیماران استفاده از سلولهای بنیادی خونساز میباشد. هم چنین با توجه به آن که تعداد فرزندان در هر خانواده با توسعه کشورها و صنعتی شدن آنها کاهش چشمگیری یافته است، لذا ذخیرهسازی منابعی با سازگاری بیشتر هم چون خون بند ناف میتواند راهکار مناسبی برای درمان این بیماران ارایه نماید. در کل هدف از ایجاد بانک خون بند ناف، ذخیرهسازی طولانی مدت واحدهای خون بند ناف UCB با کمترین آسیب عمده به سلولهای CD34+ است(11-9). در این مطالعه، به ارزیابی واحدهای خون بند ناف ذخیره شده طی دو سال ذخیرهسازی پرداختیم. از آن جا که تعداد سلولهای هستهدار خون به ازای هر کیلوگرم از وزن بدن، با نسبت(میزان) سلولهای میلوئیدی و دیگر شاخصهای پیوند مانند سلولهای CD34+ یا CFU-GM در ارتباط است، لذا بازیافت بهینه سلولهای تک هستهای خون بند ناف از اهمیت بالایی برخوردار میباشد(3). عواملی چون چگونگی جمعآوری خون بند ناف و پردازش آن بر بازده بازیافت سلولی اثر میگذارد(13). بررسی نتایج ما نشان داد میان حجم خون بند ناف با تعداد سلولهای بازیافت شده، همبستگی مثبتی وجود دارد به عبارت دیگر با افزایش حجم خون، تعداد سلولها نیز بیشتر میشود. هم چنین زمان انجام فرآیند پردازش خون بند ناف(تقریباً 120 دقیقه) اثری بر درصد زنده بودن سلولها ندارد. در بررسی به منظور بررسی ارتباط سلولهای CD34+ با تعداد سلولهای هستهدار ذخیره شده به همراه قدرت تشکیل کلونی(CFC) در واحدهای خون بند ناف با رسم نمودار خطی، متوجه شدیم که ارتباط معناداری بین پارامترهای ذکر شده دیده نمیشود، به این معنی که ارتباط خاصی بین تعداد سلولهای CD34 با تعداد سلولها و CFC خون بند ناف وجود ندارد. هم چنین، رابطه تعداد کل سلولهای هستهدار با قدرت تشکیل کلونی(CFC) پس از رسم نمودار خطی و درجه B ، گواه آن بود که ارتباط معناداری بین این دو پارامتر برقرار است، به طوری که این ارتباط در نمودار خطی 18% بوده و در نمودار درجه دو 34% به دست آمد (تغییرات تعداد کلونی به تعداد سلولها وابسته است). هم چنین بازیافت سلولی در این مطالعه به هنگام پردازش سلولها 87% بود. بررسی مطالعههای دیگران نیز نشان داد که این بازیافت بنا به روش اجرای فرآیند پردازش خون، استفاده از روشهای اتوماتیک و یا دستی متغیر بوده و در محدوده 100-58 درصد یا در سایر مطالعهها 97-80 درصد میباشد. نیز در مطالعهای که با دستگاه پردازشکننده Sepax انجام شد، 7/7 ± 3/80 درصد گزارش گردید(17-14). اخیراً رابطهای غیر خطی بین حجم واحدهای نمونههای خون ورودی و کارآیی مراحل پردازش (بازیافت) در جداسازی سلولهای تک هستهای گزارش شده و منجر به این پیشنهاد گردید که واحدهای خونی با حجم بالاتر، در حجمهای خونی کوچکتر مورد پردازش قرار گیرد(18). اهمیت کاهش میزان از دست دادن سلول تا به حدی است که یافتن روشهای مناسبتر با کمترین تاثیر بر درصد بازیافت سلولهای تک هستهای (شامل مواد مورد استفاده در فریز مثل DMSO و غلظت آنها) از نگرانیهای دانشمندان میباشد(19). برای به حداقل رساندن میزان از دست دادن سلولهای هستهدار و رسوب بهتر سلولهای قرمز که در روند بازیابی سلولهای هستهدار اختلال ایجاد میکنند، رقیق کردن خون اولیه با حجم برابر PBS و سپس تزریق 6% هیدروکسی اتیل استارچ، توانسته درصد بازیافت این سلولها را تا 99% افزایش دهد که بسیار جالب توجه است(20). هم چنین در این مطالعه مشخص گردید که سلولهای CD34نسبت به کاهش دما مقاوم بوده و شرایط انجماد را در طولانی مدت به خوبی تحمل مینمایند. آمار عدم موفقیت پیوند خون بند ناف که در حدود 20 درصد از پیوندهای غیر خویشاوند گزارش شده، نشان داده که مهمترین عامل، نداشتن پتانسیل کافی سلولهای موجود در واحد خون بند ناف است(21). برای یافتن رابطهای منطقی بین موفقیت پیوند و توانایی سلولهای نگهداری شده، مطالعههای گستردهای در برخی بانکهای خون بند ناف انجام شد که در نهایت میتوان چنین نتیجه گرفت قبل از این که نمونهای کاندید پیوند شود، توجه به نتایج حاصل از تشکیل کلونی میتواند یک پیشبینی مناسب از درصد موفقیت پیوند به تیم پیوند ارایه دهد. لذا در ادامه به بررسی شاخصهای مذکور در ماهها و ساعتهای مختلف پرداختیم تا این تغییرات را در زمانهای قبل و بعد از فریز مورد ارزیابی قرار دهیم. پس از بررسی میزان بقای سلولهای هستهدار در لحظه انجمادزدایی، 1 ساعت و 24 ساعت، در ماههای 6 و 12 پس از فریز، متوجه شدیم که تغییرات درصد زندهمانی در هر دو ماه کاهش یافته، تنها در ساعت 1 دفریز 12 ماهه، افزایش معناداری نسبت به همان ساعت در 6 ماه مشاهده میشود. نتایج به دست آمده نشان داده که کاهش معنادار درصد زندهمانی در 6 ماه اول دیده میشود اما کاهش درصد زندهمانی پس از آن معنادار نمیباشد به عبارت دیگر این کاهش وابسته به زمان نیست لذا نگرانی از کاهش زندهمانی سلولها در بلند مدت کاهش مییابد. همچنین، نظیر همین بررسی را در مورد تعداد سلولهای هستهدار انجام دادیم که در این مدل نیز کاهش تعداد سلولها را در زمانهای ذکر شده مشاهده کردیم، به جز، در لحظه دفریز 6 ماهه، که نسبت به لحظه فریز، افزایش معنادار بود. علت این افزایش میتواند به خاطر ماهیت ذاتی self renewal سلولهای بنیادی ذخیره شده باشد، ولی علت این افزایش به طور کامل مشخص نیست. به نظر میرسد که عدم حضور فاکتورهای لازم برای بقا و نیز پیامهای محیطی لازم، باعث میشود سلولها روند مرگ را طی کنند و با توجه به اهمیت کیفیت واحد خونی و اهمیت پیشبینی موفقیت پیوند، لزوم استفاده از روشهای جدید و مؤثر برای بهبود کیفیت و کاهش از دست دادن سلولها و کاهش تاثیر مخرب فرآیندهای انجماد بر روی واحدهای خون احساس میگردد(22).
به این منظور، تعداد مطلق سلولهای +CD34 و پتانسیل تکثیر و تشکیل کلونی آنها در بانک خون بند ناف رویان مورد ارزیابی قرار گرفت. نتایج نشان داد که یک سال انجماد، اثر معناداری بر کاهش تعداد سلولهای بنیادی CD34+ ندارد. این درحالی است که پتانسیل قدرت تشکیل کلونی به همراه زیر مجموعههایش (CFU-GM، CFU-MIX، CFU-E) در 6 و 12و 24 ماه ذخیرهسازی، کاهش معناداری را نشان داد. با توجه به آن که پتانسیل قدرت تشکیل کلونی و هم چنین تعداد کلونیها CFU-GM از مهمترین فاکتورهای مرتبط با موفقیت پیوند هستند، علیرغم کاهش مشاهده شده در نتایج به دست آمده از آزمایشها بررسی پتانسیل قدرت تشکیل کلونی، داشتن این دست از اطلاعات هنگام انتخاب یک واحد خون کاندید برای پیوند از بین چندین واحد خون با ارزش
خواهد بود(23). در مطالعهای دیگر عنوان گردیده که بین درصد سلولهای CD45+/CD34+ زنده با میزان کلنیزایی مشاهده شده، ارتباط معناداری وجود دارد لذا انجام این آزمایشها به عنوان آزمایشهای کنترل کیفی لازم برای واحدهای خون توصیه میشود که نتایج حاصله اهمیت سلولهای CD34+ را در خون بند ناف متذکر میگردد(22).
نتیجهگیری
با توجه به نتایج به دست آمده در این مطالعه میتوان اعلام داشت که نگهداری طولانی مدت بر کیفیت سلولهای خون بند ناف تاثیر میگذارد به گونهای که قدرت تمایز سلولهای بنیادی کاهش مییابد هم چنین به نظر میآید که سلولهای CD34+ از مقاومت بیشتری در برابر تنشهای سرمایی برخوردارند. با این وجود برای حفظ توان تمایزی این سلولها طی انجماد، نیازمند بهینهسازی روشهای انجماد و شرایط ذخیرهسازی طولانی میباشیم.
تشکر و قدردانی
این مطالعه ماحصل طرح تحقیقاتی مصوب پژوهشگاه رویان با مجوز کمیته اخلاق به شماره 164 میباشد. مؤلفان مراتب قدردانی خود را از زحمات آزمایشگاه فلوسایتومتری به ویژه آقایان جانزمین و سامانی و بخش اپیدمیولوژی پژوهشگاه رویان برای انجام آنالیزهای آماری اعلام مینماید.
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |



