جلد 20، شماره 2 - ( تابستان 1402 )
جلد 20 شماره 2 صفحات 142-134 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Mokariani Z, Mokariani M, Amiri F. Evaluation of the effect of IL-6, LDH, CRP levels on the disease severity in patients with coronavirus in Sina Hospital in 2020. bloodj 2023; 20 (2) :134-142
URL: http://bloodjournal.ir/article-1-1484-fa.html
URL: http://bloodjournal.ir/article-1-1484-fa.html
مکاریانی زهرا، مکاریانی مهدیس، امیری فاطمه. تأثیر CRP، LDH و IL-6 بر شدت بیماری در بیماران مبتلا به ویروس کرونا در بیمارستان سینا، سال 1399. فصلنامه پژوهشی خون. 1402; 20 (2) :134-142
استادیار گروه علوم آزمایشگاهی، دانشکده پیراپزشکی دانشگاه علوم پزشکی همدان
متن کامل [PDF 625 kb]
(789 دریافت)
| چکیده (HTML) (1382 مشاهده)
مقدمه
اولین مورد بیماری کرونا (COVID-19) در اواخر دسامبر در ووهان چین شناسایی شد. این بیماری در سرتاسر جهان شیوع یافته و تا به امروز باعث مرگ میلیونها نفر شده است(2، 1). کرونا ویروس انسانی یکی از اصلیترین عوامل بیماریزای عفونت تنفسی است. در مراحل اولیه، ذاتالریه، علائم شدید عفونت تنفسی حاد و در برخی از بیماران سندرم دیسترس حاد تنفسی (ARDS: Acute Respiratory Distress Syndrome) و نارسایی حاد تنفسی دیده میشود(4، 3). اگر چه اکثر موارد خفیف تا متوسط هستند، برخی از بیماران علائم شدیدی دارند که با اختلال عملکرد تنفسی و یا نارسایی اندامهای متعدد مشخص میشود(5). در شرایط فعلی، شناسایی پیشرفت بیماری COVID-19 عمدتاً به تظاهرات بالینی متکی است، یکی از مکانیسمهای احتمالی زمینهساز پیشرفت سریع بیماری، طوفان سیتوکین است(7، 6).
IL-6 یک سیتوکین پلوتروپیک است که در پاسخ به آسیب بافتی و عفونتها تولید میشود. IL-6 علاوه بر پاسخ ایمنی میزبان، در پیشرفت عفونتهای ویروسی نقش دارد. IL-6 همراه با IL-1 و فاکتور نکروز تومور آلفا، یکی از مهمترین سیتوکینها در طی عفونت در نظر گرفته میشود(8). افزایش میزان سیتوکینهای پیش التهابی در سرم مانند IL-1، IL-6، IL-12، اینترفرون گاما (IFNγ) و پروتئین جذبکننده شیمیایی منوسیتی-1 (MCP1: Monocyte Chemoattractant Protein-1) با التهاب ریوی در بیماران مبتلا به COVID-19 مرتبط میباشد(9). از آن جایی که IL-6 عامل اصلی ایجاد طوفان سیتوکین است، بنابراین سطح بالای IL-6 با مرگ و میر بالای عفونت COVID-19 مرتبط است(10).
CRPواکنشدهنده فاز حاد غیر اختصاصی است و توسط سلولهای کبدی تولید میشود و در عفونت یا التهاب افزایش مییابد(12، 11)؛ بنابراین، اندازهگیری CRP به طور گستردهای برای نظارت بر حالتهای مختلف التهابی استفاده میشود(13). در صورتی که آزمایش مثبت CRP در کنار علائم شایع و شدید کرونا ویروس قرار بگیرد، وجـود التهـاب حاد ناشی از کرونــا تشخیـص داده
میشود(14).
LDH میتواند در طی آسیب بافتی آزاد شود و به عنوان یک شاخص غیر اختصاصی مرگ سلولی در بسیاری از بیماریها عمل میکند. هنگامی که بدن هیپوکسی یا التهاب حاد را تجربه میکند، سطح LDH در سرم به طور قابل توجهی افزایش مییابد(16، 15). در بیماری کرونا عمدتاً ریهها و سایر بافتها درگیر میشوند که منجر به هیپوکسی، ترومبوژنز، التهاب و آسیب اندام میشود. از نظر تئوری، افزایش LDH سرم یک شاخص آزمایشگاهی مهم برای ارزیابی COVID-19 است(17).
جهت تعیین شدت بیماری کرونا تقسیمبندیهای مختلفی وجود دارد که بیشتر تقسیمبندیها بر اساس علائم بالینی است. یکی از دستهبندیهای شدت بیماری COVID-19 بر اساس تظاهرات بالینی عبارت است از: سطح 1: علائم بیماری حاد و پرخطر(ARDS)، سندرم اختلال عملکرد ارگانهای متعدد(MODS)، هیپوکسمی، لنفوپنی نیاز به مراقبتهای ویژه
سطح 2: علائم بیماری زیاد(تنگی نفس، تب شدید، بدن درد شدید، سرگیجه و خوابآلودگی، سرفه شدید، حالت تهوع، استفراغ و اسهال)، نیاز به مراقبتهای بیمارستانی سطح 3: علائم بالینی متوسط(گرفتگی بینی، عدم چشایی، از دست دادن اشتها، چشمدرد، سردرد و تب) بدون نیاز به مراقبتهای بیمارستانی
سطح 4: بدون علائم بالینی(18).
با توجه به مطالب ارائه شده و اهمیت بررسی این پارامترها(CRP، LDH، IL-6) در تشخیص و تعیین شدت بیماری، این مطالعه با هدف اصلی بررسی تأثیر CRP ، LDH ، IL-6 بر شدت بیماری در بیماران مبتلا به ویروس کرونا در بیمارستان سینا در سال 13۹۹ انجام گرفت.
مواد و روشها
این مطالعه مقطعی، از نوع توصیفی تحلیلی طی سال 99 (6 ماهه دوم) در بیمارستان سینا همدان انجام شد. جامعه پژوهش بیماران مبتلا به COVID-19 بستری در بیمارستان سینا(که ابتلا به بیماری آنها بر اساس نتیجه RT-PCR و CT اسکن و علائم بالینی تائید شده بود) بودند. بر اساس فرمول کوکران، در سطح اطمینان 95 درصد، تعداد 365 نفر به عنوان نمونه آماری به شیوه تصادفی ساده از بین بیماران انتخاب شدند. بیمارانی که رضایت نداشتند و اطلاعات پرونده آنها ناقص بود، از مطالعه خارج گردیدند. جمعآوری اطلاعات با استفاده از چک لیست انجام شد و اطلاعات با حفظ محرمانگی وارد نرمافزار آماری SPSS نسخه 26 گردید. اطلاعات مختلف همچون سن بیمار، جنس بیمار، سطح شدت بیماری، مدت بستری، مرگ و میر از پروندهها استخراج شد.
بیماران با توجه به علائم بالینی و بخش بستری در دو سطح مختلف از نظر شدت بیماری تقسیمبندی شدند. برای شدت بیماری تقسیمبندیهای مختلفی وجود دارد که بیشتر تقسیمبندیها بر اساس علائم بالینی است(18). در این مطالعه و جهت دسترسی به اطلاعات بیماران، از اطلاعات بیماران بستری و سطح 1 و 2 استفاده شد.
جهت سهولت بررسی آماری پارامترهای آزمایشگاهی، تقسیمبندی شدند. IL-6 بر اساس دامنه طبیعی کیت که کمتر از 4/3 پیکوگرم بر میلیلیتر بود به دو گروه بیشتر و کمتر از 4/3 پیکوگرم بر میلیلیتر تقسیم شدند. LDH به دستههای کمتر از U/L 300 ، U/L 600-300 ، U/L 900-600 و بیشتر از 900 تقسیم شد. معیار تقسیمبندی LDH، مشخصات و دامنه طبیعی کیت، مقدار کمینه و بیشینه و نوع توزیع مقادیر در بیماران تحت مطالعه بود. CRP که یک پارامتر کیفی است ازلحاظ منفی و مثبت بودن (یک مثبت، دو مثبت، سه مثبت) تقسیمبندی شد.
یافتهها
تعداد 365 بیمار بستری مبتلا به کرونا در بیمارستان سینا در سال 99 وارد مطالعه شدند که از این تعداد 165 نفر (2/45%) زن و 200 نفر (8/54%) مرد بودند. پس از بررسی اطلاعات بیماران، نتایج به دستآمده با استفاده از نمودارها و جدول ارائه گردید.
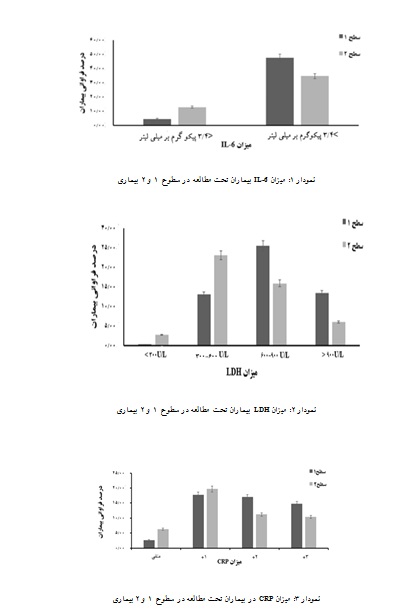
درصد فراوانی بیماران و میزان IL-6 در سطوح 1 و 2 بیماری در نمودار آمده است(نمودار 1). در سطح 1 شدت بیماری، تعداد 17 نفر(7/4%) دارای مقدار IL-6 کمتر از 4/3 پیکوگرم بر میلیلیتر و تعداد 174 نفر (7/47%) دارای مقدار IL-6 بیشتر از 4/3 پیکوگرم بر میلیلیتر بودند. در حالیکه در سطح 2 شدت بیماری تعداد 47 نفر(9/12%) دارای مقدار IL-6 کمتر از 4/3 پیکوگرم بر میلیلیتر و تعداد 127 نفر(8/34%) دارای مقدار IL-6 بیشتر از 4/3 پیکوگرم بر میلیلیتر بودند (041/0P =). طبق نمودار بیشتر بیمارانی که IL-6 طبیعی داشتند جزو سطح 2 بیماری بودند این در حالی است که اکثریت بیماران که IL-6 بیشتر از 4/3 پیکوگرم بر میلیلیتر داشتند، جزو سطح 1 بیماری بودند(نمودار 1).
در سطح 1 شدت بیماری، تعداد 1 نفر(3/0%) دارای LDH کمتر از U/L300، تعداد 48 نفر(1/13%) دارای LDH U/L 600-300، تعداد 93 نفر(5/25%) دارای U/L 900-600، تعداد 49 نفر(4/13%) دارای LDH بیشتر از U/L900 بودهاند. در سطح 2 شدت بیماری تعداد 10 نفر(7/2%) دارای LDH کمتر از 300، تعداد 84 نفر(23%) دارای LDH U/L 600-300، تعداد 58 نفر(9/15%) دارای LDH U/L 900-600، تعداد 22 نفر(6%) دارای LDH بیشتر از 900 بودهاند(019/0p=). بر اساس نمودار در رنج U/L 600-300 بیشتر بیماران جزو سطح 2 بیماری بودند ولی در رنج U/L600 تا 900 اکثر بیماران در سطح 1 بیماری قرار داشتند(نمودار 2).
درصد فراوانی بیماران و میزان CRP در سطوح 1 و 2 بیماری در نمودار نشان داده شده است(نمودار 3). با بررسی میزان درصد فراوانی بیماران مشخص شد که از 191 نفری که در سطح 1 بیمـاری قـرار گرفتـه بودند، 10 نفر (7/2%) دارای CRP منفی، 65 نفـر(8/17%) دارای CRP
یک مثبت، 62 نفر (17%) دارای CRP دو مثبت، 54 نفر(8/14%) دارای CRP سه مثبت بودند. از بین بیماران سطح 2، 23 نفر(3/6%) دارای CRP منفی، 72 نفر(7/19%) دارای CRP یک مثبت، 41 نفر(2/11%) دارای CRP دو مثبت و 38 نفر(4/10%) دارای CRP سه مثبت بودند(032/0p=). طبق نمودار اکثریت بیمارانی که CRP منفی یا یک مثبت داشتند جزو سطح 2 بیماری بودند درصورتیکه اکثریت بیمارانی که CRP دو مثبت و سه مثبت داشتند جزو سطح 1 بیماری بودند (نمودار 3).
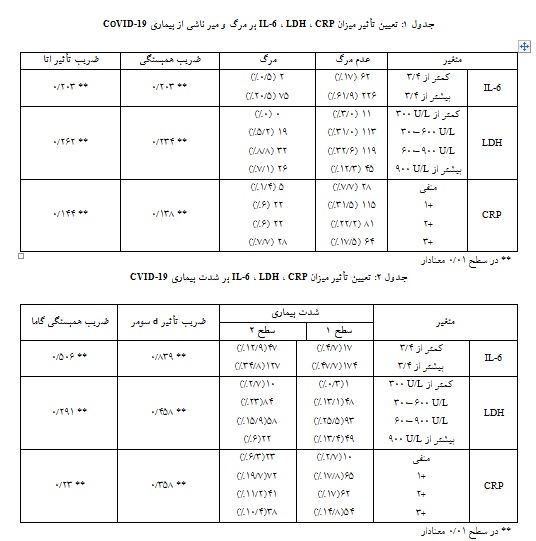
ارتباط بین میزان CRP، LDH و IL-6 با مرگ و میر نیز بررسی شد. با توجه به نتایج به دست آمده از آزمون ناپایداری همبستگی گاما، ضریب تأثیر d سومر و ضریب تأثیر اتا، دریافتیم که میزان CRP، LDH و IL-6 بر مرگ و میر ناشی از بیماری COVID-19 تأثیر دارد. این تأثیر مثبت بر اساس ضریب تأثیر اتا به ترتیب 203/0، 262/0 و 144/0 میباشد(جدول 1).
با توجه به نتایج به دست آمده از ضریب همبستگی
گاما و ضریب تأثیر d سومر(01/0P=)، 3 پارامتر CRP، LDH ، IL-6 و تعیین تأثیر میزان آنها بر شدت بیماری دریافتیم که میزان این پارامترها بر شدت بیماری تأثیر مثبت دارد. هر چه قدر میزان این پارامترها بیشتر باشد، شدت بیماری افزایش مییابد و این تأثیر مثبت بر اساس ضریـب تأثیر d سومـر بـه ترتیب 358/0، 458/0 و 839/0 میباشد(جدول 2).
بحث
بر اساس مطالعه انجام شده اخیر در بیمارستان سینا همدان که هدف آن بررسی تأثیر IL-6, LDH, CRP بر شدت بیماری در بیماران مبتلابه کرونا بود، مشخص گردید که شناسایی فوری عوامل بالینی و آزمایشگاهی، در درمان و پیشبینی پیشرفت شکل جدی و کشنده بیماری COVID-19 ضروری است. شناسایی معیارهای آزمایشگاهی قادر به تمایز بین سطوح شدید بیماری یا مواردی که در معرض خطر مرگ و میر بالا هستند میباشد و میتواند درک بالینی از وضعیت را افزایش دهند. شواهد نشان میدهد ویژگیهایی از التهاب بیش از حد در بیماران بد حال وجود دارد که شامل افزایش CRP است. علاوه بر این، طوفان سیتوکین نیز با شدت بیماری مرتبط است. افزایش بیان سرمی IL-6 شدت و پیشآگهی بیماران COVID-19 را پیشبینی میکند. همچنین میزان LDH میتواند شدت آسیب بافتی در سطوح مختلف شدت بیماری را تعیین کند. همچنین از نظر آماری ثابت شد که IL-6 با تأثیر مثبت 312/0، LDH با تأثیر مثبت 199/0 و CRP با تأثیر مثبت 121/0 بر شدت بیماری کرونا مؤثر بودهاند.
در مطالعـهای بـه بررسی ارتباط تعداد لنفوسیت، CRP،
LDH و D-Dimer با نوع شدید COVID-19 پرداخته شده است. نتایج آنها نشان داد تعداد لنفوسیتها در بیماران مبتلا به نوع شدید COVID-19 به طور قابل توجهی کمتر است و تعداد کم لنفوسیتها و سطوح بالای CRP، LDH و D-Dimer با COVID-19 شدید مرتبط است(19). اما در مطالعه اخیر، ما به بررسی ارتباط پارامترهای CRP، LDH، IL-6 و شدت بیماری پرداختیم که هر سه پارامتر از پارامترهای التهابی بوده در حالیکه D-Dimer یک محصول حاصل از تخریب فیبرین است ولی تشخیص ترکیبی IL-6 و D-dimer ارزش بالینی مهمی برای پیشبینی اولیه شدت بیماران COVID-19 به دلیل حساسیت و ویژگی بالا دارد. مطالعهای با هدف بررسی ارزش IL-6 به عنوان پیشبینیکننده نارسایی تنفسی در بیماران COVID-19 انجام شده است. نتایج این مطالعه نشان داد برخی از سیتوکینهای التهابی میتوانند شدت بیماری را در COVID-19 تشخیص دهند و سطح سرمی IL-6 نارسایی تنفسی را در طی سه روز در بیماران COVID-19 پیشبینی نمایند(20). در مطالعه انجام شده با بررسی پارامتر IL-6 و دو پارامتر دیگر، تأثیر آنها بر میزان شدت بیماری بررسی گردید. سطوح LDH نیز بر شدت بیماری تأثیر میگذارد زیرا LDH یک شاخص کلی آسیب بافتی حاد یا مزمن است و منعکسکننده آسیب اندام ریوی و خارج ریوی، ازجمله دیسترس تنفسی، آسیب حاد قلبی و آسیب حاد کلیه میباشد.
مطالعهای دیگر با هدف بررسی سطوح سرمی IL-6، فریتین، CRP، LDH، D-Dimer همچنین تعداد لنفوسیتها و نوتروفیلها در بیماران مبتلا به COVID-19 و ارتباط این پارامترها با شدت و پیشرفت بیماری انجام شد. برای این منظور، 100 بیمار مبتلابه COVID-19 در مطالعه وارد شدند و دریافتند که IL-6، فریتین، CRP، LDH، D-Dimer بهطور قابلتوجهی با شدت علائم COVID-19 مرتبط هستند(21). افزایش سطح فریتین همراه با نشانگرهای پیشالتهابی دیگر، شامل LDH، CRP و IL-6 با پیامدهای شدیدتر همراه بوده و حتی ممکن است به پیشبینی این پیامدها کمک کند. پژوهشی با هدف مروری بر بیومارکرهای معمول آزمایشگاهی برای تشخیص بیماری شدید COVID-19 انجام شد. نتایج نشان داد پارامترهای خونی، التهابی و بیوشیمیایی با پیشآگهی شدید در موارد COVID-19 مرتبط هستند و بنابراین میتوانند به عنوان عوامل پیشبینیکننده مورد استفاده قرار گیرند. این موضوع به ویژه با ارزیابی فاکتورهایی مانند WBC، پلاکت، RBC ، تعداد لنفوسیتها و نوتروفیلها و نسبت نوتروفیل به لنفوسیت(NLR) به عنوان شاخصهای هماتولوژیک میتواند تسهیل شود. CRP، ESR و LDH بهعنوان شاخصهای التهابی و آلبومین، AST،ALT، BUN، کراتینین، D-Dimer، کلسترول تام، LDL و HDL به عنوان نشانگرهای بیوشیمیایی نیز حائز اهمیت هستند(22). در مطالعه اخیر ما 3 پارامتر را به عنوان نشانگرهای التهابی بررسی کردیم. پیشرفت بیماری را نمیتوان تنها با تکیه بر یک یا دو عامل پیشبینی کرد و نظارت بر اکثر عناصر با هم بسیار مهم است. لیو و همکاران (2019) در مطالعهای دریافتند سطح پایه IL-6، CRP، LDH و فریتین ارتباط نزدیکی با شدت COVID-19 دارد و سطح بالای IL-6 به طور قابلتوجهی با تظاهرات بالینی بیماران نوع شدید مرتبط است. کاهش IL-6 ارتباط نزدیکی با اثربخشی درمان دارد و افزایش IL-6 نشاندهنده پیشرفت بیماری است. در مجموع، تغییر سطح IL-6 میتواند به عنوان نشانگری برای پایش بیماری در بیماران مبتلا به COVID-19 شدید استفاده شود(23). این پژوهش همانند مطالعه انجام شده 3 پارامتر IL-6، CRP و LDH را مورد بررسی قرار داده است در حالیکه در این مطالعه تأثیر فریتین نیز مورد بررسی قرار گرفته است، البته این پژوهش تنها کاهش IL-6 را مرتبط با اثربخشی درمان میداند.
در مطالعه انجامشده توسط لیو و همکاران(2020) مشخص شد، افزایش سطح LDH در هنگام پذیرش یک عامل خطر مستقل برای شدت و مرگ و میر COVID-19 است. LDH میتواند در ارزیابی اولیه COVID-19 کمک کند و پزشکان باید به سطح سرمی LDH در هنگام پذیرش برای بیماران مبتلابه COVID-19 توجه کنند(17). در مطالعه اخیر، متوجه شدیم که میزان CRP، LDH و IL-6 بر مرگ و میر ناشی از بیماری COVID-19 تأثیر دارد و این تأثیر مثبت به ترتیب 203/0، 262/0 و 144/0 میباشد یعنی هر چه CRP، LDH و IL-6 بیشتر باشد، میزان مرگ و میر افزایش مییابد. اولا و همکاران (2020)، در مطالعهای با هدف ارزیابی کاربرد بالینی CRP و سطوح D-Dimer برای پیشبینی پیامدهای بالینی در COVID-19 دریافتند که مقدار CRP بیش از 100 میلیگرم در دسیلیتر و سطوح D-Dimer بالاتر از 500 نانوگرم در میلیلیتر در طول بستری احتمال مرگ و میر در بیمارستان را افزایش میدهد(24). در مقایسه با CRP، افزایش سطح D-Dimer در طول بستری شدن در بیمارستان میتواند بهعنوان یک نشانگر حساستر برای شدت عفونت COVID-19 عمل کند. هم CRP بالا و هم D-Dimer افزایش یافته نشانگرهای پیشآگهی مفیدی برای خطر کلی مرگ و میر و بستری در ICU هستند.
نتیجهگیری
با بررسی شدت بیماری و ارتباط پارامترهای IL-6، CRP و LDH مشخص شد که در اکثر موارد شدید COVID-19 ، بیومارکرهای التهابی و نشانگرهای زیستی مانند IL-6، CRP و LDH افزایشیافته که برای پیشبینی پیشرفت و پیشآگهی شدت بیماری استفاده میشوند. در طی مراحل بیماری میتوان با استفاده از این پارامترها میزان التهاب و شدت بیماری را تشخیص داد و متناسب با نتایج آزمایش میزان بهبود فرد را تخمین زد.
تشکر و قدردانی
این مقاله حاصل طرح تحقیقاتی شماره 140004012858 و کد اخلاق IR. UMSHA. REC. 1400. 223 مصوب در دانشگاه علوم پزشکی ابنسینا همدان میباشد. از کارکنان محترم مدارک پزشکی بیمارستان سینا تشکر و قدردانی میشود.
متن کامل: (1919 مشاهده)
تأثیر CRP، LDH و IL-6 بر شدت بیماری در بیماران مبتلا به ویروس کرونا
در بیمارستان سینا، سال 1399
زهرا مکاریانی1، مهدیس مکاریانی1، فاطمه امیری2
چکیده
سابقه و هدف
کرونا بیماری است که به سرعت گسترش یافته، باعث صدمات جبرانناپذیر و مرگ میشود. جهت پیشبینی و توسعه الگوریتمهای درمانی، بررسی نشانگرهای زیستی در تعیین شدت بیماری در افراد مبتلا اهمیت دارد. لذا این پژوهش با هدف بررسی ارتباط اینترلوکین-6، پروتئین واکنشگر C و لاکتات دهیدوژناز با شدت بیماری COVID-19 در بیماران مبتلا به ویروس کرونا انجام شده است.
مواد و روشها
در این مطالعه مقطعی، توصیفی ـ تحلیلی، اطلاعات پروندههای 365 بیمار بستری مبتلا به کرونا در بیمارستان سینا همدان طی سال 99 که به صورت تصادفی انتخاب شدند، در نرمافزار SPSS نسخه 26 وارد گردید. شدت بیماری در بیماران طبق منبع مورد نظر و علائم بالینی اندازهگیری شد و به دو سطح دستهبندی گردید. اطلاعات با استفاده از آزمون ناپایداری همبستگی گاما، ضریب تأثیر d سومر و سطح معناداری 05/0>p تحلیل شد.
یافتهها
با بررسی پرونده افراد مبتلا به کرونا مشخص شد که IL-6 با ضریب همبستگی 506/0، LDH با ضریب همبستگی 291/0 و CRP با ضریب همبستگی 23/0، همه در سطح 01/0 بر شدت بیماری کرونا تأثیر مثبت دارند که میزان این تأثیر مثبت بر اساس ضریب تأثیر d سومر به ترتیب 839/0، 458/0 و 358/0 بود(01/0 p=).
نتیجه گیری
بیماران مبتلا به COVID-19 شدید به طور قابل توجهی سطوح سرمی CRP، LDH و IL-6 بالاتری دارند. سطح پایه IL-6، CRP و LDH ارتباط نزدیکی با شدت COVID-19 دارد. این نشانگرهای آزمایشگاهی میتوانند به عنوان شاخصهای بالینی و پیشآگهی COVID-19 استفاده شوند.
کلمات کلیدی: ویروس، IL-6 ، شدت بیماری
تاریخ دریافت: 26/10/1401
تاریخ پذیرش : 10/12/1401
1- دانشجوی کارشناس علوم آزمایشگاهی ـ مرکز پژوهش دانشجویان دانشگاه علوم پزشکی همدان ـ همدان ـ ایران
2- مؤلف مسئول: PhD خونشناسی آزمایشگاهی و بانک خون ـ استادیار گروه علوم آزمایشگاهی، دانشکده پیراپزشکی دانشگاه علوم پزشکی همدان ـ همدان ـ ایران ـ کد پستی: 6517838741
در بیمارستان سینا، سال 1399
زهرا مکاریانی1، مهدیس مکاریانی1، فاطمه امیری2
چکیده
سابقه و هدف
کرونا بیماری است که به سرعت گسترش یافته، باعث صدمات جبرانناپذیر و مرگ میشود. جهت پیشبینی و توسعه الگوریتمهای درمانی، بررسی نشانگرهای زیستی در تعیین شدت بیماری در افراد مبتلا اهمیت دارد. لذا این پژوهش با هدف بررسی ارتباط اینترلوکین-6، پروتئین واکنشگر C و لاکتات دهیدوژناز با شدت بیماری COVID-19 در بیماران مبتلا به ویروس کرونا انجام شده است.
مواد و روشها
در این مطالعه مقطعی، توصیفی ـ تحلیلی، اطلاعات پروندههای 365 بیمار بستری مبتلا به کرونا در بیمارستان سینا همدان طی سال 99 که به صورت تصادفی انتخاب شدند، در نرمافزار SPSS نسخه 26 وارد گردید. شدت بیماری در بیماران طبق منبع مورد نظر و علائم بالینی اندازهگیری شد و به دو سطح دستهبندی گردید. اطلاعات با استفاده از آزمون ناپایداری همبستگی گاما، ضریب تأثیر d سومر و سطح معناداری 05/0>p تحلیل شد.
یافتهها
با بررسی پرونده افراد مبتلا به کرونا مشخص شد که IL-6 با ضریب همبستگی 506/0، LDH با ضریب همبستگی 291/0 و CRP با ضریب همبستگی 23/0، همه در سطح 01/0 بر شدت بیماری کرونا تأثیر مثبت دارند که میزان این تأثیر مثبت بر اساس ضریب تأثیر d سومر به ترتیب 839/0، 458/0 و 358/0 بود(01/0 p=).
نتیجه گیری
بیماران مبتلا به COVID-19 شدید به طور قابل توجهی سطوح سرمی CRP، LDH و IL-6 بالاتری دارند. سطح پایه IL-6، CRP و LDH ارتباط نزدیکی با شدت COVID-19 دارد. این نشانگرهای آزمایشگاهی میتوانند به عنوان شاخصهای بالینی و پیشآگهی COVID-19 استفاده شوند.
کلمات کلیدی: ویروس، IL-6 ، شدت بیماری
تاریخ دریافت: 26/10/1401
تاریخ پذیرش : 10/12/1401
1- دانشجوی کارشناس علوم آزمایشگاهی ـ مرکز پژوهش دانشجویان دانشگاه علوم پزشکی همدان ـ همدان ـ ایران
2- مؤلف مسئول: PhD خونشناسی آزمایشگاهی و بانک خون ـ استادیار گروه علوم آزمایشگاهی، دانشکده پیراپزشکی دانشگاه علوم پزشکی همدان ـ همدان ـ ایران ـ کد پستی: 6517838741
مقدمه
اولین مورد بیماری کرونا (COVID-19) در اواخر دسامبر در ووهان چین شناسایی شد. این بیماری در سرتاسر جهان شیوع یافته و تا به امروز باعث مرگ میلیونها نفر شده است(2، 1). کرونا ویروس انسانی یکی از اصلیترین عوامل بیماریزای عفونت تنفسی است. در مراحل اولیه، ذاتالریه، علائم شدید عفونت تنفسی حاد و در برخی از بیماران سندرم دیسترس حاد تنفسی (ARDS: Acute Respiratory Distress Syndrome) و نارسایی حاد تنفسی دیده میشود(4، 3). اگر چه اکثر موارد خفیف تا متوسط هستند، برخی از بیماران علائم شدیدی دارند که با اختلال عملکرد تنفسی و یا نارسایی اندامهای متعدد مشخص میشود(5). در شرایط فعلی، شناسایی پیشرفت بیماری COVID-19 عمدتاً به تظاهرات بالینی متکی است، یکی از مکانیسمهای احتمالی زمینهساز پیشرفت سریع بیماری، طوفان سیتوکین است(7، 6).
IL-6 یک سیتوکین پلوتروپیک است که در پاسخ به آسیب بافتی و عفونتها تولید میشود. IL-6 علاوه بر پاسخ ایمنی میزبان، در پیشرفت عفونتهای ویروسی نقش دارد. IL-6 همراه با IL-1 و فاکتور نکروز تومور آلفا، یکی از مهمترین سیتوکینها در طی عفونت در نظر گرفته میشود(8). افزایش میزان سیتوکینهای پیش التهابی در سرم مانند IL-1، IL-6، IL-12، اینترفرون گاما (IFNγ) و پروتئین جذبکننده شیمیایی منوسیتی-1 (MCP1: Monocyte Chemoattractant Protein-1) با التهاب ریوی در بیماران مبتلا به COVID-19 مرتبط میباشد(9). از آن جایی که IL-6 عامل اصلی ایجاد طوفان سیتوکین است، بنابراین سطح بالای IL-6 با مرگ و میر بالای عفونت COVID-19 مرتبط است(10).
CRPواکنشدهنده فاز حاد غیر اختصاصی است و توسط سلولهای کبدی تولید میشود و در عفونت یا التهاب افزایش مییابد(12، 11)؛ بنابراین، اندازهگیری CRP به طور گستردهای برای نظارت بر حالتهای مختلف التهابی استفاده میشود(13). در صورتی که آزمایش مثبت CRP در کنار علائم شایع و شدید کرونا ویروس قرار بگیرد، وجـود التهـاب حاد ناشی از کرونــا تشخیـص داده
میشود(14).
LDH میتواند در طی آسیب بافتی آزاد شود و به عنوان یک شاخص غیر اختصاصی مرگ سلولی در بسیاری از بیماریها عمل میکند. هنگامی که بدن هیپوکسی یا التهاب حاد را تجربه میکند، سطح LDH در سرم به طور قابل توجهی افزایش مییابد(16، 15). در بیماری کرونا عمدتاً ریهها و سایر بافتها درگیر میشوند که منجر به هیپوکسی، ترومبوژنز، التهاب و آسیب اندام میشود. از نظر تئوری، افزایش LDH سرم یک شاخص آزمایشگاهی مهم برای ارزیابی COVID-19 است(17).
جهت تعیین شدت بیماری کرونا تقسیمبندیهای مختلفی وجود دارد که بیشتر تقسیمبندیها بر اساس علائم بالینی است. یکی از دستهبندیهای شدت بیماری COVID-19 بر اساس تظاهرات بالینی عبارت است از: سطح 1: علائم بیماری حاد و پرخطر(ARDS)، سندرم اختلال عملکرد ارگانهای متعدد(MODS)، هیپوکسمی، لنفوپنی نیاز به مراقبتهای ویژه
سطح 2: علائم بیماری زیاد(تنگی نفس، تب شدید، بدن درد شدید، سرگیجه و خوابآلودگی، سرفه شدید، حالت تهوع، استفراغ و اسهال)، نیاز به مراقبتهای بیمارستانی سطح 3: علائم بالینی متوسط(گرفتگی بینی، عدم چشایی، از دست دادن اشتها، چشمدرد، سردرد و تب) بدون نیاز به مراقبتهای بیمارستانی
سطح 4: بدون علائم بالینی(18).
با توجه به مطالب ارائه شده و اهمیت بررسی این پارامترها(CRP، LDH، IL-6) در تشخیص و تعیین شدت بیماری، این مطالعه با هدف اصلی بررسی تأثیر CRP ، LDH ، IL-6 بر شدت بیماری در بیماران مبتلا به ویروس کرونا در بیمارستان سینا در سال 13۹۹ انجام گرفت.
مواد و روشها
این مطالعه مقطعی، از نوع توصیفی تحلیلی طی سال 99 (6 ماهه دوم) در بیمارستان سینا همدان انجام شد. جامعه پژوهش بیماران مبتلا به COVID-19 بستری در بیمارستان سینا(که ابتلا به بیماری آنها بر اساس نتیجه RT-PCR و CT اسکن و علائم بالینی تائید شده بود) بودند. بر اساس فرمول کوکران، در سطح اطمینان 95 درصد، تعداد 365 نفر به عنوان نمونه آماری به شیوه تصادفی ساده از بین بیماران انتخاب شدند. بیمارانی که رضایت نداشتند و اطلاعات پرونده آنها ناقص بود، از مطالعه خارج گردیدند. جمعآوری اطلاعات با استفاده از چک لیست انجام شد و اطلاعات با حفظ محرمانگی وارد نرمافزار آماری SPSS نسخه 26 گردید. اطلاعات مختلف همچون سن بیمار، جنس بیمار، سطح شدت بیماری، مدت بستری، مرگ و میر از پروندهها استخراج شد.
بیماران با توجه به علائم بالینی و بخش بستری در دو سطح مختلف از نظر شدت بیماری تقسیمبندی شدند. برای شدت بیماری تقسیمبندیهای مختلفی وجود دارد که بیشتر تقسیمبندیها بر اساس علائم بالینی است(18). در این مطالعه و جهت دسترسی به اطلاعات بیماران، از اطلاعات بیماران بستری و سطح 1 و 2 استفاده شد.
جهت سهولت بررسی آماری پارامترهای آزمایشگاهی، تقسیمبندی شدند. IL-6 بر اساس دامنه طبیعی کیت که کمتر از 4/3 پیکوگرم بر میلیلیتر بود به دو گروه بیشتر و کمتر از 4/3 پیکوگرم بر میلیلیتر تقسیم شدند. LDH به دستههای کمتر از U/L 300 ، U/L 600-300 ، U/L 900-600 و بیشتر از 900 تقسیم شد. معیار تقسیمبندی LDH، مشخصات و دامنه طبیعی کیت، مقدار کمینه و بیشینه و نوع توزیع مقادیر در بیماران تحت مطالعه بود. CRP که یک پارامتر کیفی است ازلحاظ منفی و مثبت بودن (یک مثبت، دو مثبت، سه مثبت) تقسیمبندی شد.
یافتهها
تعداد 365 بیمار بستری مبتلا به کرونا در بیمارستان سینا در سال 99 وارد مطالعه شدند که از این تعداد 165 نفر (2/45%) زن و 200 نفر (8/54%) مرد بودند. پس از بررسی اطلاعات بیماران، نتایج به دستآمده با استفاده از نمودارها و جدول ارائه گردید.
درصد فراوانی بیماران و میزان IL-6 در سطوح 1 و 2 بیماری در نمودار آمده است(نمودار 1). در سطح 1 شدت بیماری، تعداد 17 نفر(7/4%) دارای مقدار IL-6 کمتر از 4/3 پیکوگرم بر میلیلیتر و تعداد 174 نفر (7/47%) دارای مقدار IL-6 بیشتر از 4/3 پیکوگرم بر میلیلیتر بودند. در حالیکه در سطح 2 شدت بیماری تعداد 47 نفر(9/12%) دارای مقدار IL-6 کمتر از 4/3 پیکوگرم بر میلیلیتر و تعداد 127 نفر(8/34%) دارای مقدار IL-6 بیشتر از 4/3 پیکوگرم بر میلیلیتر بودند (041/0P =). طبق نمودار بیشتر بیمارانی که IL-6 طبیعی داشتند جزو سطح 2 بیماری بودند این در حالی است که اکثریت بیماران که IL-6 بیشتر از 4/3 پیکوگرم بر میلیلیتر داشتند، جزو سطح 1 بیماری بودند(نمودار 1).
در سطح 1 شدت بیماری، تعداد 1 نفر(3/0%) دارای LDH کمتر از U/L300، تعداد 48 نفر(1/13%) دارای LDH U/L 600-300، تعداد 93 نفر(5/25%) دارای U/L 900-600، تعداد 49 نفر(4/13%) دارای LDH بیشتر از U/L900 بودهاند. در سطح 2 شدت بیماری تعداد 10 نفر(7/2%) دارای LDH کمتر از 300، تعداد 84 نفر(23%) دارای LDH U/L 600-300، تعداد 58 نفر(9/15%) دارای LDH U/L 900-600، تعداد 22 نفر(6%) دارای LDH بیشتر از 900 بودهاند(019/0p=). بر اساس نمودار در رنج U/L 600-300 بیشتر بیماران جزو سطح 2 بیماری بودند ولی در رنج U/L600 تا 900 اکثر بیماران در سطح 1 بیماری قرار داشتند(نمودار 2).
درصد فراوانی بیماران و میزان CRP در سطوح 1 و 2 بیماری در نمودار نشان داده شده است(نمودار 3). با بررسی میزان درصد فراوانی بیماران مشخص شد که از 191 نفری که در سطح 1 بیمـاری قـرار گرفتـه بودند، 10 نفر (7/2%) دارای CRP منفی، 65 نفـر(8/17%) دارای CRP
یک مثبت، 62 نفر (17%) دارای CRP دو مثبت، 54 نفر(8/14%) دارای CRP سه مثبت بودند. از بین بیماران سطح 2، 23 نفر(3/6%) دارای CRP منفی، 72 نفر(7/19%) دارای CRP یک مثبت، 41 نفر(2/11%) دارای CRP دو مثبت و 38 نفر(4/10%) دارای CRP سه مثبت بودند(032/0p=). طبق نمودار اکثریت بیمارانی که CRP منفی یا یک مثبت داشتند جزو سطح 2 بیماری بودند درصورتیکه اکثریت بیمارانی که CRP دو مثبت و سه مثبت داشتند جزو سطح 1 بیماری بودند (نمودار 3).

ارتباط بین میزان CRP، LDH و IL-6 با مرگ و میر نیز بررسی شد. با توجه به نتایج به دست آمده از آزمون ناپایداری همبستگی گاما، ضریب تأثیر d سومر و ضریب تأثیر اتا، دریافتیم که میزان CRP، LDH و IL-6 بر مرگ و میر ناشی از بیماری COVID-19 تأثیر دارد. این تأثیر مثبت بر اساس ضریب تأثیر اتا به ترتیب 203/0، 262/0 و 144/0 میباشد(جدول 1).
با توجه به نتایج به دست آمده از ضریب همبستگی
گاما و ضریب تأثیر d سومر(01/0P=)، 3 پارامتر CRP، LDH ، IL-6 و تعیین تأثیر میزان آنها بر شدت بیماری دریافتیم که میزان این پارامترها بر شدت بیماری تأثیر مثبت دارد. هر چه قدر میزان این پارامترها بیشتر باشد، شدت بیماری افزایش مییابد و این تأثیر مثبت بر اساس ضریـب تأثیر d سومـر بـه ترتیب 358/0، 458/0 و 839/0 میباشد(جدول 2).

بحث
بر اساس مطالعه انجام شده اخیر در بیمارستان سینا همدان که هدف آن بررسی تأثیر IL-6, LDH, CRP بر شدت بیماری در بیماران مبتلابه کرونا بود، مشخص گردید که شناسایی فوری عوامل بالینی و آزمایشگاهی، در درمان و پیشبینی پیشرفت شکل جدی و کشنده بیماری COVID-19 ضروری است. شناسایی معیارهای آزمایشگاهی قادر به تمایز بین سطوح شدید بیماری یا مواردی که در معرض خطر مرگ و میر بالا هستند میباشد و میتواند درک بالینی از وضعیت را افزایش دهند. شواهد نشان میدهد ویژگیهایی از التهاب بیش از حد در بیماران بد حال وجود دارد که شامل افزایش CRP است. علاوه بر این، طوفان سیتوکین نیز با شدت بیماری مرتبط است. افزایش بیان سرمی IL-6 شدت و پیشآگهی بیماران COVID-19 را پیشبینی میکند. همچنین میزان LDH میتواند شدت آسیب بافتی در سطوح مختلف شدت بیماری را تعیین کند. همچنین از نظر آماری ثابت شد که IL-6 با تأثیر مثبت 312/0، LDH با تأثیر مثبت 199/0 و CRP با تأثیر مثبت 121/0 بر شدت بیماری کرونا مؤثر بودهاند.
در مطالعـهای بـه بررسی ارتباط تعداد لنفوسیت، CRP،
LDH و D-Dimer با نوع شدید COVID-19 پرداخته شده است. نتایج آنها نشان داد تعداد لنفوسیتها در بیماران مبتلا به نوع شدید COVID-19 به طور قابل توجهی کمتر است و تعداد کم لنفوسیتها و سطوح بالای CRP، LDH و D-Dimer با COVID-19 شدید مرتبط است(19). اما در مطالعه اخیر، ما به بررسی ارتباط پارامترهای CRP، LDH، IL-6 و شدت بیماری پرداختیم که هر سه پارامتر از پارامترهای التهابی بوده در حالیکه D-Dimer یک محصول حاصل از تخریب فیبرین است ولی تشخیص ترکیبی IL-6 و D-dimer ارزش بالینی مهمی برای پیشبینی اولیه شدت بیماران COVID-19 به دلیل حساسیت و ویژگی بالا دارد. مطالعهای با هدف بررسی ارزش IL-6 به عنوان پیشبینیکننده نارسایی تنفسی در بیماران COVID-19 انجام شده است. نتایج این مطالعه نشان داد برخی از سیتوکینهای التهابی میتوانند شدت بیماری را در COVID-19 تشخیص دهند و سطح سرمی IL-6 نارسایی تنفسی را در طی سه روز در بیماران COVID-19 پیشبینی نمایند(20). در مطالعه انجام شده با بررسی پارامتر IL-6 و دو پارامتر دیگر، تأثیر آنها بر میزان شدت بیماری بررسی گردید. سطوح LDH نیز بر شدت بیماری تأثیر میگذارد زیرا LDH یک شاخص کلی آسیب بافتی حاد یا مزمن است و منعکسکننده آسیب اندام ریوی و خارج ریوی، ازجمله دیسترس تنفسی، آسیب حاد قلبی و آسیب حاد کلیه میباشد.
مطالعهای دیگر با هدف بررسی سطوح سرمی IL-6، فریتین، CRP، LDH، D-Dimer همچنین تعداد لنفوسیتها و نوتروفیلها در بیماران مبتلا به COVID-19 و ارتباط این پارامترها با شدت و پیشرفت بیماری انجام شد. برای این منظور، 100 بیمار مبتلابه COVID-19 در مطالعه وارد شدند و دریافتند که IL-6، فریتین، CRP، LDH، D-Dimer بهطور قابلتوجهی با شدت علائم COVID-19 مرتبط هستند(21). افزایش سطح فریتین همراه با نشانگرهای پیشالتهابی دیگر، شامل LDH، CRP و IL-6 با پیامدهای شدیدتر همراه بوده و حتی ممکن است به پیشبینی این پیامدها کمک کند. پژوهشی با هدف مروری بر بیومارکرهای معمول آزمایشگاهی برای تشخیص بیماری شدید COVID-19 انجام شد. نتایج نشان داد پارامترهای خونی، التهابی و بیوشیمیایی با پیشآگهی شدید در موارد COVID-19 مرتبط هستند و بنابراین میتوانند به عنوان عوامل پیشبینیکننده مورد استفاده قرار گیرند. این موضوع به ویژه با ارزیابی فاکتورهایی مانند WBC، پلاکت، RBC ، تعداد لنفوسیتها و نوتروفیلها و نسبت نوتروفیل به لنفوسیت(NLR) به عنوان شاخصهای هماتولوژیک میتواند تسهیل شود. CRP، ESR و LDH بهعنوان شاخصهای التهابی و آلبومین، AST،ALT، BUN، کراتینین، D-Dimer، کلسترول تام، LDL و HDL به عنوان نشانگرهای بیوشیمیایی نیز حائز اهمیت هستند(22). در مطالعه اخیر ما 3 پارامتر را به عنوان نشانگرهای التهابی بررسی کردیم. پیشرفت بیماری را نمیتوان تنها با تکیه بر یک یا دو عامل پیشبینی کرد و نظارت بر اکثر عناصر با هم بسیار مهم است. لیو و همکاران (2019) در مطالعهای دریافتند سطح پایه IL-6، CRP، LDH و فریتین ارتباط نزدیکی با شدت COVID-19 دارد و سطح بالای IL-6 به طور قابلتوجهی با تظاهرات بالینی بیماران نوع شدید مرتبط است. کاهش IL-6 ارتباط نزدیکی با اثربخشی درمان دارد و افزایش IL-6 نشاندهنده پیشرفت بیماری است. در مجموع، تغییر سطح IL-6 میتواند به عنوان نشانگری برای پایش بیماری در بیماران مبتلا به COVID-19 شدید استفاده شود(23). این پژوهش همانند مطالعه انجام شده 3 پارامتر IL-6، CRP و LDH را مورد بررسی قرار داده است در حالیکه در این مطالعه تأثیر فریتین نیز مورد بررسی قرار گرفته است، البته این پژوهش تنها کاهش IL-6 را مرتبط با اثربخشی درمان میداند.
در مطالعه انجامشده توسط لیو و همکاران(2020) مشخص شد، افزایش سطح LDH در هنگام پذیرش یک عامل خطر مستقل برای شدت و مرگ و میر COVID-19 است. LDH میتواند در ارزیابی اولیه COVID-19 کمک کند و پزشکان باید به سطح سرمی LDH در هنگام پذیرش برای بیماران مبتلابه COVID-19 توجه کنند(17). در مطالعه اخیر، متوجه شدیم که میزان CRP، LDH و IL-6 بر مرگ و میر ناشی از بیماری COVID-19 تأثیر دارد و این تأثیر مثبت به ترتیب 203/0، 262/0 و 144/0 میباشد یعنی هر چه CRP، LDH و IL-6 بیشتر باشد، میزان مرگ و میر افزایش مییابد. اولا و همکاران (2020)، در مطالعهای با هدف ارزیابی کاربرد بالینی CRP و سطوح D-Dimer برای پیشبینی پیامدهای بالینی در COVID-19 دریافتند که مقدار CRP بیش از 100 میلیگرم در دسیلیتر و سطوح D-Dimer بالاتر از 500 نانوگرم در میلیلیتر در طول بستری احتمال مرگ و میر در بیمارستان را افزایش میدهد(24). در مقایسه با CRP، افزایش سطح D-Dimer در طول بستری شدن در بیمارستان میتواند بهعنوان یک نشانگر حساستر برای شدت عفونت COVID-19 عمل کند. هم CRP بالا و هم D-Dimer افزایش یافته نشانگرهای پیشآگهی مفیدی برای خطر کلی مرگ و میر و بستری در ICU هستند.
نتیجهگیری
با بررسی شدت بیماری و ارتباط پارامترهای IL-6، CRP و LDH مشخص شد که در اکثر موارد شدید COVID-19 ، بیومارکرهای التهابی و نشانگرهای زیستی مانند IL-6، CRP و LDH افزایشیافته که برای پیشبینی پیشرفت و پیشآگهی شدت بیماری استفاده میشوند. در طی مراحل بیماری میتوان با استفاده از این پارامترها میزان التهاب و شدت بیماری را تشخیص داد و متناسب با نتایج آزمایش میزان بهبود فرد را تخمین زد.
تشکر و قدردانی
این مقاله حاصل طرح تحقیقاتی شماره 140004012858 و کد اخلاق IR. UMSHA. REC. 1400. 223 مصوب در دانشگاه علوم پزشکی ابنسینا همدان میباشد. از کارکنان محترم مدارک پزشکی بیمارستان سینا تشکر و قدردانی میشود.
نوع مطالعه: پژوهشي |
موضوع مقاله:
ايمونولوژي
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |





